Traitement chirurgical d’un lymphśdčme scrotal
Adil Dehhaze, Yassine Benchamkha, Ouafa Dhaidah, Mouna Ejjiyar, Mariam Quaboul, Abdelkoddous Bhihi, Mehdi Sahibi, Moulay Driss Elamrani, Saloua Ettalbi
Corresponding author: Adil Dehhaze, Service de Chirurgie Plastique, Réparatrice, Esthétique et Brűlés, CHU Mohammed VI, Marrakech, Maroc 
Received: 13 Jun 2017 - Accepted: 13 Feb 2018 - Published: 06 Jun 2019
Domain: Cosmetic surgery
Keywords: Lymphśdeme, elephantiasis, reconstruction
©Adil Dehhaze et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Adil Dehhaze et al. Traitement chirurgical d’un lymphśdčme scrotal. Pan African Medical Journal. 2019;33:88. [doi: 10.11604/pamj.2019.33.88.13066]
Available online at: https://www.panafrican-med-journal.com//content/article/33/88/full
Traitement chirurgical d’un lymphœdčme scrotal
Surgical treatment of scrotal lymphedema
Adil Dehhaze1,&, Yassine Benchamkha1, Ouafa Dhaidah1, Mouna Ejjiyar1, Mariam Quaboul1, Abdelkoddous Bhihi1, Mehdi Sahibi1, Moulay Driss Elamrani1, Saloua Ettalbi1
1Service de Chirurgie Plastique, Réparatrice, Esthétique et Brûlés, CHU Mohammed VI, Marrakech, Maroc
&Auteur correspondant
Adil Dehhaze, Service de Chirurgie Plastique, Réparatrice, Esthétique et Brûlés,
CHU Mohammed VI, Marrakech, Maroc
L’éléphantiasis scrotal se définit comme étant une augmentation du volume scrotal qui peut atteindre une taille trčs importante; Il s’agit du patient O.H âgé de 70 ans, marié et pčre de 4 enfants, originaire et résident ŕ Agadir (sud du Maroc), agriculteur de profession. Le début de la symptomatologie remonte ŕ 7 ans par l’installation de l’œdčme scrotal puis des deux pieds et jambes augmentant progressivement de volume. L’examen local mettait en évidence un éléphantiasis scrotal de 80cm de circonférence et des deux jambes et pieds. Une Imagerie à résonnance magnétique (IRM) pelvienne a été demandée dans le cadre du bilan d’exploration locorégionale. Le patient a été programmé pour un geste d’exérčse scrotale en mono- bloc sous rachis anesthésie avec libération des deux testicules couvertes directement par la peau restante et de la verge qui a été couverte par greffe de peau mince. Le but du traitement est assurer la fonction et prendre en charge les préjudices esthétiques. Le traitement conservateur consistant ŕ la dérivation lymphatique vers le réseau veineux ou ŕ la dilatation des vaisseaux lymphatiques a été abandonné. On se base pour la prise en charge sur la chirurgie qui peut ętre abstenu en cas de contre indication absolue au geste chirurgical.
English abstract
Scrotal elephantiasis is defined as an increase in the scrotal volume which can reach a very large size. This study involved O.H, a married man aged 70 years, father of 4 children, farmer, native of and resident in Agadir (south of Morocco). Symptoms started 7 years before when scrotal edema and then an edema in both feet and legs gradually increasing in volume occurred. Physical examination showed scrotal elephantiasis with a circumference measured 80 cm and elephantiasis in both legs and feet. Locoregional assessment was based on pelvic magnetic resonance imaging (MRI). The patient was scheduled for monoblock scrotal resection under spinal anesthesia with removal of all of the tissue affected by the lymphedema around the testicle which were covered using the remaining skin and of the penis which was skin grafted using thin skin. The treatment aimed to ensure penis function and to manage the disfiguration. Conservative treatment based on lymphovenous bypass surgery or on the dilation of lymph vessels is no longer performed. Treatment is based on surgery. Surgery is avoided when there are absolute contraindications.
Key words: Lymphoedema, elephantiasis, reconstruction
L’éléphantiasis scrotal se définit comme étant une augmentation du volume scrotal qui peut atteindre une taille trčs importante. Il a un retentissement fonctionnel (enfouissement de la verge), esthétique ainsi que psychologique. C’est une pathologie rare d’origine primitive (congénitale) ou secondaire (acquise). Son diagnostic repose sur la clinique et son traitement relčve de la chirurgie. Nous reportons un cas d’éléphantiasis scrotal idiopathique pris en charge au sein du Service de Chirurgie Plastique au CHU de Marrakech avec une revue de littérature.
Il s’agit du patient O.H âgé de 70 ans, marié et pčre de 4 enfants, originaire et résident ŕ Agadir (sud du Maroc), agriculteur de profession, de bas niveau socio-économique. Opéré en 1996 pour kyste hydatique du foie, en 1997 pour une hernie sus ombilicale puis en 2009 pour grosse bourse. Il se présente pour un lymphœdčme scrotal et des deux membres inférieurs. Le début de la symptomatologie remonte ŕ 7 ans par l’installation de l’œdčme scrotal puis des deux pieds et jambes augmentant progressivement de volume jusqu’ŕ disparition de la verge entourée par la peau infiltrée le conduisant ŕ consulter. Par ailleurs, le patient présente des troubles mictionnels ŕ type de pollakiurie et dysurie. Le tout évoluant dans un contexte d’apyrexie et conservation de l’état général (Figure 1). L’examen général du patient ne montrait pas de particularité (TA = 13/4 cmhg, FC = 70 bpm). L’examen local mettait en évidence un éléphantiasis scrotal de 80 cm de circonférence et des deux jambes et pieds (Figure 2).
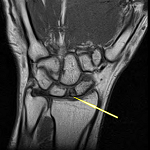
La peau en regard est trčs épaisse et le gland et la verge sont invisibles. Le toucher rectal ne mettait pas en évidence d’hypertrophie prostatique. L’examen des aires ganglionnaires ne montrait pas de particularité. Le reste de l’examen clinique notamment cardiaque et pleuro-pulmonaire était sans particularité ŕ part une hernie sus ombilicale simple (récidive). Une IRM pelvienne a été demandée dans le cadre du bilan d’exploration locorégionale ayant montré une hydrocčle de grande abondance avec infiltration œdémateuse diffuse et épaississement des membranes scrotales sans masse tissulaire décelable. Les deux testicules sont atrophiques et refoulées en dehors avec un uretčre allongé (Figure 3). Le doppler des deux membres inférieurs était normal ainsi que l’écho-cœur avec une fonction cardiaque respectée.
Un bilan biologique montrait une Hb = 11,7 g/dl; GB = 11750 et Pq = 169 000. Urée = 0,39 g/l; créatinine = 8,7 mg/l; glycémie = 1 g/l et un bilan d’hémostase normal. Le patient a été programmé pour un geste d’exérčse scrotale en mono- bloc sous rachis anesthésie avec libération des deux testicules couvertes directement par la peau restante et de la verge qui a été couverte par greffe de peau mince prélevée de la face interne de la cuisse droite. Par ailleurs, il avait une sténose de l’určtre antérieur qui a été dilatée avec mise en place d’une sonde vésicale siliconée N°18 (Figure 4 et Figure 5). La pičce opératoire pesait 8kg et elle a été adressée ŕ l’anatomopathologiste. Les suites post opératoires étaient simples. L’ablation des fils était faite ŕ J10 post opératoire avec la greffe qui a tenu ŕ 80% (Figure 6). Le résultat anatomopathologique a montré qu’il s’agit d’un remaniement inflammatoire aigue et chronique sans signe de malignité ou de spécificité (Figure 7).
Le lymphœdčme scrotal est caractérisé par la présence d’un épanchement liquidien riche en protéines au niveau scrotal et pénien. Il affecte souvent le sexe masculin. Les membres inférieurs peuvent ętre atteints dans certains cas [1]. L’étiologie peut ętre primitive (idiopathique) du fait d’une dysplasie congénitale irréversible du systčme lymphatique scrotal [2, 3]. La composition des sols a été incriminée, surtout les sols volcaniques riches en silicate d’aluminium qui serait absorbé par voie transdermique, par le contact des pieds avec le sol argileux. Elle peut ętre secondaire (acquise) ŕ une infection parasitaire (filariose) dans les pays d’endémie filarienne, induisant une obstruction canalaire. A l’obstruction lymphatique intrinsčque ou extrinsčque par: une chirurgie carcinologique abdominale ou pelvienne, radiothérapie, affection inflammatoire chronique ou aprčs une stase veineuse chronique [4, 5].
Le sarcome de kaposi ainsi que certaines infections vénériennes chroniques ont étés décrites comme causes de certains cas d’éléphantiasis [6]. Une dialyse péritonéale ambulatoire continue ou un ancien traumatisme peuvent aussi ętre la cause de lymphœdčme scrotal. Cliniquement, l’atteinte péno-scrotale est la plus fréquente avec un scrotum volumineux pouvant atteindre des dimensions importantes induisant l’enfouissement de la verge comme c’était le cas de notre patient. Le retentissement de ce dernier est significatif sur la fonction mictionnelle induisant des infections urinaires, un rétrécissement urétral allant parfois jusqu’ŕ la dilatation pyelo-calicielle; ainsi que sur la vie sexuelle du patient [7]. Le délai entre le début de la symptomatologie et la premičre consultation est le plus souvent long jusqu’ŕ ce que la bourse atteigne un volume important comme c’est le cas de notre patient [8]. Paracliniquement, l’échographie et le scanner déterminent une origine obstructive extrinsčque des vaisseaux. Le doppler vasculaire montre la dilatation des lymphatiques et en cas de filariose objectivant les parasites. Cet examen n’a pas montré de particularité chez notre patient. D’autres examens biologiques peuvent ętre utilisés ŕ la recherche de chlamydiae ou des micros filaires dans le sang [9].
Sur le plan thérapeutique: le but du traitement est assurer la fonction et prendre en charge les préjudices esthétiques. Le traitement conservateur consistant ŕ la dérivation lymphatique vers le réseau veineux ou ŕ la dilatation des vaisseaux lymphatiques a été abandonné. On se base pour la prise en charge sur la chirurgie qui peut ętre abstenu en cas de contre indication absolue au geste chirurgical. Il consiste ŕ la résection large des tissus infiltrés par l’œdčme. La cicatrisation peut ętre suivie en dirigé mais elle est lente et prolonge le séjour hospitalier mais l’idéal c’est la couverture par les tissus restants associée ou non ŕ une greffe de peau autologue, comme c’est le cas de notre patient, voir l’utilisation de lambeaux locaux [10]. L’évolution est le plus souvent satisfaisante mais il y a toujours un risque de récidive dű ŕ une obstruction lymphatique persistante ou bien récidivante. La prévention consiste ŕ protéger la porte d’entrée des infections par le lavage quotidien du membre atteint. Des manœuvres simples pour favoriser le drainage lymphatique peuvent ętre suivies se basant sur l’élévation des membres et l’exercice physique ainsi qu’un portage de chaussures adaptées [11].
L’éléphantiasis scrotal est une pathologie qui reste rare en dehors des zones d’endémie filarienne. Ses étiologies restent différentes d’oů l’intéręt d’un bon interrogatoire, examen clinique et une exploration paraclinique bien conduite. La prise en charge reste chirurgicale avec des résultats trčs satisfaisants. La prévention reste un moyen pour diminuer l’aggravation clinique.
Les auteurs ne déclarent aucun conflit d'intéręts.
Les auteurs ont contribué ŕ la prise en charge du patient et ŕ la réalisation de ce travail. Tous les auteurs ont contribué ŕ la conduite de ce travail. Ils déclarent également avoir lu et approuvé la version finale du manuscrit.
Je remercie toute l’équipe de chirurgie plastique du CHU de Marrakech de leur contribution ŕ la réalisation de ce travail et je remercie également l’équipe éditoriale ainsi que toute personne ayant aidé ŕ la publication de ce travail.
Figure 1: vue de face
en préopératoire: la bourse scrotale atteint les genoux vue son poids
Figure 2: vue de profil montrant le volume important de la bourse scrotale
Figure 3: l’Imagerie à résonnance
magnétique (IRM) pelvienne montrant les structures anatomiques de la bourse
noyées dans l’œdčme visualisé en hypersignal avec allongement du cordon
spermatique et hypotrophie scrotale bilatérale
Figure 4: vue peropératoire montrant l’abord chirurgical en y permettant d’avoir un bon jour pour disséquer la verge et les testicules
Figure 5: vue peropératoire montrant la libération de la verge et des deux testicules
Figure 6: photo postopératoire ŕ 9 jours avec un processus cicatriciel normal, sonde urinaire en place
Figure 7: photo postopératoire de 6 mois avec une bonne cicatrisation et reprise de la fonction et du confort du patient
- Mohamed Halila, Ounaes A, Saadani H, Braiek S, El Kamel R, Jemni M. L’éléphantiasis scrotal. Prog Urol. 2003 Feb;13(1):140-2. PubMed
- Slama A, Jaidane M, Elleuch A, Ben Sorba N, Yacoubi MT, Mosbah AF. Traitement chirurgical d’un éléphantiasis péno-scrotale. Prog Urol. 2002 Apr;12(2):337-9. Google Scholar
- Hornberger BJ, Elmore JM, Roehrborn CG. Idiopathic scrotal elephantiasis. Urology. 2005 Feb;65(2):389. PubMed | Google Scholar
- Bouya PA, Lomina D. Scrotal elephantiasis: about seven operated cases. Bull Soc Pathol Exot. 2004;97(5):315-7. PubMed | Google Scholar
- Ziegler JL. Endemic Kaposi’s sarcoma in Africa and volcanic soils. The Lancet. 27 November 1993; 342(8883): 1348-1351. Google Scholar
- Castillo M, Dominguez R. Congenital lymphangiectatic elephantiasis. Magn Reson Imaging. 1992;10(2):321-4. PubMed | Google Scholar
- Tapper D, Eraklis AJ, Colodny AH, Schwartz M. Congenital lymphoedema of the penis: a method of reconstruction. J Pediatr Surg. 1980 Aug;15(4):481-5. Google Scholar
- Nelson RA, Alberts GL, King Jr LE. Penile and scrotal elephantiasis caused by indolent Chlamydia trachomatis infection. Urology. January 2003;61(1):224. Google Scholar
- Kuepper D. Giant scrotal elephantiasis. Urology. 2005 Feb;65(2):389. PubMed | Google Scholar
- Tosun Z, Sutcu M, Guven S, Gurbuz R. Giant scrotal elephantiasis with unknown etiology. Ann Plast Surg. 2005 Jun;54(6):685-6. PubMed | Google Scholar
- Das S, Tuerk D, Amar AD, Sommer J. Surgery of male genital lymphedema. J Urol. 1983 Jun;129(6):1240-2. PubMed | Google Scholar