Shwannomes rachidiens: ťtude de sťries
Meryem Himmiche, Youssef Joulali, Imane Staouni Benabdallah, Mohammed Benzagmout, Khalid Chakour, Mohammed Faiz Chaoui
Corresponding author: Meryem Himmiche, University Hassan II Hospital, Neurosurgery Department, Fez, Morocco 
Received: 12 Dec 2018 - Accepted: 09 May 2019 - Published: 15 Jul 2019
Domain: Neurosurgery
Keywords: Shwannome rachidien, IRM mťdullaire, chirurgie
©Meryem Himmiche et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Meryem Himmiche et al. Shwannomes rachidiens: ťtude de sťries. Pan African Medical Journal. 2019;33:199. [doi: 10.11604/pamj.2019.33.199.17921]
Available online at: https://www.panafrican-med-journal.com//content/article/33/199/full
Shwannomes rachidiens: ťtude de sťries
Spinal schwannomas: case series
Meryem Himmiche1,&, Youssef Joulali1, Imane Staouni Benabdallah1, Mohammed Benzagmout1, Khalid Chakour1, Mohammed faiz Chaoui1
1University Hassan II Hospital, Neurosurgery Department, Fez, Morocco
&Auteur correspondant
Meryem Himmiche, University Hassan II Hospital, Neurosurgery Department, Fez, Morocco
Les shwannomes rachidiens sont des tumeurs bťnignes qui reprťsentent 30% des tumeurs rachidiennes. Ils se dťveloppent ŗ partir des cellules de shwann des racines rachidiennes. Nous rapportons dans cet article l'expťrience du service de neurochirurgie du CHU Hassan II de FŤs dans la prise en charge des shwannomes rachidiens, du diagnostic aux modalitťs thťrapeutiques sur une pťriode de 13ans. Les shwannomes rachidiens reprťsentent 19,5% des cas de compression mťdullaire opťrť durant la mÍme pťriode. L'‚ge moyen ťtait de 45 ans avec une discrŤte prťdominance fťminine.la symptomatologie ťtait insidieuse avec un dťlai de consultation en moyenne de 18 mois, elle est dominťe par les douleurs rachidiennes et radiculaires. La moitiť de nos patients avaient des dťficits neurologiques. L'IRM mťdullaire a ťtť rťalisťe chez tous nos patients. La localisation la plus frťquente ťtait au niveau thoracique (40%). Soixante-eux pourcent des shwannomes ťtaient intra duraux, rarement extra duraux (8%), mixte dans 4%. L'exťrŤse chirurgicale ťtait complŤte dans 96% avec recours ŗ une ostťosynthŤse dans deux cas et une arthrodŤse dans un seul cas. l'ťtude histologique a confirmť le diagnostic de neurinome bťnin dans 23 cas, un cas de shwannome malin et un cas de neurofibrome. L'ťvolution ťtait favorable chez la majoritť des cas, deux cas ont prťsentť des complications, une infection de la paroi et une aggravation neurologique. L'intťrÍt de ce travail est d'apprťcier les caractťristiques ce cette lťsion et de comparer les rťsultats de notre sťrie avec les donnťes de la littťrature.
English abstract
Spinal schwannomas are benign tumors accounting for 30% of all spinal tumors. They originate from the shwann cells of the spinal roots. We here report our experience in managing patients with spinal shwannomas, from diagnosis to treatment modalities, in the Department of Neurosurgery at the University Hospital Hassan II in Fez over a period of 13 years. The patients with spinal shwannomas accounted for 19.5% of those with spinal cord compression treated surgically over the same period. The average age of patients was 45 years, with a discreet female predominance. Spinal schwannomas had an insidious onset, then the median of consultation time was 18 months. The main symptoms were spinal and radicular pain. Half of our patients had neurological deficits. Medullary MRI was performed in all of our patients. Spinal schwannomas occurred predominantly in the chest (40%); 62% of shwannomas were intradural lesions, rarely extradural lesions (8%) and mixed lesions(4%). Complete Surgical resection was performed in 96% of cases with osteosynthesis in two cases and arthrodesis in a single case. Histological examination confirmed the diagnosis of benign neurinoma in 23 cases, malignant shwannoma in one case and neurofibroma in one case. Outcome was favorable in the majority of cases, two patients had complications, an infection of the wall and neurological worsening. The interest in the subject of our study is to highlight the features of these lesions and to compare the results of our case series with the data in the literature.
Key words: Spinal shwannoma, medullary MRI, surgery
Les schwannomes rachidiens, encore appelťs neurinomes, sont des tumeurs souvent bťnignes d'ťvolution lente, dťveloppťes aux dťpens des cellules de Schwann des racines rachidiennes. Dťcrites initialement en 1910 par Verocay comme une tumeur encapsulťe d'un nerf ou d'une racine, ŗ la diffťrence du neurofibrome. Ces tumeurs sont classifiťes selon la localisation intra, extra, intra et extra, en sablier, et invasive vis-ŗ-vis de la vertŤbre. La symptomatologie est rachidienne et ou radiculaire, d'ťvolution insidieuse avec dans la plupart de temps un retard diagnostique; ce sont des tumeurs prit ŗ tort pour des pathologies rachidiennes discales et traitťes comme telle. L'IRM reste le diagnostic de choix et guide la voie thťrapeutique. Le traitement est chirurgical et l'ťvolution est souvent favorable.
Nous rapportons dans cet article le rťsultat d'une ťtude rťtrospective de 25 patients opťrťs de shwannomes rachidiens au service de neurochirurgie du CHU Hassan II de FŤs pour une pťriode de 13 ans. Ce travail a ťtť basť sur l'exploitation de dossiers cliniques, l'interprťtation du bilan radiologique, l'analyse des choix thťrapeutique et la qualitť d'exťrŤse et l'ťvolution ŗ court et ŗ long terme.
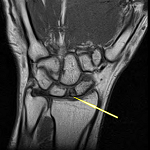
A la lumiŤre d'une analyse descriptive des diffťrentes donnťes, l'‚ge des patients variait entre 9 et 72 ans, avec une moyenne de 44.8 ans avec une prťdominance de la tranche d'‚ge comprise entre 51 et 60 ans. Une prťdominance fťminine pour un sex ration 14 Femmes/11 Hommes. ņ noter trois patients prťsentait une hernie discale traitťe mťdicalement. L'ťvolution des symptŰmes varie de 1 mois ŗ 8 ans. La douleur prťsente le signe fonctionnel le plus retrouvť. La douleur rachidienne a ťtť retrouvťe chez 16 patients (64%) rťpartie surtout au niveau dorso-lombaire. Des nťvralgies cervico-brachiales dans deux cas, nťvralgies intercostales dans 4 cas et 3 cas de lombo-cruralgies. Chez 19 patients, la douleur a laissť place au dťficit moteur avec une frťquence de 76% dont un cas de tťtraparťsie. Des troubles sensitifs ŗ type de fourmillement, picotement ont ťtť objectivť chez 5 patients. Les troubles gťnito-sphinctťriens ont ťtť retrouvťs chez 11 malades. L'atteinte pyramidale ťtait prťsente chez 14 patients, 9 cas avait un Frankel C, 8 patient avec un Frankel D, 6 cas de grade E avec deux cas de dťficit musculaire marquť estimť Frankel B. l'exploration neuroradiologique notamment une IRM mťdullaire (Figure 1) a ťtť faite chez tous nos patients, objectivant une prťdominance de localisation thoracique chez 10 patients, 9 cas de localisation lombaire et 3 cas de localisation cervical. La charniŤre cervico-thoracique dans 1 cas, thoraco-lombaire (1 cas) et lombosacrť (1 cas). 80% de siŤge intradural, 12% de siŤge extradural et 8% de localisation mixte. Cinq patients ont un aspect en sablier trŤs caractťristique des neurinomes rachidiens. Quatre patients ont bťnťficiť avant leur admission d'une TDM rachidienne, alors qu'une seule patiente en a bťnťficiť pour apprťcier l'ťtat de la trame osseuse pour une ťventuelle fixation post opťratoire. La radiographie standard du rachis a ťtť rťalisťe chez 9 patients objectivant un ťlargissement du trou de conjugaison dans 3 cas. Les modalitťs thťrapeutiques instaurťes ŗ l'admission comprennent un traitement mťdical ŗ base d'antalgique, corticothťrapie avant et aprŤs la chirurgie chez les patients dťficitaires. Une anticoagulation efficace jusqu'ŗ la reprise de la marche. 23 patients ont ťtť opťrťs par voie postťrieure et deux patients opťrťs par voie antťrieure notamment une thoracotomie. L'exťrŤse ťtait complŤte chez 24 patients et un seul cas d'exťrŤse subtotale sur un volumineux shwannome rachidien lombaire. Deux patients ont bťnťficiť d'une ostťosynthŤse rachidienne pour stabilisation. Ces deux patients prťsentaient respectivement un shwannome gťant avec une ťrosion vertťbrale de L4 et L5 pour le premier, et une lyse du pťdicule osseux de L4 rendue instable pour le second. Un seul patient a bťnťficiť d'une arthrodŤse dorsale par greffon costal. Une radiothťrapie a ťtť de mise chez un patient dont l'examen anatomopathologique (Figure 2) a objectivť un shwannome malin ayant reÁu 50 Grays en totale. Un cas de neurofibrome a ťtť identifiť en ťtude histologique. L'ťvolution a ťtť favorable chez 24 patients avec une nette rťgression de la douleur et absence d'aggravation neurologique. Deux patients ont eu des complications en post opťratoire immťdiat: un cas d'infection de la cicatrice et un cas d'aggravation neurologique transitoire amťliorť avec reprise de son autonomie 5 mois aprŤs. L'ťvolution ŗ long terme a objectivť une nette amťlioration clinique chez 22 patients suivis sur une pťriode de 1 an. Alors que deux patients ont ťtť suivis encore plus longtemps, celui porteur d'un shwannome malin et une patiente opťrťe ŗ deux reprises pour son shwannome de la queue de cheval.
Les schwannomes rachidiens reprťsentent 30% des tumeurs primitives intrarachidiennes. Līincidence des schwannomes rachidiens, selon des ťtudes rťcentes, varie entre 3 et 4 cas / 1 000 000 personnes par an [1] . Ce sont les tumeurs intradurales extra mťdullaires les plus courantes. . Les schwannomes intramťdullaires sont exceptionnelles [2]. Les shwannomes rachidiens se prťsente souvent sous une forme bťnigne unique, la localisation multiple reprťsente 3 ŗ 4% des cas et s'associe souvent avec une neurofibromatose. Pour la plupart des auteurs, l'‚ge de prťdilection se situe entre 30 et 50 ans et le plus souvent lors de la quatriŤme dťcade. La tranche d'‚ge la plus touchťe ťtait celle comprise entre 51et 60 ans, avec une frťquence de 36%. Il paraÓt alors que la moyenne d'‚ge de nos patients soit comparable aux autres sťries de la littťrature. Des rťsultats disparates dans la littťrature pour la rťpartition selon le sexe. Les neurinomes rachidiens de l'enfant sont rares et reprťsentent 10% des tumeurs rachidiennes [3]. Le schwannome rachidien se caractťrise par une latence Clinique qui dťpend de plusieurs facteurs la localisation et le siŤge, le caractŤre ťvolutive et certains phťnomŤnes d'involution ou de poussťe tumorale. La durťe d'ťvolution des symptŰmes dans notre sťrie ťtait comprise entre 1 mois et 8ans (96mois), avec une moyenne de 18 mois, A cet effet, il convient de signaler que le diagnostic est fait tardivement, sources de sťquelles invalidantes.
†
Les signes cliniques les plus rťvťlateurs sont la douleur ŗ la fois rachidienne et radiculaire traduisant le syndrome lťsionnel [4]. L'atteinte des voies longues traduis le syndrome sous lťsionnel avec des troubles sensitivo-moteurs et troubles sphinctťriens. La sťmiologie de ses syndromes dťpend de la localisation de la lťsion et son rapport au cordon mťdullaire dťterminant plusieurs formes cliniques diffťrentes en hauteur et en largeur. D'autre formes clinique peuvent Ítre rťvťlateur de cette entitť lťsionnel que sont l'hydrocťphalie ŗ pression normal, l'hypertension intracr‚nienne, la compression mťdullaire aigue et parfois un tableau d'hťmorragie mťningťe spinale. Le diagnostic du shwannome rachidien repose sur l'imagerie mťdullo-rachidienne. L'IRM mťdullaire est la technique de choix, elle permet une analyse structurale et spatiale de la lťsion [5]. Le neurinome apparait en isosignal T1 entourťe d'un hyposignal propre au LCR [6] , un hypo ou hyper signal T1 est exceptionnel. Il est en hyper signal T2, se rehausse gťnťralement aprŤs injection de Gadolinium de faÁon homogŤne et intense [7]. La TDM rachidienne apporte des renseignements sur les structures vertťbrales et la tumeur se prťsente sous forme isodense, parfois hťtťrogŤne se rehaussant de faÁon intense. Le myťloscanner constitue l'alternative ŗ l'IRM si contre indiquťe. La place des autres explorations radiologiques reste ŗ discuter [8,9]. Les potentiels ťvoquťs somesthťsiques peuvent faire partie du bilan prťopťratoire et renseignent sur l'ťtat fonctionnel de la moelle [10], ils sont parfois utilisťs en per opťratoire [11].†
La chirurgie est le gold standard thťrapeutique des shwannomes rachidiens dont l'intťrÍt est de lever la compression, prťserver la continuitť anatomique et fonctionnelle du nerf porteur toute en accomplissant une rťsection chirurgicale complŤte. Le choix de la voie est orientť par la localisation de la tumeur, le niveau de la lťsion et ses rapports intra et extra dural. Parfois un abord combinť est nťcessaire pour une meilleure accessibilitť de la tumeur [12]. Le recours ŗ une ostťosynthŤse pour stabilisation rachidienne est parfois nťcessaire. L'intervention est rťalisťe par microchirurgie dans le but d'une exťrŤse complŤte du shwannome toute en prťservant la racine porteuse qui est souvent non fonctionnel, mais si elle est viable l'exťrŤse chirurgicale est parfois incomplŤte [13]. La radiothťrapie a ťtť proposťe aux patients qui prťsentaient des contres indication opťratoires dont le but est de stopper l'ťvolution tumorale. Parfois la radiothťrapie est utilisťs en adjuvent ŗ une chirurgie d'exťrŤse incomplŤte et ou en cas de shwannomes malin [14]. L'ťvolution est gťnťralement excellente avec une mortalitť presque nulle, plus de 80% de guťrison et rťcupťration fonctionnelle. Le risque de rťcidive dťpend ťtroitement de la qualitť d'exťrŤse [15]. Dans notre sťrie, l'ťvolution postopťratoire immťdiate ťtait favorable avec une rťcupťration totale chez 92% des patients. Le pronostic est bon, susceptible d'Ítre influencer par un retard de diagnostic, une exťrŤse incomplŤte, un dťficit moteur des racines englobťes par la tumeur et l'instabilitť rachidienne [16].
Nos rťsultats en matiŤre de prise en charge chirurgicale des shwannomes rachidiens semblent rejoindre les donnťes de littťrature mais avec un retard de diagnostic ce qui explique la prťdominance des dťficits neurologiques prťsents dans plus de la moitiť de nos patients.
Etat des connaissances actuelles sur le sujet
- La suite d'un schwannome est corrťlťe ŗ l'ťtat neurologique prťopťratoire du patient;
- La chirurgie des schwannomes rachidiens entraÓne gťnťralement de bons rťsultats fonctionnels post-opťratoires.
Contribution de notre étude à la connaissance
- Rapporter et comparer avec la littťrature notre prise en charge clinique et chirurgicale des schwannomes rachidiens;
- Les schwannomes gťants et les dťficits neurologiques dans notre contexte entraÓnent des complications post-opťratoires et des rťcidives.
Les auteurs ne dťclarent aucun conflit d'intťrÍts.
Tous les auteurs ont conribuť ŗ la rťalisation et la mise en oeuvre de ce travail. Ils dťclarent ťgalement avoir lu et approuvť la version finale du manuscrit.
Les auteurs remercient le staff du departement de neurochirurgie de l'universitť Hassan II de FŤs, Maroc.
Figure 1: IRM mťdullaire,
sťquence T1 avec gadolinium, en coupe coronale (A) et axiale (B) montrant
une tumeur en sablier bien limitťe, de siŤge extra dural, de signal hťtťrogŤne,
siťgeant en regard de D7-D8 du cŰtť droit et refoulant la moelle ŗ gauche
Figure 2: aspect histologique d'un shwannome bťnin (A: HES*50, B: HES*200): prolifťration fusocellulaire disposťe en nappes; les cellules tumorales sont dotťes de noyaux monomorphes allongťs avec cytoplasme ťosinophile mal limitť. Un shwannome malin (C: HES*200): prolifťration de cellules atypiques munies des noyaux hyperchromatiques, anisocaryotiques avec des contours irrťguliers (flŤche)
- Emel E, Abdallah A, Sofuoglu OE, Ofluoglu AE, Gunes M, Guler B et al. Long-term Surgical Outcomes of Spinal Schwannomas: retrospective analysis of 49 consecutive cases. Turk Neurosurg. 2017;27(2):217-225. PubMed | Google Scholar
- Li X, Xu G, Su R, Lv J, Lai X, Yu X. Intramedullary schwannoma of the upper cervical spinal cord: a case study of identification in pathologic autopsy. Forensic Sci Res. 2017;2(1):46-49. PubMed | Google Scholar
- Fischer G, Brotchi J. Intramedullary spinal cord tumors report: French Society of Neurosurgery, 45th annual congress: Angers, June 12/15 1994. Neurochirurgie. 1994;40(Suppl1):1-108. PubMed | Google Scholar
- Mireau, Dib Antunes Filho C, Gaudart B. Compression mťdullaire lente. EM consulte. 2009; 17-655-A-10
- Amezyanea T, Pouitb B, Bassouc D, Lecoulesa S, Desramťa J, Bladea JS, Bťchadea D, Algayresa JP. Une cause rare de lombosciatique. Elsevier. 2006; 27:494-496
- Bouaziz M, Derdour S, Laouar O, Lankar A. Spinal root of accessory nerve shwannoma: about a new case. Neurochirurgie. 2012;58(4):258-262. PubMed | Google Scholar
- Afathi M, Peltier E, Adetchessi T, Graillon T, Dufour H, Fuentes S. Minimally invasive transmuscular approach for the treatment of benign intradural extramedullary spinal cord tumours: technical note and results. Neurochirurgie. 2015;61(5):333-338. PubMed | Google Scholar
- Cervoni L, Celli P, Scarpinati M, Cantore G. Neurinomas of the cauda equina clinical analysis of 40 surgical cases. Acta Neurochir (Wien). 1994;127(3-4):199-202. PubMed | Google Scholar
- Cook AM, Lau TN, Tomlinson MJ, Vaidya M, Wakeley CJ, Goddard P. Magnetic resonance imaging of the whole spine in suspected malignant spinal cord compression: impact on management. Clin Oncol R Coll Radiol G B. 1998;10(1):39-43. PubMed | Google Scholar
- Costa P, Bruno A, Bonzanino M, Massaro F, Caruso L, Vincenzo I et al. Somatosensory- and motor-evoked potential monitoring during spine and spinal cord surgery. Spinal Cord. 2007;45(1):86-91. PubMed | Google Scholar
- Sala F, Bricolo A, Faccioli F, Lanteri P, Gerosa M. Surgery for intramedullary spinal cord tumors: the role of intraoperative (neurophysiological) monitoring. Eur Spine J. 2007;16(Suppl 2):130-139. PubMed | Google Scholar
- Banczerowski P, Lipůth L, Vajda J, Veres R. Surgery of ventral intradural midline cervical spinal pathologies via anterior cervical approach: our experience. Ideggyogyaszati Szle. 2003;56(3-4):115-118. PubMed | Google Scholar
- Madeleine Sowash, Ori Barzilai, Sweena Kahn, Lily McLaughlin, Patrick Boland, Mark Bilsky H, Ilya Laufer. Clinical outcomes following resection of giant spinal schwannomas: a case series of 32 patients. J Neurosurg Spine. 2017;26(4):494-500. Google Scholar
- Marchese MJ, McDonald JV. Intramedullary melanotic schwannoma of the cervical spinal cord: report of a case. Surg Neurol. 1990;33(5):353-355. PubMed | Google Scholar
- Ashour A, Rautenberg M, Buhl R, Mehdorn H-M. Giant Ventral Intradural Extramedullary Neuroma. Neurosurgery. 1999;44(6):1338-1340. PubMed | Google Scholar
- Yamane K, Takigawa T, Tanaka M, Osaki S, Sugimoto Y, Ozaki T. Factors predicting clinical impairment after surgery for cervical spinal schwannoma. Acta Med Okayama. 2013;67(6):343-349. PubMed | Google Scholar