Syndrome de démyélinisation osmotique compliquant la correction rapide d’une hyponatrémie sévère associée à une hypokaliémie
Zakaria Ghoummid, Mbark El Kaouri, Mina Elkhayari
Corresponding author: Zakaria Ghoummid, Service d’Accueil des Urgences Vitales, Département d’Anesthésie Réanimation et Urgences, Hôpital Ibn Tofail, CHU Mohammed VI, Faculté de Médecine et de Pharmacie de Marrakech, Université Cadi Ayyad, Marrakech, Maroc 
Received: 02 Aug 2019 - Accepted: 07 Dec 2019 - Published: 20 Dec 2019
Domain: Intensive care medicine
Keywords: Syndrome de démyélinisation osmotique, myélinolyse centropontine, myélinolyse extrapontine, hypnatrémie, hypokaliémie, imagerie par résonance magnétique
©Zakaria Ghoummid et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Zakaria Ghoummid et al. Syndrome de démyélinisation osmotique compliquant la correction rapide d’une hyponatrémie sévère associée à une hypokaliémie. Pan African Medical Journal. 2019;34:208. [doi: 10.11604/pamj.2019.34.208.19968]
Available online at: https://www.panafrican-med-journal.com//content/article/34/208/full
Case report 
Syndrome de démyélinisation osmotique compliquant la correction rapide d’une hyponatrémie sévère associée à une hypokaliémie
Syndrome de d�my�linisation osmotique compliquant la correction rapide d�une hyponatr�mie s�v�re associ�e � une hypokali�mie
Osmotic demyelination syndrome complicating the quick correction of a severe hyponatremia associated with hypokalemia
Zakaria Ghoummid1,&, Mbark El Kaouri1, Mina Elkhayari1
1Service d�Accueil des Urgences Vitales, D�partement d�Anesth�sie R�animation et Urgences, H�pital Ibn Tofail, CHU Mohammed VI, Facult� de M�decine et de Pharmacie de Marrakech, Universit� Cadi Ayyad, Marrakech, Maroc
&Auteur correspondant
Zakaria Ghoummid, Service d�Accueil des Urgences Vitales, D�partement d�Anesth�sie R�animation et Urgences, H�pital Ibn Tofail, CHU Mohammed VI, Facult� de M�decine et de Pharmacie de Marrakech, Universit� Cadi Ayyad, Marrakech, Maroc
Le syndrome de d�my�linisation osmotique correspond � une d�my�linisation du centre de la protub�rance ou d'autres parties du cerveau. Nous rapportons un cas de syndrome de d�my�linisation osmotique chez une patiente �g�e de 55 ans, connue hypertendue, suivie pour cervicarthrose �tag�e, hospitalis�e pour coma non f�brile d'installation brutale compliquant un tableau de gastroent�rite aigue. L'�volution a �t� marqu�e par l'aggravation neurologique avec confusion, aphasie, t�trapl�gie et ar�flexie ost�otendineuse. Le diagnostic de my�linolyse centropontine et extrapontine a �t� confirm� par une imagerie par r�sonance magn�tique c�r�brale faite 20 jours apr�s une premi�re qui n'a pas montr� d'anomalies sp�cifiques. La correction rapide de l'hyponatr�mie �tait la cause principale de ce syndrome, sans n�gliger le r�le favorisant tr�s probable de l'hypokali�mie associ�e. L'�volution de la my�linolyse centropontine (MCP) et my�linolyse extrapontine (MEP) est variable. Le traitement est principalement pr�ventif bas� sur la correction prudente des hyponatr�mies s�v�res et des facteurs favorisants.
English abstract
Osmotic demyelination syndrome is characterized by the loss of myelin in the center of the basis pontis and other areas of the central nervous system. We report a case of osmotic demyelination syndrome in a 55-year-old female, with a past medical history of arterial hypertension and multi-level cervical spondylosis, hospitalized for acute altered mental status complicating an array of acute gastroenteritis, the patient was afebrile. The course was marked by neurologic aggravation with confusion, aphasia, tetraplegia and osteo-tendinous areflexia. Initial cerebral magnetic resonance imaging did not show any specific abnormalities. The diagnosis of Central pontine myelinolysis and extrapontine myelinolysis was confirmed by a cerebral magnetic resonance imaging done after 20 days of the first. The rapid correction of hyponatremia was the main cause of this syndrome, without neglecting the very likely role of the associated hypokalemia. The evolution of centropontine myelinolysis (CPM) and extrapontine myelinolysis (EPM) is variable. The treatment is primarily preventive based on the careful correction of severe hyponatraemia and contributing factors.
Key words: Osmotic demyelination syndrome, centropontine myelinolysis, extrapontine myelinolysis, hyponatremia, hypokalemia, magnetic resonance imaging
La my�linolyse centropontine et extrapontine (MCP, MEP) ou syndrome de d�my�linisation osmotique (SDO) est une pathologie rare, caract�ris�e par la destruction des gaines de my�line [1]. La physiopathologie pr�cise de ce syndrome est encore mal connue. La my�linolyse centropontine a �t� d�crite pour la premi�re fois en 1959 par Adams et ses coll�gues comme une pathologie affectant les patients alcooliques et les d�nutris [2]. L'association des l�sions de MCP et MEP est fr�quente et pourrait atteindre jusqu'� 30% [3]. La correction trop rapide d'une hyponatr�mie reste la cause la plus classique de ce syndrome [4]. Dans la litt�rature, le d�veloppement du SDO peut �tre li� � de nombreux facteurs pr�disposants comme la s�cr�tion inappropri�e de l'hormone antidiur�tique, l'alcoolisme chronique, la malnutrition, la polydipsie psychog�ne, la transplantation h�patique, la dialyse ect. [5]. D'autres facteurs comme l'hypokali�mie semblent jouer aussi un r�le favorisant [4]. Nous rapportons une observation de MCP et MEP survenant apr�s la correction rapide d'une hyponatr�mie s�v�re associ�e � une hypokali�mie.
Nous rapportons le cas d'une patiente �g�e de 55 ans, connue hypertendue sous antagonistes des r�cepteurs de l'angiotensine II, suivie pour cervicarthrose �tag�e sous anti-inflammatoires non st�ro�diens. Admise initialement aux urgences pour coma non f�brile d'installation brutale compliquant un tableau de gastroent�rite aigue �voluant depuis 48 heures. Le bilan biologique montrait une hyponatr�mie s�v�re � 92mmol/l associ�e � une hypokali�mie � 2.7 mmol/l. Apr�s une correction initiale au service d'accueil des urgences vitales avec du s�rum sal� isotonique � une vitesse non pr�cis�e, la natr�mie a pass� � 118mmol/l apr�s 24h d'hospitalisation (soit une augmentation de 26mmol/l en 24h). La tomodensitom�trie c�r�brale �tait normale. Deux jours apr�s cette correction rapide de l'hyponatr�mie avec une vitesse d�passant 1mmol/l/h, la patiente a �t� transf�r�e en r�animation m�dicale pour continuer sa prise en charge. L'examen clinique trouvait une patiente consciente, stable sur le plan h�modynamique et respiratoire avec dysarthrie et t�trapar�sie. Un ionogramme sanguin de contr�le a montr� une natr�mie � 122mmol/l avec augmentation de la kali�mie � 3.4mmol/l. L'�volution a �t� marqu�e par l'aggravation neurologique avec confusion, aphasie, t�trapl�gie et ar�flexie ost�otendineuse. Une imagerie par r�sonance magn�tique (IRM) enc�phalique a �t� faite � J11 d'hospitalisation montrant des anomalies de signal punctiformes de la substance blanche sus-tentorielle de nature non sp�cifique. Devant l'aggravation neurologique et la persistance d'une hypokali�mie mod�r�e et d'une hyponatr�mie variant entre 122mmol/l et 132mmol/l malgr� une correction qui ne d�passait pas 1mmol/l/h, un bilan paraclinique pouss� �tait r�alis�, montrant une hyperthyro�die (TSH basse � 0,07mUI/l, T4 �lev�e � 27pmol/l), une cortisol�mie � 182ng/ml, un ionogramme urinaire normal, une �tude du liquide c�phalorachidien normale, un �lectromyogramme �tait en faveur d'une polyneuropathie axonale, et un �lectroenc�phalogramme montrant de multiples foyers de souffrance c�r�brale. L'IRM c�r�brale refaite � J31 d'hospitalisation montrait une MCP et MEP (Figure 1, Figure 2, Figure 3). Le prise en charge consistait en la poursuite de la correction de l'hyponatr�mie, avec une vitesse de 0,5mmol/l/h avec contr�le quotidien, kin�sith�rapie quotidienne respiratoire et r��ducation motrice, alimentation par voie ent�rale, protection gastrique et thromboembolique. L'�volution �tait d�favorable, marqu�e par le d�c�s de la patiente apr�s un mois et demi d'hospitalisation suite � un choc septique � point de d�part pulmonaire.
La my�linolyse centropontine et extrapontine se regroupent sous le terme de syndromes de d�my�linisation osmotique (SDO) [6]. L'incidence r�elle de cette pathologie est inconnue jusqu'� ce jour [7]. Microscopiquement, il s'agit d'une destruction sym�trique de la my�line qui int�resse tous les faisceaux nerveux associ�e � une perte des oligodendrocytes [2]. Dans la MCP, une �tude a montr� la pr�sence de l�sions axonales importante associ�es � un infiltrat inflammatoire [8]. La correction rapide d'un d�sordre osmolaire d'installation chronique en cas de d�ficit en osmolytes organiques expose les cellules c�r�brales particulièrement les oligodendrocytes au risque de r�tr�cissement et par cons�quence � la d�my�linisation [9]. Dans une �tude de 22 cas pr�sentant une hyponatr�mie, l'hypokali�mie s'est r�v�l�e �tre un facteur pr�disposant dans 7 cas de MCP [10]. En cas d'hypokali�mie, la diminution de la concentration de NaK-ATPase dans la membrane cellulaire endoth�liale peut pr�disposer la cellule � des l�sions par le stress osmotique associ� � l'augmentation rapide de la natr�mie [11]. Probablement l'hypokali�mie associ�e dans notre cas a aussi jou� un r�le favorisant.
�
Le diagnostic de la MCP et MEP est essentiellement clinique, la symptomatologie suit g�n�ralement une �volution biphasique. Dans un premier temps le patient peut pr�senter une enc�phalopathie qui peut se r�tablir rapidement apr�s restauration de la natr�mie. Plusieurs jours plus tard, la seconde phase est caract�ris�e par l'apparition d'une dysarthrie, dysphagie secondaires � l'atteinte cortico-bulbaire et d'une quadripar�sie flasque devenant ensuite spastique secondaire � l'atteinte cortico-spinale [6]. Dans notre cas, l'�volution �tait aussi biphasique, ce qui rejoint la litt�rature. La TDM c�r�brale est peu sensible pour le diagnostic [12]. L'IRM c�r�brale est l'examen radiologique de choix, elle montre une plage en hypersignal sur les s�quences pond�r�es T2 et FLAIR, en hyposignal en pond�ration T1 [13]. L'apparition de ces anomalies est habituellement retard�e, elle est de l'ordre de 10 � 15 jours, une IRM initialement normale n'�limine pas le diagnostic [14]. L'�tude du LCR est le plus souvent normale, mais une hyperprot�inorachie peut �tre pr�sente [15, 16]. L'EEG, non sp�cifique, montre le plus souvent un ralentissement diffus de l'activit� c�r�brale [15]. Les donn�es de la litt�rature varient consid�rablement en ce qui concerne la mortalit�, allant de 6% � 90% [3, 17]. Le traitement est essentiellement pr�ventif bas� sur une correction raisonn�e et progressive de toute hyponatr�mie, sans d�passer une vitesse de correction de 0,5 mmol/l/h [18]. Il existe d'autres formules r�centes de correction, notamment celle de d'Adrogu� et Madias qui aide consid�rablement comme moyen th�rapeutique dans toutes les situations de dysnatr�mie [19]. Jusqu'� ce jour aucun traitement curatif n'a �t� codifi�.
L'�volution de la MCP et MEP est variable, souvent d�favorable. Le traitement est principalement pr�ventif bas� sur la correction simultan�e et prudente des hyponatr�mies s�v�res et des autres facteurs favorisants, y compris l'hypokali�mie. Les recherches actuelles se concentrent sur l'�tude de l'efficacit� de certaines options th�rapeutiques notamment les �changes plasmatiques et les immunoglobulines intraveineuses qui ont montr� leur efficacit� dans certains cas isol�s.
Les auteurs ne d�clarent aucun conflit d'int�r�ts.
Tous les auteurs ont particip� � la prise en charge du patient ainsi qu'� la r�daction du manuscrit. Ils approuvent la version finale du manuscrit.
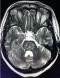
Figure 1: IRM c�r�brale en coupe axiale montrant un hypersignal en pond�ration T2 au niveau de la protub�rance en faveur d�une my�linolyse centropontine
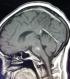
Figure 2: IRM c�r�brale
en coupe sagittale montrant un hypersignal en s�quence flair au niveau de la
protub�rance en faveur d�une my�linolyse centropontine
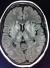
Figure 3: IRM c�r�brale
en coupe axiale montrant un hypersignal en s�quence flair au niveau du cortex
et des noyaux gris centraux en faveur d�une my�linolyse extrapontine
- Charra B, Hachimi A, Guedari H,Benslama A, Motaouakkil S. My�linolyse extrapontine apr�s correction d'une hyponatr�mie. Ann Fr Anesth Reanim. 2006; 25(1): 74-8.
- Adams Rd, Victor M, Mancall El. Central pontine myelinolysis: a hitherto undescribed disease occurring in alcoholic and malnourished patients. AMA Arch Neurol Psychiatry.1959; 81(2):154-72. PubMed | Google Scholar
- Gocht A, Colmant HJ. Central pontine and extrapontine myelinolysis: a report of 58 cases. Clin Neuropathol.1987; 6(6):262-70. PubMed | Google Scholar
- Ruiz S, Alzieu M, Niquet L, Vergne S, Lathuile D, Campistron J. Hyponatr�mie s�v�re et my�linolyse centropontine: attention aux cofacteurs! Ann Fr Anesth Reanim. 2009; 28(1):96-9. Google Scholar
- King JD, Rosner MH. Osmotic demyelination syndrome. Am J Med Sci. 2010; 339(6):561-7. PubMed | Google Scholar
- Martin Rj. Central pontine and extrapontine myelinolysis: the osmotic demyelination syndromes. J Neurol Neurosurg Psychiatry. 2004;75 (Suppl 3): iii22-iii28. PubMed | Google Scholar
- Pushpendra Renjen N, Dinesh Chaudhari, Vasanthi Namala. Central pontine and extrapontine myelinolysis. Apollo Medicine. December 2016;13(4):220-223. Google Scholar
- Uchino A, Yuzuriha T, Murakami M, Endoh K, Hiejim S, Koga H et al. Magnetic resonance imaging of sequelae of central pontine myelinosis in chronic alcohol abusers. Neuroradiology. 2003; 45(12): 877-80. Google Scholar
- Ghosh N, DeLuca GC, Esiri MM. Evidence of axonal damage in human acute demyelinating diseases. J Neurol Sci. 2004; 222(1-2):29-34. PubMed | Google Scholar
- Heng AE, Vacher P, Aublet-Cuvelier B, Garcier JM, Sapin V, Deteix P et al. Centropontine myelinolysis after correction of hyponatremia: r�le of associated hypokalemia.Clin Nephrol. 2007; 67(6):345-51. PubMed | Google Scholar
- Lohr JW. Osmotic demyelination syndrome following correction of hyponatremia: association with hypokalemia. Am J Med. 1994; 96(5): 408-13. PubMed | Google Scholar
- Rosenbloom S, Buchholz D, Kumar AJ, Kaplan RA, Ill HM, Rosenbaum AE. Evolution of central pontine myelinolysis on CT. AJNR.1984;5(1):110-2. PubMed | Google Scholar
- Soto-Ares G, Da�done C, Clarisse J, Pruvo JP. Imagerie des l�sions enc�phaliques li�es � l'alcool. Feuillets de Radiol. 1998;38:441-62.
- Louis G, Bollaert PE. My�linolyse centro- et extrapontine: donn�es actuelles et sp�cificit�s en r�animation. R�animation. 2012; 21(5):563-71. Google Scholar
- Karp B, Laureno R. Pontine and extrapontine myelinolysis: a neurologic disorder following rapid correction of hyponatremia. Medicine (Baltimore). 1993; 72(6):359-73. PubMed | Google Scholar
- Nagamitsu S, Matsuishi T, Yamashita Y, Yamada S, Kato H. Extrapontine myelinolysis with parkinsonism after rapid correction of hyponatremia: high cerebrospinal fluid level of homovanillic acid and successful dopaminergic treatment. J Neural Transm. 1999; 106(9-10):949-53. PubMed | Google Scholar
- Menger H, J�rg J. Outcome of central pontine and extrapontine myelinolysis (n = 44). J Neurol. 1999;246(8):700-5. PubMed | Google Scholar
- Ziadi A, Nejmi H, Khallouki M, Younous S, Essaadouni L, Samkaoui MA. My�linolyse centropontine et extrapontine compliquant la correction rapide d'une hyponatr�mie.Annales Fran�aises d'anesthesie et 'R�animation.2009; 28(7-8):714-715.
- Andronikof M. Dysnatr�mies. EMC M�decine d'urgence. 2009;1-8: Article 25-100-A-21.