Kyste du cholédoque rompu: revue de la littérature
Ahmed Azahouani, Najlae Zaari, Fatine El Aissaoui, Mohamed Hida, Mohamed Fitri, Larbi Benradi, Houssain Benhaddou
Corresponding author: Ahmed Azahouani, Service de Chirurgie Pédiatrique, CHU Mohamed VI, Oujda, Maroc 
Received: 11 Nov 2017 - Accepted: 27 Feb 2018 - Published: 30 Jul 2019
Domain: Pediatric gastroenterology,Pediatric surgery
Keywords: Rupture, kyste du cholédoque, voies biliaires
©Ahmed Azahouani et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Ahmed Azahouani et al. Kyste du cholédoque rompu: revue de la littérature. Pan African Medical Journal. 2019;33:276. [doi: 10.11604/pamj.2019.33.276.14372]
Available online at: https://www.panafrican-med-journal.com//content/article/33/276/full
Kyste du cholédoque rompu: revue de la littérature
Cyst of the broken common bile duct: literature review
Ahmed Azahouani1,&, Najlae Zaari1, Fatine El Aissaoui1, Mohamed Hida1, Mohamed Fitri1, Larbi Benradi1, Houssain Benhaddou1
1Service de Chirurgie Pédiatrique, CHU Mohamed VI, Oujda, Maroc
&Auteur correspondant
Ahmed Azahouani, Service de Chirurgie Pédiatrique, CHU Mohamed VI, Oujda, Maroc
Les malformations kystiques des voies biliaires sont des affections congénitales rares évaluées ŕ environ 1/2 000 000 naissances. C'est une affection qui peut se révéler gravement par une complication notamment l'angiocholite, la pancréatite chronique, cirrhose biliaire progressive, l'hypertension portale ou les lithiases biliaires. Sa perforation spontanée est l'une des rares complications, décrite pour la premičre fois en 1934 par Weber. Nous rapportant le cas d'un garçon de 18 mois admis pour syndrome sub-occlusif avec une péritonite biliaire. Une échographie a été réalisée montrant un épanchement abdominal avec formation kystique communicante des voies biliaires associée ŕ un épanchement sous capsulaire du foie confirmé par scanner. L'intervention a consisté en une toilette péritonéale avec mise en place d'un drain de redon au niveau de la perforation et un drain sous hépatique sans excision du kyste. Le patient a été réadmis 6 mois aprčs cet incident pour sa cure définitive.
English abstract
Cystic malformations of the bile ducts are rare congenital disorders, with an incidence of 1/2000000 live births. Complication including the angiocholitis, chronic pancreatitis, progressive biliary cirrhosis, portal hypertension or gallbladder lithiases can reveal severe disorder. Spontaneous perforation is one of the rare complications described for the first time in 1934 by Weber. We report the case of an 18-month old baby admitted with subocclusive syndrome with biliary peritonitis. Ultrasound was performed showing abdominal effusion with cystic formation communicating with the bile ducts associated with subcapsular effusion of the liver confirmed by a scanner. Treatment was based on peritoneal toilet with redon drain at the level of the perforation and subhepatic drain without cyst excision. The patient was re-admitted 6 months after this incident to be definitively treated.
Key words: Rupture, cyst of the common bile duct, biliary tract
Les malformations kystiques des voies biliaires sont des affections congénitales rares [1]. L'étiologie la plus communément admise est l'anomalie de la jonction bilio-pancréatique qui est aussi incriminé dans la dégénérescence des voies biliaires. L'age de survenue de cette malformation est moins de 10 ans avec une prédominance féminine [2]. La triade douleur, ictčre, masse évoque classiquement une dilatation kystique des voies biliaires or il n'est retrouvé que dans 13 ŕ 25% des cas [3]. Exceptionnellement cette affection peut se révélé gravement par une complication. La résection de la dilatation kystique est le traitement de référence. L'anastomose kystodigestive est actuellement abandonnée car la malformation kystique des voies biliaires est considérée comme un état précancéreux [2].
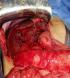
Un garçon de 18 mois sans antécédents pathologiques particuliers qui a été admis aux urgences pédiatriques pour des vomissements alimentaires depuis 7 jours, devenant bilieux récemment, des cris, et fičvre. L'examen clinique ŕ l'admission montrait une température ŕ 38.5°C, un abdomen ballonné, avec une sensibilité abdominale diffuse. L'état général était conservé en dehors d'une asthénie, l'état hémodynamique était stable, sanssignes de choc. Un abdomen sans préparation a été réalisé revenu sans anomalies. Une échographie faite avait montré un épanchement abdominal avec formation kystique communicante des voies biliaires associée ŕ un épanchement sous hépatique. Une ponction hépatique échoguidée a été réalisée affirmant l'origine bilieux du liquide sous hépatique. Le complément scanographique confirmait les données de l'échographie (Figure 1). Les marqueurs biologiques étaient en faveur d'un syndrome inflammatoire modéré et les enzymes hépatiques étaient normales. Une laparotomie sous costale droite a été réalisée pour suspicion de rupture du kyste du cholédoque. L'exploration chirurgicale a confirmé la présence d'une péritonite biliaire non purulente, liée ŕ la perforation d'un kyste du cholédoque. L'intervention chirurgicale initiale a consisté en une toilette péritonéale avec mise en place d'un drain de redon au niveau de la perforation et un drain en sous hépatique sans excision du kyste. Le foie était d'aspect normal sans signes de cirrhose. Les suites postopératoires ont été simples et l'enfant a pu quitter le service au dixičme jour postopératoire. Le patient a été réadmis 6 mois aprčs cette incident pour cure définitive de sa malformation avec réalisation d'une résection complčte large de la dilatation de la voie biliaire principale, avec anastomose hépatico jéjunale sur une anse montée en Y selon Roux (Figure 2, Figure 3).
La premičre description de la dilatation canalaire de l'arbre biliaire date de 1723 par Vater [4]. C'est une malformation rare, qui se voit volontiers chez l'enfant (75% des cas sont découverts avant l'âge de dixans), avec une nette prédominance féminine (sex-ratioentre 0,23 ŕ 0,43) [2]. Son incidence est de l'ordre de 1/2 000 000 naissances [1]. Elle se voit surtout dans les pays asiatiques [5]. Bien que touchant préférentiellement l'enfant, le kyste du cholédoque (DKC) ne peut se manifester qu'ŕ l'âge adulte, sous la forme d'une complication, principalement infectieuse [6]. L'hypothčse étiologique la plus communément proposé étant que le kyste du cholédoque est le résultat d'une anomalie de la jonction pancréatico biliaire [7]. Récemment, un fonctionnement anormal du sphincter d'Oddi a été rapporté comme prédisposant au reflux de suc pancréatique dans la voie biliaire, et des spasmes du sphincter d'Oddi ont été notés en association aux kystes du cholédoque [8]. La classification de Todani est la plus utilisée et comprend cinq types [7], le type le plus commun est le type I, correspondant ŕ une dilatation de la voie biliaire extra-hépatique, et divisé en 3 sous-types: Ia = dilatation kystique, Ib = dilatation segmentaire et Ic = dilatation fusiforme [7].
Le diagnostic peut ętre évoqué en anténatal devant la constatation d'une formation liquidienne au niveau de la région du hile hépatique [5, 9]. Chez l'enfant sa découverte est fortuite, et quand elle est symptomatique, elle se manifeste par la triade classique: douleur abdominale, ictčre, masse de l'hypochondre droit [3]. Cette symptomatologie n'est observée que dans 13 ŕ 25% des cas [3]. La DKC est rarement découverte au stade de complications [10], et qui sont: la lithiase qui peut bloquer le bas cholédoque, l'infection (angiocholite, abcčs hépatique ou septicémie) [5], la cirrhose biliaire primitive, l'hypertension portale, lacholangite et la dégénérescence maligne ŕ type de cholangiocarcinome avec une fréquence variable en fonction de l'âge du patient, de l'ordre de 0,7% moins de dix ans et 6,8% entre 11 et 20 ans et beaucoup plus élevée chez l'adulte [2, 11]. La rupture spontanée est une de ces rares complications. Son incidence est de 1,8% ŕ 2% [3]. Dans la majorité des cas elle survient chez les enfants âgés de moins de 4 ans [3] et elle a été décrite pour la premičre fois en 1934 par Weber [3]. Le tableau clinique dans ce cas est habituellement une distension abdominale progressive, vomissements, et état de choc avec ou sans ictčre [3]. La rupture traumatique est encore plus rare, quelques cas seulement ayant été décrits [5, 12].
En échographie, la DKC se présente comme une masse kystique appendue ou remplaçant le cholédoque et se prolongeant en haut avec le canal cystique et le canal hépatique, et en bas avec le cholédoque terminal ou le canal de Wirsung [3]. Cet examen peut suffire au diagnostic et la TDM n'apporte pas d'informations supplémentaires [3, 10]. La cholangio-TDM permet de visualiser l'accumulation du produit decontraste dans le kyste. Une cartographie de l'arbre biliaire et une délimitation précise de la lésion sont ainsi obtenues [10]. La cholangio IRM ou bili-IRM est une technique récente et non invasive trčs performante dans le diagnostic des anomalies de la jonction bilio-pancréatique [3]. Dčs que le diagnostic d'une dilatation kystique du cholédoque est posé, il convient de faire la cure chirurgicale ŕ l'âge de 6 mois [13]. L'opération chirurgicale la plus communément admise consiste ŕ réséquer toute la portion dilatée de la voie biliaire et réaliser une anastomose cholédocho jéjunale ou hépatico jéjunale sur une anse en Y ŕ la Roux [3, 5, 14]. La résection est large vu le risque de dégénérescence secondaire de la paroi biliaire dysplasique [3]. Pour les kystes intrahépatiques et les dilatations intrahépatiques (type IV de Todani), d'autres interventions peuvent ętre nécessaires telle qu'une segmentectomie, une hépatectomie partielle ou bien une kysto entérostomie intrahépatiques [2, 15]. Il est recommandé de faire une biopsie hépatique afin de déceler des signes précoces de cirrhose hépatique [5].
La rupture d'un kyste du cholédoque est une rare cause d'abdomen aigu chez l'enfant et qui peut évoluer sur ŕ bas bruits pendant quelques jours. Le diagnostic est évoqué par l'échographie et le scanner et confirmé en peropératoire. Le traitement consiste en la toilette péritonéale et la résection du kyste avec une anastomose cholédocho jéjunale en Y.
les auteurs ne déclarent aucun conflit d'intéręts.
Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Figure 1: aspect de la rupture du kyste du cholédoque sur une TDM
Figure 2: aspect de la dilatation kystique en peropératoire
Figure 3: anastomose cholédocho jéjunale en Y
- Savic DJ, Milovanovic D, Jovanovic D. Congenital dilatation of the common bile duct (congenital choledochalcyst). Srp Arh Celok Lek. 2001 May-Jun;129 Suppl (1):47-50. PubMed | Google Scholar
- Dhupar R, Gulack B, Geller DA, Marsh JW, Gamblin TC. The changing presentation of choledochal cyst disease: an incidental diagnosis. HPB Surg. 2009;2009:103739. PubMed | Google Scholar
- Bricha M et Dafiri R. Une cause inhabituelle d'un abdomen aigu chez l'enfant: la rupture spontanée d'un kyste du cholédoque. J Radiol. 2007;88(5 Pt 1):692-3. PubMed | Google Scholar
- Faďk M, Halhal A, Oudanane M, Housni K, Ahalat M, Baroudi S et al. Dilatation kystique du cholédoque (ŕ propos de 8 cas). Med Magh. 1999;75:23-7. In press
- Khmekhem R, Zitouni H, Ben Ahmed Y, Jlidi S, Nouira F, Charieg A et al. Surgery of cystic dilatation of the bile duct in children, results of 16 observations. Journal de Pédiatrie et de Puériculture. 2012;25:199-205. In press
- Benchellal ZA, Simon E, d'Altéroche L, Scotto B, Soro KG, Kraft K. Rupture d'un kyste du cholédoque au cours de la grossesse. Gastroenterol Clin Biol. 2009;33(5):390-1. PubMed | Google Scholar
- Bouali O, Trabanino C, Abbo O, Destombes L, Baunin C, Galinier P. Péritonite biliaire par rupture traumatique d'un kyste du cholédoque. ArchPediatr. 2015;22(7):763-6. Google Scholar
- Schweizer P, Schweizer M. Pancreatico biliary long common channel syndrome and congenital anomalous dilatation of the choledochal duct: study of 46 patients. Eur J Pediatr Surg. 1993;3(1):15-21. PubMed | Google Scholar
- Lee IH, Kim GJ. Fetal choledochal cyst diagnosed at 22 weeks of gestation by three-dimensional ultrasonography: a case report. J Korean Med Sci. 2008;23(5):909-11. PubMed | Google Scholar
- Ahluwalia A, Saggar K, Sandhu P, Gupta P. Choledochal cyst: a rare entity. Ind J Radiol Imag. 2002;12(4):491-2. Google Scholar
- Nakamura H, Katayose Y, Rikiyama T, Onogawa T, Yamamoto K, Yoshida H, Hayashi H, Ohtsuka H, Hayashi Y, Egawa S, Unno M. Advanced bile ductcarcinoma in a 15-year-old patient with pancreatico biliary maljunction and congenital biliary cystic disease. J Hepatobiliary Pancreat Surg. 2008;15(5):554-9. Google Scholar
- uan YF, Yang B, Zhu F. Traumatic rupture of a type IV acholedochal cyst in an adult male. World J Gastroenterol. 2013 Jun 28;19(24): 3911-3914. PubMed | Google Scholar
- Okada T, Sasaki F, Ueki S, Hirokata G, Okuyama K, Cho K et al. Postnatal management for prenatally diagnosed choledochal cysts. J Pediatr Surg.2004;39(7):1055-8. PubMed | Google Scholar
- Harper L, Lavrand F, Pietrera P, Loot M, Vergnes P. Rupture spontanée d'un kyste du cholédoque chez une enfant de 11 mois. ArchPediatr. 2006;13(2):156-8. PubMed | Google Scholar
- Mishra A, Pant N, Chadha R, Choudhury SR. Choledochal cysts in infancy and childhood. Indian J Pediatr. 2007;74(10):937-43. PubMed | Google Scholar