Un cas de phéochromocytome découvert au cours d’une grossesse gémellaire: un diagnostic ŕ ne pas méconnaître et revue de littérature
Bahia Habra, Ghizlane El Mghari, Nawal El Ansari
Corresponding author: Bahia Habra, Service d’Endocrinologie, Diabétologie et Maladies Métaboliques, Hôpital Arrazi, CHU Mohammed VI, Laboratoire de Recherche de Pneumo-Cardio-Immunopathologie et Métabolisme (PCIM), Faculté de Médecine et de Pharmacie de Marrakech, Université Cadi Ayad, Marrakech, Maroc 
Received: 19 Sep 2017 - Accepted: 08 Jan 2018 - Published: 23 Mar 2018
Domain: Endocrinology
Keywords: Phéochromocytome, grossesse gémellaire, pathologie rare
©Bahia Habra et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Bahia Habra et al. Un cas de phéochromocytome découvert au cours d’une grossesse gémellaire: un diagnostic ŕ ne pas méconnaître et revue de littérature. Pan African Medical Journal. 2018;29:168. [doi: 10.11604/pamj.2018.29.168.13901]
Available online at: https://www.panafrican-med-journal.com//content/article/29/168/full
Original article 
Un cas de phéochromocytome découvert au cours d’une grossesse gémellaire: un diagnostic ŕ ne pas méconnaître et revue de littérature
Un cas de phéochromocytome découvert au cours d’une grossesse gémellaire: un diagnostic ŕ ne pas méconnaître et revue de littérature
A case of pheochromocytoma discovered during a twin pregnancy: a diagnosis not to be misunderstood and literature review
Bahia Habra1,&, Ghizlane El Mghari1, Nawal El Ansari1
1Service d’Endocrinologie, Diabétologie et Maladies Métaboliques, Hôpital Arrazi, CHU Mohammed VI, Laboratoire de Recherche de Pneumo-Cardio-Immunopathologie et Métabolisme (PCIM), Faculté de Médecine et de Pharmacie de Marrakech, Université Cadi Ayad, Marrakech, Maroc
&Auteur correspondant
Bahia Habra, Service d’Endocrinologie, Diabétologie et Maladies Métaboliques,
Hôpital Arrazi, CHU Mohammed VI, Laboratoire de Recherche de Pneumo-Cardio-Immunopathologie
et Métabolisme (PCIM), Faculté de Médecine et de Pharmacie de Marrakech, Université Cadi
Ayad, Marrakech, Maroc
Le phéochromocytome est une pathologie rare, potentiellement grave. Dans la littérature, moins de 250 cas sont décrits. La fréquence des diagnostics méconnus pendant la grossesse est expliquée par la rareté de cette association et la similitude avec l'hypertension gravidique. Le pronostic lié ŕ la précocité du diagnostic et une prise en charge pluridisciplinaire. D'oů l'intéręt d'explorer toutes les hypertensions artérielles mal définies ou ŕ caractčre familial au cours de la grossesse. La certitude diagnostic est menée par des tests biologiques, un bilan de localisation par échographie ou par imagerie par résonance magnétique (IRM). Une préparation médicale permet de choisir selon le terme de retirer la tumeur avant ou aprčs l'accouchement. Nous rapportant un cas de phéochromocytome diagnostiqué au cours d'une grossesse gémellaire de 26 semaines d'aménorrhée (SA). Nous rapportant les éléments du diagnostic clinique et biologique de l'imagerie, du traitement et du pronostic vital maternel et fœtal.
English abstract
The pheochromocytoma is a rare, but potentially serious, which can be revealed by pregnancy. Less than 250 cases described in the literature .The rarity of this association and similarity with pregnancy-induced hypertension explains the frequency of unknown diagnoses during pregnancy. A privileged time of discovery, the prognosis associated with early diagnosis, a multidisciplinary management. Hence the need to explore all arterial hypertension poorly defined or family nature during pregnancy. The certainty diagnosis is conducted by biological tests provided are thought of, a review of localization by ultrasound or magnetic resonance imaging (MRI), a medical preparation can choose according to the term to remove the tumor before or after delivery. We related a case of pheochromocytoma diagnosed during a twin pregnancy of 26 weeks of amenorrhea (SA), bringing us the elements of the clinical and laboratory diagnostic imaging, treatment and maternal and fetal prognosis.
Key words: Gemellar pregnancy, phéochromocytoma, pathology
Le phéochromocytome est une pathologie rare, potentiellement grave, qui peut ętre révélée par la grossesse. La rareté de cette association et la similitude avec l'hypertension gravidique explique la fréquence des diagnostics méconnus pendant la grossesse. Le pronostic maternel et fœtal est conditionné par un diagnostic précoce et une prise en charge médicale multidisciplinaire qui prépare ŕ l´exérčse de la tumeur. La certitude diagnostique est donnée par des tests biologiques qui sont simples et fiables ŕ condition d´y penser, la tumeur est localisée par échographie ou par imagerie par résonance magnétique (IRM). La préparation par *-bloquant permet de choisir, en fonction du terme, de retirer la tumeur avant ou aprčs l´accouchement. Cette stratégie permet de réduire une mortalité maternelle et fœtale qui est trčs élevée quand le diagnostic est méconnu.
patiente K.D âgée de 32 ans , ayant un frčre hypertendu, mčre de 4 enfants, les accouchements antérieurs par voix basse sans incidents, qui a présenté depuis 1 an et demi des palpitation avec sueurs nocturnes, pas de chiffres tensionnels élevés sans explorations .Par la suite, la patiente s'est présentée en consultation , enceinte d'une grossesse gémellaire de 18 SA , le diagnostic de phéochromocytrome fut évoqué devant une triade de Ménard avec des Pics tensionnels ŕ 200/100 mmhg, sans œdčmes des membres inferieures sans protéinurie avec crampes musculaires, paresthésies, bouffées de chaleurs, est confirmé par le bilan biologique et radiologique (Tableau 1, (Figure 1,Figure 2, Figure 3), l'examen obstétrical était normal sans hypotrophie fœtal , un traitement par methyldopa fut remplacé par la suite, par prazozine permit de normaliser la tension artériel(TA). Une concertation multidisciplinaire va aboutir ŕ la programmation ŕ 34 SA d'une césarienne sous anesthésie générale, la surrénalectomie gauche soit en un seul temps soit en 2 temps, la corticothérapie de maturation pulmonaire a été indiquée (bétaméthasone, Célestčne® 12 mg). Cependant, en raison d'une rupture prématurée de la poche des eaux ŕ 33 SA, l'intervention par césarienne fut décidée ŕ ce terme sous anesthésie générale ,permit la naissance d'un premier jumeaux vivant de sexe féminin de 2160 g qui a séjournée en reanimation pédiatrique pendant 7 jours, avec un décčs néonatal du deuxičme jumeaux de sexe masculin, des pics hypertensives qui se sont normalisés ŕ J7 du postpartum aprčs le remise sous alpha bloquant, ŕ la 6 semaines de l'accouchement ,une TDM surrénalienne réalisée avec injection du produit de contraste montrant discrčte augmentation du processus surrénalien gauche mesurant 10x9x8 cm arrondie de densité spontanée sičge de zone kystique multi lobulé, refoule en haut le queue du pancréas au contact intime avec la veine splénique , aprčs préparation de la malade , l'exérčse du phéochromocytome réalisée par voie sous-costale sans complications . Les suites post-opératoires immédiates ont été simples. Un dosage des dérivés méthoxylés des catécholamines urinaires a permis d'exclure a priori l'existence d'une localisation ectopique ou secondaire du phéochromocytome. Les symptômes cliniques ont totalement régressé. L'analyse anatomopathologique de la pičce opératoire a confirmé la nature de la tumeur avec un score 4 de PASS, absence d'effraction capsulaire, une exploration scintigraphie ŕ la MIBG, une cytoponction du nodule thyroďdien TI-RADS 4B et notamment un suivi régulier sont prévus
Dans la littérature, le phéochromocytome est une tumeur rare dont la fréquence atteint ŕ peine 1/10000 cas dans la population générale, et touche 0,5 ŕ 1 % des hypertendus. L'incidence est actuellement voisine de 1/50000 ŕ 1/54000 chez la femme enceinte (chiffres françaises) [1,2]. Deux cent cinquante cas survenus au cours d'une grossesse ont été diagnostiqués et publiés avant 2002, dont 85 % pris en charge avant l'accouchement. En comparaison, l'incidence de l'HTA gravidique est de 10 %, celle de la prééclampsie de 1 % alors que l'HTA chronique concerne 1 % ŕ 5 % des grossesses (parmi lesquelles on compte le phéochromocytome) La date de mise en évidence de la pathologie détermine le pronostic materno-fœtal. Il existe une surmortalité importante en cas de diagnostic tardif, puisque les chiffres sont respectivement de 19 % et 25 % pour la mortalité maternelle et fœtale en l'absence de diagnostic, contre 1 % et 12 % en cas de traitement précoce [3,4]. Le diagnostic repose sur la clinique(signes d'appels) la biologie(diagnostic positif), et la radiologie(diagnostic topographique), la difficulté du diagnostic tient de sa rareté , Le phéochromocytome diffčre de l´HTA gravidique par la présence de la triade symptomatique céphalées-sueurs-palpitations qui a une sensibilité de 90 % [5,6] et par l´absence de signes rénaux (protéinurie, hyperuricémie), C´est le dosage des métanéphrines urinaires totales qui offre la meilleure sensibilité pour le diagnostic de phéochromocytome [5] La grossesse ne modifie pas les valeurs de ces paramčtres. Le premier traitement ŕ instaurer est un α-bloquant (prazozine, phénoxybenzamine), dont le rôle est de contrôler la tension artérielle et de prévenir les complications qui lui sont liées en limitant l'effet de la noradrénaline (α agoniste). La prazozine est prescrite ŕ dose progressive de 0,25 mg ŕ 5 mg 2 fois/j, au risque de provoquer un collapsus par effet premičre dose. Le second, un β-bloquant, dont l'instauration doit obligatoirement se faire aprčs et en coprescription du précédent, prévient ou traite une tachycardie ou un trouble du rythme démasqué par les α-bloquants. L'adjonction du β-bloquant n'est pas systématique et ne s'applique qu'aux patientes qui tolčrent mal leur tachycardie, présentent des troubles du rythme ou ŕ celles dont le phéochromocytome sécrčte principalement de l'adrénaline. L´anesthésie doit ętre confiée ŕ une équipe entraînée pour obtenir un contrôle de l´excčs de catécholamines circulantes. La date opératoire diffčre suivant que l´on se trouve avant ou aprčs 24 SA [7]. Avant 24 SA la tumeur doit ętre réséquée au plus vite, malgré le risque de fausse couche męme tardive, car des crises catécholergiques aux conséquences plus graves peuvent survenir sous alpha-bloquants. Aprčs 24 SA, l´intervention est retardée du fait de l´utérus gravide. On attend (au mieux) la maturité pulmonaire pour faire une césarienne par voie médiane, suivie d´une exérčse tumorale au cours de la męme anesthésie générale [8].
Il s'agit d'une pathologie rare pour laquelle la grossesse constitue une période privilégiée de découverte, du fait de l'étendue de la population prise en charge. Toute HTA au cours de la grossesse n´est pas forcément une HTA gravidique L´association ŕ la triade céphalées-sueurs-palpitations doit faire évoquer le phéochromocytome .Son pronostic est directement lié ŕ la précocité du diagnostic ainsi qu'ŕ une prise en charge pluridisciplinaire adaptée. Lorsque le phéochromocytome est découvert au deuxičme ou au troisičme trimestre d'une grossesse, l'ensemble des auteurs recommande de programmer un accouchement par césarienne aprčs préparation médicale, et d'y associer selon les équipes l'ablation de la tumeur. L'évocation de cette pathologie est plus difficile que son diagnostic, du fait de la fréquence des tableaux incomplets et aspécifiques qui doivent inciter les praticiens ŕ une exploration systématique de toutes les hypertensions artérielles mal définies ou ŕ caractčre familial au cours de la grossesse.
Les auteurs ne déclarent aucun conflit d'intéręts.
Tous les auteurs ont contribué ŕ la conduite de ce travail. Tous les auteurs déclarent également avoir lu et approuvé la version finale du manuscrit.
Tableau 1: tableau de bilan biologique et radiologique
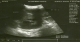
Figure 1: échographie
abdominale: masse inter-splénorénale hétérogčne mesurant 75x78 mm, de forme arrondie,
sičge de zone kystique
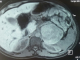
Figure 2: l’IRM abdominale
sans injection de produit de contraste au cours de la grossesse: Processus tumoral
sur la loge surrénalienne gauche solidokystique cde 7,5x8,5 cm faisant évoquer
un phéochromocytome associés ŕ des nodules hépatiques probablement secondaire
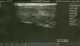
Figure 3: échographie cervicale: Goitre multihétéronodulaire TI-RADS 4B, avec un Nodule lobaire gauche: 13x16 mm hypo écho gčne hétérogčne, contours flous micro calcification
- Pannier-Moreau I, Messien-Simon C, Plouin PF. Phéochromocytome Encycl Med Chir (Elsevier, Paris). Endocrinologie-Nutrition. 1999; (4 p): 10-015-B-50. In press
- Homer L, Sonnet E, Joulin V, Collet M. Phéochromocytome et grossesse: ŕ propos d'un cas. Médecine Thérapeutique Médecine Reprod. 2007; 9(2):124-129.
- Harper M, Murnaghan GA, Kennedy L, Hadden DR, Atkinson AB. Phaeochromocytoma in pregnancy: five cases and a review of the literature. BJOG Int J Obstet Gynaecol. 1989; 96(5):594-606. PubMed | Google Scholar
- Schenker JG, Chowers I. Pheochromocytoma and pregnancy: review of 89 cases. Obstet Gynecol Surv. 1971; 26(11):739. PubMed | Google Scholar
- Plouin PF, Chatellier G, Rougeot MA, Duclos JM, Pagny JY, Corvol P et al. Recent developments in pheochromocytoma diagnosis and imaging. Adv Nephrol Necker Hosp. 1988; 17:275. PubMed | Google Scholar
- Castaigne V, Afriat R, Cambouris-Perrine S, Radu S, Desdouit J, Freund M. Association phéochromocytome et grossesse. J Gynecol Obstet Biol Reprod. 1998; 27:622-624.
- Freier DT, Thompson NW. Pheochromocytoma and pregnancy: the epitome of high risk. Surgery. 1993; 114(6):1148-1152. PubMed | Google Scholar
- Botchan A, Hauser R, Kupferminc M, Grisaru D, Peyser RM, Lessing JB. Pheochromocytoma in pregnancy: case report and review of the literature. Obstet Gynecol Surv. 1995;50(4):321-327. PubMed | Google Scholar