Líhťmangiopťricytome mťningť: une tumeur intracr‚nienne rare - ŗ propos díun cas
Amal Errachdi, Amal asabbane, Brice Nkoua Epala, Mariem hemmich, Naoual Kabbali, Adama Diakitť, Tayeb kebdani, Noureddine Benjaafar
Corresponding author: Amal Errachdi, PŰle de radiothťrapie, Institut national díoncologie, CHU Ibn Sina, Rabat, Maroc 
Received: 06 Jun 2013 - Accepted: 16 Mar 2014 - Published: 21 Mar 2014
Domain: Clinical medicine
Keywords: Hémangiopéricytome méningé intracrânial, chirurgie, radiothérapie, récidive, métastase
©Amal Errachdi et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Amal Errachdi et al. Líhťmangiopťricytome mťningť: une tumeur intracr‚nienne rare - ŗ propos díun cas. Pan African Medical Journal. 2014;17:223. [doi: 10.11604/pamj.2014.17.223.2920]
Available online at: https://www.panafrican-med-journal.com//content/article/17/223/full
Líhťmangiopťricytome mťningť: une tumeur intracr‚nienne rare - ŗ propos díun cas
Amal Errachdi1, &, Amal Asabbane1, Brice Nkoua Epala1, Mariem Hemmich1, Naoual Kabbali1, Adama Diakitť1, Tayeb Kebdani1, Noureddine Benjaafar1
1PŰle de Radiothťrapie, Institut National díOncologie, CHU Ibn Sina, Rabat, Maroc
&Auteur correspondant
Amal Errachdi, PŰle de Radiothťrapie, Institut National díOncologie, CHU Ibn Sina, Rabat, Maroc
L'hťmangiopťricytomemťningť intracr‚nien est une tumeur rare qui reprťsente moins de 1 % des tumeurs cťrťbrales. Son aspect radiologique peut Ítre trompeur et faire porter ŗ tort le diagnostic de mťningiome. Le diagnostic de confirmation est histologique. Le traitement repose sur la chirurgie et la radiothťrapie. L'ťvolution aprŤs traitement est caractťrisťe par la frťquence des rťcidives et des mťtastases ŗ distance, imposant un suivi prolongť. Nous rapportons l'observation d'un patient prťsentant un hťmangiopťricytome intracr‚nien dont l'ťvolution ťtait marquťe par l'absence de rťcidive ŗ 4 ans de suivi.
Līhťmangiopťricytome (HP) est une tumeur mťsenchymateuse rare, issue des pťricytes de Zimmerman. Son aspect en tomodensitomťtrie (TDM) ou en imagerie par rťsonance magnťtique (IRM) peut Ítre trompeur et faire porter ŗ tort le diagnostic de mťningiome. LīHP est caractťrisť par son potentiel malin et son taux ťlevť de rťcidives et de mťtastases ŗ distance, justifiant une exťrŤse chirurgicale large et une radiothťrapie complťmentaire. Nous rapportons un cas d'HP intracr‚nien avec revue de la littťrature.
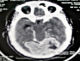
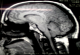
M. ET, ‚gť de 49 ans, avait consultť pour des cťphalťes intenses ťvoluant depuis 5 mois, associťes ŗdes troubles visuels. L'examen avait objectivť une baisse bilatťrale de l'acuitť visuelle et un lťger ťlargissement du polygone de sustentation ŗ la marche, sans dťficit neurologique. LaTDM cťrťbrale mettait en ťvidence un processus tumoral discrŤtement dense, se rehaussant massivement de faÁon hťtťrogŤne par le produit de contraste, mesurant 70◊60mm de diamŤtre au niveau du cervelet de part et d'autre de la ligne mťdiane (Figure 1), ťtendu au lobe occipital gauche avec une discrŤte ťrosion osseuse de la table interne de l'os occipital et effet de masse sur la ligne mťdiane. A l'IRM cťrťbrale, il s'agissait d'une formation tumorale intťressant les lobes occipitaux des deux cŰtťs de la ligne mťdiane prťdominant ŗ gauche (Figure 2), prenant le contraste de faÁon homogŤne et venant au contact de la partie infťrieure du sinus longitudinal supťrieur et des sinus latťraux montrant une importante hypervascularisation intratumorale. L'artťriographie cťrťbrale avait dťcrit une tumeur hypervasculaire essentiellement alimentťe par des branches des deux carotides externes (Figure 3). L'aspect radiologique ťvoquait un mťningiome atypique hypervasculaire ou un hťmangiopťricytome.
†
La biopsie avec ťtude immunohistochimique a permis la confirmation du diagnostic d'HP par la forte positivitť du CD34. Les autres marqueurs EMA (l'antigŤne membranaire ťpithťlial) et le GFAP (Glial fibrillary acidic protein) ťtaient nťgatifs.†
Le patient avait refusť la chirurgie. Il a bťnťficiť d'une radiothťrapie exclusive ŗ la dose de 60Gy en deux sťries au Cobalt 1. 25 MeV. Une premiŤre sťrie de 40Gy en 20 fractions a ťtť dťlivrťe sur la tumeur avec une marge de 2cm par 2 champs latťraux droit et gauche suivie d'un complťment de 20Gy en 10 fractions avec rťduction des marges de 0,5cm. L'ťtalement total ťtait de 43 jours. L'ťvolution a ťtť marquťe par l'amťlioration de la symptomatologie clinique. Un scanner cťrťbral de contrŰle fait aprŤs un an avait montrť une rťgression tumorale estimťe ŗ plus de 70%. Le patient est restť en bon contrŰle loco-rťgional et ŗ distance avec un recul de 4ans.
L'HP est une tumeur vasculaire rare qui reprťsente moins de 1% de toutes les tumeurs intracr‚niennes. Il survient dans 56 ŗ 75 % entre 38 et 42 ans et atteint le plus souvent l'ťtage sus-tentoriel [1], ce qui ťtait le cas de notre patient.
†
Initialement classťs comme sous-types de mťningiome par Bayley et al. [2], appelťs ę mťningiomesangioblastiques Ľ ou ę mťningiomes hťmangiopťricytiques Ľ. Cette classification fut controversťe ťtant donnťe l'origine diffťrente de ces deux tumeurs: les HP proviennent des pťricytes des capillaires qui entourent les mťninges, alors que les mťningiomes se dťveloppent ŗ partir des cellules arachnoÔdiennes [3]. Ce n'est qu'en 1942 que le terme d'HP a ťtť introduit par Stout et Murray [4], qui publiŤrent les neuf premiers cas d'HP de la littťrature. Depuis 1993, līOrganisation Mondiale de la Santť (OMS) classe līhťmangiopťricytome dans le groupe des ę tumeurs mťningťes mťsenchymateuses malignes non mťningothťliales Ľ. Sur le plan clinique, La symptomatologie initiale varie en fonction de la localisation et de la taille de la tumeur. L'atteinte supratentorielle se traduit principalement par des cťphalťes, et moins frťquemment par un dťficit sensitivomoteur, des troubles visuels ou des crises comitiales. Les tumeurs de la fosse postťrieure sont surtout responsables de troubles de l'ťquilibre, ce qui ťtait le cas de notre patient. L'atteinte parasellaire est ťvoquťe devant un syndrome de la loge caverneuse [3,5]. L'imagerie cťrťbrale (TDM ou IRM)permet de dťcrire l'aspect et les caractťristiques de la tumeur faisant ťvoquer un HP sans toutefois pouvoir ťliminer le diagnostic diffťrentiel de mťningiome. L'angiographie semble intťressante vue la nature hypervascularisť de l'HP [6]. L'immuno-histochimie permet de confirmer le diagnostic. Les HP n'expriment que des marqueurs mťsenchymateux. Les cellules tumorales sont marquťes par les anticorps dirigťs contre le CD 34, mais sont nťgatives pour les anticorps anti-facteur VIII et la protťine S-100 [7].†
Le traitement repose sur une rťsection chirurgicale suivie dīune radiothťrapie. LīexťrŤse chirurgicale doit Ítre aussi large que possible. Toutefois, la nature trŤs hťmorragique de la tumeur peut poser des problŤmes majeurs dīhťmostase et rendre līexťrŤse dťlicate. Afin de rťduire la vascularisation tumorale, une embolisation prťopťratoire est parfois rťalisťe avec des rťsultats variables selon les sťries [5, 8].†
Le rŰle de la radiothťrapie est actuellement unanimement admis: elle prolonge la pťriode derťmission, rťduit le taux des rťcidives et augmente par consťquent la durťe de survie [9]. La rťponse ŗ la radiothťrapie est dose-dťpendante: seules des doses supťrieures ŗ 50 Gy sont associťes ŗ une rťduction statistiquement significative du taux de rťcidive locale [4, 9]. Cette radiothťrapie doit Ítre instaurťe d'emblťe, mÍme si l'exťrŤse tumorale est jugťe complŤte. Jeong H et al. [10] rapportent des taux de rťmission ŗ 5 ans de 100% chez des patients ayant eu une radiothťrapie aprŤs la chirurgie et de 70, 3% chez les patients ayant eu une chirurgie seule. Pour Guthrie et al. [5], la radiothťrapie aprŤs la premiŤre intervention prolonge la pťriode de rťmission de 34 ŗ 75 mois et prolonge la survie de 62 ŗ 92 mois. Dufour et al. [3] rapportent des taux de rťcidive de 12 % et de mortalitť nul dans le groupe de patients irradiťs alors que dans le groupe de patients non irradiťs les taux de rťcidive et de mortalitť ťtaient respectivement de 88 % et de 55%. L'ťvolution des HP est marquťe par la frťquence des rťcidives locales et ŗ distance. Le taux de rechutes locales varie selon les sťries de 26 ŗ 86 % et dťpend essentiellement de la qualitť de līexťrŤse et de la pratique dīune radiothťrapie postopťratoire [3,5,10].†
Līextension ŗ distance peut se faire le long du nťvraxe, par voie liquidienne ou par voie hťmatogŤne [3]. Les sites mťtastatiques les plus frťquents sont līos, le poumon et le foie [3,6]. La probabilitť de survenue de mťtastases augmente avec le temps, 13 % ŗ 5 ans, 33 % ŗ 10 ans, pour atteindre 64 % ŗ 15 ans [3,5,10].
Līhťmangiopťricytome est une tumeur rare, de diagnostic difficile, souvent pris ŗ tort pour un mťningiome. Cependant, il est important dīťvoquer le diagnostic en prťopťratoire, compte tenu des risques hťmorragiques lors de līintervention. Līimagerie est peu spťcifique. La certitude diagnostique reste histologique, principalement basťe sur l'ťtude immunocytochimique. Le traitement repose sur la chirurgie suivie de la radiothťrapie qui permet de diminuer significativement les taux de rťcidives. Un suivi prolongť de ces patients est nťcessaire, compte tenu de la frťquence des rťcidives et de la survenue parfois tardive de mťtastases.
Les auteurs ne dťclarent aucun conflit d'intťrÍts
Amal Errachdi et Amal Asabbane ont contribuť de faÁon ťgale ŗ l'ťlaboration du manuscrit. Amal Errachdi et Amal Asabbane ont traitť et suivi le patient aprŤs traitement, effectuť la recherche documentaire, et rťdigť le manuscrit. Brice Nkoua Epala, Mariem Hemmich et Naoual Kabbali ont participť ŗ la recherche bibliographique et ŗ la rťdaction. Tayeb Kebdani et Noureddine Benjaafar ont supervisť l'ťlaboration du manuscrit et approuvť la version finale. Tous les auteurs ont lu et approuvť le manuscrit final.
Figure 1: TDM cťrťbrale en coupe axiale de notre patient objectivant un rehaussement massif de líhťmangiopťricytome aprŤs injection du produit de contraste
Figure 2: IRM cťrťbrale en coupe sagittale du patient montrant la localisation occipitale de la tumeur
Figure 3: Artťriographie cťrťbrale du patient montrant une tumeur hypervasculaire alimentťe par les deux artŤres carotides
- Jalali R, Srinivas C, Nadkarni TD, Rajasekharan P. Suprasellar haemangiopericytoma-challenges in diagnosis and treatment. Acta Neurochir. 2008; 150(1):67-7. PubMed | Google Scholar
- Bayley P, Cushing H, Eisenhardt L. Angioblastic meningiomas. Arch Pathol. 1928; 6:953-90. PubMed | Google Scholar
- Dufour H, Bouillot P, Figarella-branger D, Nodoye N, Regis J, Njeebugha T, Grisoli F. Hťmangiopťricytomes mťningťs: Revue rťtrospective de 20 cas. Neurochirurgie. 1998; 44(1):5-18. PubMed | Google Scholar
- Stout AP, Murray MR. Hemangopericytoma: a vascular tumor featuring Zimmerman's pericytes. Ann Surg. 1942; 116(1):26-33. PubMed | Google Scholar
- Guthrie BL, Ebersold MJ, Scheithauser BW, Shaw EG. Meningealhemangiopericytoma: histopathologicalfeatures, treatment, and long-term follow-up of 44 cases. Neurosurgery. 1989; 25(4):514-22. PubMed | Google Scholar
- Akiyama M, Sakai H, Onoue H, Miyazaki Y, Abe T. Imaging intracranial haemangiopericytomas: study of seven cases. Neuroradiology. 2004; 46(3):194-7. PubMed | Google Scholar
- Bouvier-Labit C, Liprandi A, Piercecchi MD, HosseiniH, Henin D, Figarella-Branger D. Apport de l'immunohistochimie et de la microscopie ťlectronique dans le diagnostic des hťmangiopťricytomes mťningťs: ŗ propos de 15 cas. Ann Pathol. 2000; 20(5):492-8. PubMed | Google Scholar
- Sheehan J, Kondziolka D, Flickinger J, Lunsford LD. Radiosurgery for treatment of recurrent intracranial hemangiopericytomas. Neurosurgery. 2002; 51(4):905-10. PubMed | Google Scholar
- Ksira I, Berhouma M, Jemel H, Khouja N, Khaldi M. Hťmangiopťricytome sellaire. ņ propos d'un cas. Neurochirurgie. 2006; 52(2-3):123-127. PubMed | Google Scholar
- Kim JH, Jung HW, Kim YS, Kim CJ, Hwang SK, Paek SH, Kim DG, DukKwun B. Meningeal hemangiopericytomas: Long-term outcome and biological behaviour. Surg Neurol. 2003; 59(1):47-54. PubMed | Google Scholar