Lymphome non-hodgkinien pulmonaire primitif: ŕ propos d’un cas
Aziz Ouarssani, Fouad Atoini, Fatima Ait Lhou, Mustapha Idrissi Rguibi
Corresponding author: Ouarssani Aziz, Service de pneumologie, Hôpital Militaire Moulay Ismail, Meknčs, Maroc 
Received: 31 May 2011 - Accepted: 01 Feb 2012 - Published: 24 Mar 2012
Domain: Clinical medicine
Keywords: Lymphome pulmonaire, biopsie, immunohistochimie, phénotype B, opacités, radiographie du poumon, Maroc
©Aziz Ouarssani et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Aziz Ouarssani et al. Lymphome non-hodgkinien pulmonaire primitif: ŕ propos d’un cas. Pan African Medical Journal. 2012;11:56. [doi: 10.11604/pamj.2012.11.56.889]
Available online at: https://www.panafrican-med-journal.com//content/article/11/56/full
Lymphome non-hodgkinien pulmonaire primitif: ŕ propos d’un cas
Aziz Ouarssani1,&, Fouad Atoini2, Fatima Ait Lhou1, Mustapha Idrissi Rguibi1
1Service de pneumologie, Hôpital Militaire Moulay Ismail, Meknčs, Maroc, 2Service de chirurgie thoracique, Hôpital Militaire Moulay Ismail, Meknčs, Maroc
&Auteur correspondant
Ouarssani Aziz, Service de pneumologie, Hôpital Militaire Moulay Ismail, Meknčs, Maroc
Le poumon peut ętre le sičge d’une atteinte lymphomateuse dans trois situations [1,2] : 1) Par dissémination hématogčne ŕ partir d’un lymphome ganglionnaire non hodgkinien; 2) Par envahissement par continuité ŕ partir d’une localisation hilaire ou médiastinale d’un lymphome ganglionnaire ; 3) enfin par une atteinte pulmonaire primitive : c’est les lymphomes pulmonaires primitifs qui sont définis comme des proliférations lymphoďdes clonales atteignant un ou les deux poumons (parenchyme et ou bronche) sans atteinte extra pulmonaire mise en évidence au moment du diagnostic et dans les trois mois qui suivent.
Les lymphomes pulmonaires primitifs sont des tumeurs trčs rare ; ils représentent 3ŕ 4 % des lymphomes non hodgkinien extra ganglionnaire ; moins de 1% des lymphomes non hodgkinien et seulement 0,5%ŕ1% des tumeurs malignes primitives du poumon ; ils regroupent actuellement [2] : 1) Les lymphomes pulmonaires primitifs de phénotypes B de bas grade de malignité les plus fréquentes 58ŕ 87% des cas et dans 90% des cas il s’agit d’un type MALT; 2) Les lymphomes pulmonaires primitifs de phénotype B de haut grade de malignité ; 3) La granulomatose lymphomatoďde beaucoup plus rare.
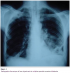
Monsieur HL ; âgé de 47ans ; sans antécédents pathologiques notables, et sans habitudes toxiques, hospitalisé au service de pneumologie pour une toux productive ramenant des expectorations purulentes évoluant depuis 2mois. L’examen trouvait un patient en assez bon état général ; apyrétique, l’examen pleuro pulmonaire trouvait des râles crépitant bilatérales ŕ l’auscultation, les aires ganglionnaires étaient libres, la radiographie thoracique de face objectivait des opacités excavées bilatérales (Figure 1).
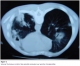
Le scanner thoracique confirmait l’existence de multiples lésions pulmonaires excavées bilatérales celle du coté gauche est fistulisée dans la plčvre entraînant un pneumothorax en regard (Figure 2).
La biologie objectivait une vitesse de sédimentation ŕ 65mm ŕ la 1ere heure ; l’hémogramme et l’ionogramme sanguin étaient normales, la sérologie VIH était négative ; les recherches du bacille de Koch étaient négatives ŕ l’examen directe ; l’intradermoréaction a la tuberculine ŕ 10unités était ŕ 6mm. La fibroscopie bronchique était normale ; et la recherche de germes banals ; de mycoses, du bacille de koch et de cellules malignes était négative dans le liquide d’aspiration bronchique.
Une ponction transpariétale scannoguidée a été effectuée (Figure 2), l’étude anatomopathologique et immunohistochimique confirmait le diagnostic de lymphome malin non hodgkinien de phénotype B de haut grade de malignité (Figure 3 et Figure 4).
Un bilan d’extension prethérapeutique a été effectué ; le scanner abdominal était normal, la biopsie osteomedullaire ne montrait pas d’envahissement médullaire, la fibroscopie śsogastroduodénale était normale ; l’examen ophtalmologique et oto-rhino-laryngologique étaient normaux.
Le patient a bénéficié d’une chimiothérapie type CHOP cyclophosphamide, doxorubicine, oncovin, prednisone. Une semaine aprčs la 5éme cure de chimiothérapie, le patient fut admis en réanimation pour un syndrome de détresse respiratoire aigue sévčre et décédait dans un tableau de choc septique grave.
Les lymphomes non hodgkinien B de haut grade représentent 11 ŕ 19% des cas de lymphome pulmonaire primitif [1]. Ils surviennent souvent sur un terrain particulier : transplanté d’organe solide (cśur/ poumon) recevant de la cyclosporine A ou de l’OKT3, sujet infecté par le virus de l’immunodéficience humaine VIH ou présentant un syndrome de Gougerot-sjogren ; ou chez des patients avec séquelles pleurales de collapsothérapie.le rôle du virus de l’Epstein Barr (EBV) a été mis en cause [2].
L’âge de survenue est en moyenne de 60 ans (30 ŕ 80 ans), les signes cliniques sont de type respiratoire avec parfois fičvre et amaigrissement, l’aspect radiologique est celui d’une masse pulmonaire, une atélectasie, un épanchement pleural est le plus souvent associé. Des opacités multiples excavées sont fréquemment retrouvées chez les patients VIH positif, notre patient avait des opacités excavées avec une sérologie VIH négative [3,4,7,8].
L’endoscopie bronchique est souvent anormale, avec un bourgeon ou une sténose infiltrative d’allure tumorale, le diagnostic histologique est en rčgle facile par biopsies bronchiques, transbronchiques ou transpariétales avec présence de cellules lymphoďdes ŕ caractčre blastique et ŕ forte activité mitotique.
Il s’agit le plus souvent de lymphome de type immunoblastique et centroblastique, le diagnostic différentiel est limité grâce ŕ l’immunohistochimie on éliminera un carcinome, un mélanome, ou un sarcome [5]. Chez notre patient le diagnostic a été obtenu par ponction transpariétale scannoguidée.
Le bilan pré-thérapeutique comporte un scanner thoracoabdominal, une biopsie ostéomedullaire montrant des signes d’envahissement dans 20ŕ 30 % des cas un examen ophtalmologique et ORL une fibroscopie śsogastroduodénale et une coloscopie, une électrophorčse et une immunoélectrophorčse sérique. Les traitements utilisés sont la chirurgie en cas de lésion localisée, la chimiothérapie en cas d’atteinte bilatérale ou extra pulmonaire ; de rechute ou de progression. La radiothérapie est peu utilisée L’efficacité respective de ces traitements ne peut ętre analysée du fait de l’absence de séries comparatives Les poly chimiothérapie de type CHOP : cyclophosphamide, doxorubicine, oncovin prednisone n’ont pas montré de supériorité thérapeutique vis-ŕ-vis d’une monochimiothérapie ŕ base de Chloraminophéne de cyclophosphamide, d’azathioprine ou de corticoďde [6].
Notre patient a bénéficié d’une chimiothérapie de type CHOP. Le pronostic est moins bon que les lymphomes de bas grade de malignité, la survie est de 8 ŕ 10 ans mais cette survie est bien inférieur si le terrain est particulier: VIH, greffé.
Les lymphomes pulmonaires primitifs B de haut grade de malignité sont rare, surviennent souvent sur un terrain particulier, bien que leur diagnostic est facile mais leur prise en charge thérapeutique reste encore non codifiée et les rechutes locales ou ŕ distance sont plus fréquentes.
Les auteurs ne déclarent aucun conflit d’intéręt.
Tous les auteurs ont contribué a la prise en charge du patient et a la rédaction du manuscrit. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Figure 1: Radiographie thoracique de face objectivant de multiples opacités excavées bilatérales
Figure 2: scanner thoracique montrant des opacités excavées avec ponction transpariétale
Figure 3: Etude anatomopathologique avec de petites cellules lymphoďdes de distribution diffuses
Figure 4: Etude immunohistochimique montrant que le marqueur CD20 est positif
- Fiche M, Caprons F, Berger F, Galateau F, Cordier JF, Loire R, Diebold J. Primary pulmonary non-Hodgkin's lymphomas. Histopathology. 1995 Jun;26(6):529-37. This article on PubMed
- Wislez M, Bernier C, Antoine M, Cadranel J. Lymphome Pulmonaire. Emc Pneumologie. 2002: 6-002-H-05
- Cordier JF, Chailleux E, Lauque D, Reynaud-Gaubert M, et al. Primary pulmonary lymphomas. A clinical study of 70 cases in nonimmunocompromised patients. Chest. 1993 Jan;103(1):201-8. This article on PubMed
- L'Hoste RJ Jr, Filippa DA, Lieberman PH, Bretsky S. Primary pulmonary lymphomas. A clinicopathologic analysis of 36 cases. Cancer. 1984 Oct 1;54(7):1397-406. This article on PubMed
- DH Dail, SP Hammar. Pulmonary Pathology; New York Springer-Verlag 1994.
- Li G, Hansmann ML, Zwingers T, Lennert K. Primary lymphomas of the lung: morphological, immunohistochemical and clinical features. Histopathology. 1990 Jun;16(6):519-31. This article on PubMed
- Cadranel J, Cordier J-F. Primary pulmonary lymphoma. Orphanet encyclopedia; June 2004
- Liang WJ, Zhou XY, Xu SL. Air bronchogram sign in primary pulmonary t-cell lymphoma with multiple nodules. Iranian Journal Of Radiology. 2010; 7(2):105-108