Une infection par le SARS-CoV-2 chez un patient sous hydroxychloroquine et anti TNF α pour rhumatisme inflammatoire chronique
Saadia Ait Malek, Imane El Bouchti
Corresponding author: Saadia Ait Malek, Service de Rhumatologie, Centre Hospitalier Universitaire Mohamed VI, Marrakech, Maroc 
Received: 16 Jul 2020 - Accepted: 29 Jul 2020 - Published: 05 Aug 2020
Domain: Rheumatologist
Keywords: Hydroxychloroquine, urticaire, SARS-CoV-2, rhumatisme inflammatoire chronique
This article is published as part of the supplement PAMJ Special issue on COVID - 19 in Africa, commissioned by The Pan African Medical Journal.
©Saadia Ait Malek et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Saadia Ait Malek et al. Une infection par le SARS-CoV-2 chez un patient sous hydroxychloroquine et anti TNF α pour rhumatisme inflammatoire chronique. Pan African Medical Journal. 2020;35(2):134. [doi: 10.11604/pamj.supp.2020.35.2.25011]
Available online at: https://www.panafrican-med-journal.com//content/series/35/2/134/full
Case report 
Une infection par le SARS-CoV-2 chez un patient sous hydroxychloroquine et anti TNF α pour rhumatisme inflammatoire chronique
Une infection par le SARS-CoV-2 chez un patient sous hydroxychloroquine et anti TNF α pour rhumatisme inflammatoire chronique
SARS-CoV-2 infection in a patient treated by hydroxychloroquine and anti TNF α for Inflammatory Rheumatic Disease
Saadia Ait Malek1,&, Imane El Bouchti1
&Auteur correspondant
L´hydroxychloroquine est un agent utilisé comme traitement mais aussi envisagé comme prophylaxie pour l' infection au SARS-CoV-2. Nous rapportons le cas d´un patient qui a développé COVID-19 pendant qu´il était sous hydroxychloroquine pour une connectivité mixte associée à une spondyloarthrite. Bien que d´autres travaux soient nécessaires pour pouvoir tirer des conclusions, cela amène à s´interroger sur le rôle protecteur de ce médicament contre l´infection. Sont-ils vraiment protégés contre le COVID-19 ou développeront des formes pauci-symptomatiques?
Hydroxychloroquine is an agent used as a treatment but also considered as a prophylaxis for SARS-CoV-2 infection. We report the case of a patient who developed COVID-19 while on hydroxychloroquine for mixed connectivitis associated with spondyloarthritis. Although more work is needed before any conclusions can be drawn, this raises questions about the protective role of this drug against infection. Are they really protected against COVID-19 or will they develop pauci-symptomatic forms?
Key words: Hydroxychloroquine, urticaria, SARS-CoV-2, chronic inflammatory rheumatic disease
Les rhumatismes inflammatoires chroniques (RIC) nécessitent une attention particulière avec la pandémie COVID-19. Ils sont considérés à risque d'infections graves en raison d'une altération du système immunitaire, de l'utilisation des immunosuppresseurs et les comorbidités [1]. Cependant, Il n'est pas certain qu´ils courent un risque plus élevé de contracter le virus ou de présenter une forme sévère [2]. Jusqu´à présent, il n´existe pas de traitement antiviral spécifique pour le COVID-19. La progression des connaissances sur la pathogenèse de l'infection ouvre la voie à l'utilisation de certains médicaments utilisés en rhumatologie pour traiter également le COVID-19.
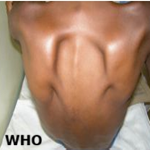
Un homme de 20 ans suivi pour une spondyloarthrite axiale associée à une connectivité mixte, traité par hydroxychloroquine à 400 mg /j et Etanercept 50mg/semaine. Le patient présente 7 jours après le contact avec son père ayant COVID-19, une atteinte cutanée au niveau des mains évoquant une urticaire aigue (Figure 1) sans fièvre ni signes respiratoires ni digestifs. Le test PCR s'est révélé positif. À noter que le patient a eu son injection d´Etanercept 2 jours avant le diagnostic de l´infection COVID-19. A son admission à l'hôpital, le patient est apyrétique, sans détresse respiratoire ni hémodynamique. La tomodensitométrie thoracique n'a pas montré d´infiltrat. Le bilan biologique est normal. Au cours de l´hospitalisation, son hydroxychloroquine(HCQ) a été augmenté à 600 mg/j pendant 10 jours, en association à l´azithromycine 500mg au 1 er jour puis 250 mg/j pendant 6 jours. L´évolution était favorable, l´éruption cutanée a disparu en 5 jours. Deux PCR de contrôle étaient négatives. Le patient a été déclaré guéri.
Ce cas présente plusieurs particularités, d´abord la survenue de l´infection COVID sur un terrain immunodéprimé recevant de l´hydroxychloroquine et l´anti TNF-α. La révélation de l´infection par une atteinte cutanée isolée ainsi que l´évolution bénigne. Dans une étude internationale multicentrique, en cours, sur un total de 872 RIC atteints de covid: la répartition était la suivante: PR (39,11%), lupus (15,6%), RP (10,89%), SPA (7,11%), vascularite (6,77%), Sjogren (4%). Les traitements en cours étaient: csDMARDs (65,25%), b-DMARD (32,5%), antipaludéens (23,95%), inhibiteur du Janus kinase (5,39%) [3]. Le TNF est présent dans le sang des patients atteints de COVID-19 et ses niveaux sont même plus élevés chez ceux atteints d'une forme grave [4]. La littérature reste très limitée concernant les traitements possibles de la tempête cytokinique en matière de l´anti TNF-α. Dans des modèles animaux la neutralisation du TNF-α offre une protection contre l´infection au SARS-CoV2 [5]. À ce jour, un seul essai clinique randomisé évaluant l'adalimumab dans COVID-19 a été enregistré (ChiCTR2000030089). Plusieurs études évaluent la place de l´anti IL6 dans le traitement du COVID-19 [6]. La réflexion sur un rôle préventif de l´HCQ lorsqu´il est prescrit de façon chronique est une question actuellement non résolue, d´un intérêt particulier pour les rhumatologues. D'après de petites séries de cas publiés, trois des huit patients covid positif prenaient de l´HCQ, ce qui ne semblait pas empêcher l'infection dans ces cas [2].
Les cliniciens doivent souligner que ces traitements ne confèrent pas une protection contre l´infection. Des essais cliniques randomisés s´avèrent nécessaires.
Les auteurs ne déclarent aucun conflit d´intérêts.
Tous les auteurs ont participé à la rédaction et à la correction de l´article. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Figure 1: éruption cutanée faite de papules arrondies œdémateuses, roses, centre plus clair, et contours bien limités
- Favalli EG, Agape E, Caporali R. Incidence and clinical course of COVID-19 in patients with connective tissue diseases: a descriptive observational analysis. J Rheumatol. 2020 Aug 1;47(8):1296. PubMed | Google Scholar
- Sara M, Silvia B, Paolo D, Bellis E, Quadrelli VS, Montecucco C et al. Clinical course of COVID-19 in a series of patients with chronic arthritis treated with immunosuppressive targeted therapies. Ann Rheum Dis. 2020;79(5):667-8. PubMed | Google Scholar
- COVID-19 Global Rheumatology Alliance Rheumatology Trainee Survey. Consulté le 21 Mai 2020.
- Chen Guang, Wu Di, Guo Wei, Cao Y, Huang D, Wang H et al. Clinical and immunological features of severe and moderate coronavirus disease 2019. The Journal of Clinical Investigation. J Clin Invest. 2020 May 1;130(5):2620-2629. PubMed | Google Scholar
- Jamiloux Yvan, Henry Thomas, Belot Alexandre, Viel S, Fauter M, El Jammal T et al. Should we stimulate or suppress immune responses in COVID-19? Cytokine and anti-cytokine interventions. Autoimmun Rev. 2020 Jul;19(7):102567. PubMed | Google Scholar
- Pan Luo, Yi Liu, Lin Qiu, Xiulan Liu, Dong Liu, Juan Li. Tocilizumab treatment in COVID-19: a single center experience. J Med Virol. 2020 Jul;92(7):814. PubMed | Google Scholar
Search
This article authors
On Pubmed
On Google Scholar
Citation [Download]
Navigate this article
Similar articles in
Key words
Tables and figures
This supplement
- Clinical presentation, case management and outcomes for the first 32 COVID-19 patients in Nigeria (Accessed 18958 times)
- COVID-19 and the Nigerian child: the time to act is now (Accessed 17894 times)
- Profil clinique, biologique et radiologique des patients Algériens hospitalisés pour COVID-19: données préliminaires (Accessed 10355 times)
- The COVID-19 pandemic and social distancing in Nigeria: ignorance or defiance (Accessed 6430 times)
- Knowledge, risk perception and preparedness towards coronavirus disease-2019 (COVID-19) outbreak among Ghanaians: a quick online cross-sectional survey (Accessed 6234 times)
- Continuity of health service delivery during the COVID-19 pandemic: the role of digital health technologies in Uganda (Accessed 4205 times)
- Knowledge, risk perception and preparedness towards coronavirus disease-2019 (COVID-19) outbreak among Ghanaians: a quick online cross-sectional survey (Downloaded 868 times)
- Clinical presentation, case management and outcomes for the first 32 COVID-19 patients in Nigeria (Downloaded 611 times)
- The COVID-19 pandemic and social distancing in Nigeria: ignorance or defiance (Downloaded 601 times)
- Profil clinique, biologique et radiologique des patients Algériens hospitalisés pour COVID-19: données préliminaires (Downloaded 473 times)
- Continuity of health service delivery during the COVID-19 pandemic: the role of digital health technologies in Uganda (Downloaded 456 times)
- COVID-19 and the Nigerian child: the time to act is now (Downloaded 350 times)