Quel diagnostic devant une éruption fébrile?
Nadia Fihmi, Imane Alouani, Abdelhafid Elmrahi, Nada Zizi, Siham Dikhaye
Corresponding author: Nadia Fihmi, Service de Dermatologie, CHU Mohammed VI d’Oujda, Faculté de Médecine et Pharmacie, Université Mohammed Premier d’Oujda, Maroc 
Received: 03 May 2017 - Accepted: 27 Jun 2017 - Published: 28 Jul 2017
Domain: Dermatology
Keywords: Exanthčme, fičvre, toxines, diagnostic précoce
©Nadia Fihmi et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Nadia Fihmi et al. Quel diagnostic devant une éruption fébrile?. Pan African Medical Journal. 2017;27:227. [doi: 10.11604/pamj.2017.27.227.12657]
Available online at: https://www.panafrican-med-journal.com//content/article/27/227/full
Quel diagnostic devant une éruption fébrile?
Approach to the diagnosis of patients with febrile rash
Nadia Fihmi1,&, Imane Alouani1, Abdelhafid Elmrahi1, Nada Zizi1, Siham Dikhaye1
1Service de Dermatologie, CHU Mohammed VI d'Oujda, Faculté de Médecine et Pharmacie, Université Mohammed Premier d'Oujda, Maroc
&Auteur correspondant
Nadia Fihmi, Service de Dermatologie, CHU Mohammed VI d'Oujda, Faculté de
Médecine et Pharmacie, Université Mohammed Premier d'Oujda,
Maroc
Le patient avec exanthčme fébrile pose au médecin de premier recours un véritable défi diagnostic. Nous rapportons un cas original d'exanthčme maculeux fébrile que nous avons pu rattacher ŕ un sepsis secondaire ŕ une pelvipéritonite et cholécystite aigue. L'anamnčse, l'examen clinique de qualité, les examens paracliniques et l'évolution favorable nous a permis de retenir l'origine infectieuse de l'exanthčme, sans avoir de confirmation microbiologique dans notre observation. La peau est un excellent marqueur de l'infection. Les signes cutanés figurent en effet parmi les symptômes le plus souvent observés ŕ la phase initiale d'une état septique. La lesion la plus fréquente est l'exanthčme, éruption cutanée liée aux effets systémiques d'une micro-organisme sur la peau. Le diagnostic précoce peut prévenir les complications d'une infection inapparente.
English abstract
The patient with febrile rash poses a real diagnostic challenge to primary care physician. We report an original case of febrile macular rash whose etiology was related to sepsis secondary to pelviperitonitis and acute cholecystitis. Patient's history, careful physical examination, paraclinical examinations and favorable outcome allowed to retain the infectious origin of the rash, without microbiological confirmation in our study. The skin is an excellent marker for infection. Cutaneous manifestations are the most common signs observed in patients with sepsis at an early stage. Exanthema is the most common lesion; it is due to systemic effects of a microorganism infecting the skin. If there are no clinical signs of infection, early diagnosis can prevent complications.
Key words: Exanthema, fever, toxins, early diagnosis
Le patient avec exanthčme fébrile pose au médecin de premier recours un véritable défi diagnostic. La difficulté de leur prise en charge tient au grand nombre de causes possibles et ŕ leur intrication fréquente chez un męme malade. Nous rapportons un cas original d'exanthčme maculeux fébrile dű ŕ un sepsis secondaire ŕ une pelvipéritonite et cholécystite aigue
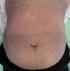
Une femme de 50 ans hémodialysée chronique est hospitalisée pour un exanthčme maculeux prurigineux fébrile évoluant depuis cinq jours précédé deux jours avant par une symptomatologie digestive faite de douleurs abdominales et diarrhées liquidiennes, le tout évoluant dans un contexte de fičvre et d'altération de l'état général. L'interrogatoire retrouvait la notion de prise médicamenteuse d'inhibiteur de la pompe ŕ proton (Esoméprazol) trois semaines avant l'éruption. A l'examen clinique la patiente était fébrile ŕ 38.5°C, tachycarde ŕ 120 battements/minute et normotendue. Elle présentait un érythčme diffus scarlatiniforme (Figure 1) avec des lésions purpuriques au niveau des membres inférieurs. On observait une légčre hyperhémie conjonctivale, un énanthčme buccal et vulvaire et des leucorrhées blanchâtres nauséabondes avec une douleur ŕ la mobilisation du col utérin. Par ailleurs la patiente présentait des polyadénopathies et sensibilité d'hypochondre droit sans hépatosplénomégalie. Devant ce tableau clinique nous avons évoqué: une toxidermie médicamenteuse, un exanthčme toxinique et exanthčme viral. Les examens biologiques révélaient un syndrome inflammatoire majeur (C-reactive protein: 210 mg/l, fibrinogčne: 5.20 g/l). L'hémogramme montrait une hyperleucocytose (13000 éléments /mm3) avec polynucléaires neutrophiles (PNN: 10400 éléments /mm3) et hyperéosinophilie (PNE: 1130 éléments /mm3). La Procalcitonine était trčs augmentée ŕ 26 ng/l. Le bilan infectieux trouvait une amibiase ŕ la coproparasitologie des selles. Les sérologies hépatitiques B et C, syphilitique et VIH ainsi que les hémocultures étaient négatives. L'échographie abdominale et endovaginale révélait une cholécystite aigue et une pelvipéritonite sur pyosalpinx respectivement. Il n'y avait pas d'anomalie ŕ l'échographie transthoracique. Ŕ la lumičre de l'examen clinique et des investigations paracliniques, le diagnostic final retenu était celui d'une exanthčme toxinique révélateur d'une sepsis sur pelvipéritonite et cholécystite aigue. Un transfert en réanimation était alors nécessaire devant l'aggravation du tableau clinique et un traitement médical conservateur par antibiothérapie et antifongique par voie intraveineuse était indiqué vu le risque opératoire trčs élevé. Une amélioration clinique et biologique était rapidement observée aprčs 10 jours de traitement médical avec disparition de la fičvre, desquamation généralisée en lambeaux (Figure 2), diminution de la CRP et normalisation de l'hémogramme.
La peau est un excellent marqueur de l'infection. Les signes cutanés figurent en effet parmi les symptômes le plus souvent observés ŕ la phase initiale d'une état septique. La lésion la plus fréquente est l'exanthčme lié aux effets systémiques des micro-organismes sur la peau. Les principales causes des éruptions aiguës généralisées fébriles chez l'adulte sont dominées par sont les cause médicamenteuses, les infections virales et les éruptions toxiniques [1, 2]. Dans la série de Bialecki d'exanthčme fébrile sur 100 patients, 50% des cas étaient d'origine infectieuse [3]. On distingue schématiquement deux types de syndromes cliniques selon que les symptômes sont liés ŕ l'action directe de la bactérie ou ŕ l'action de toxines [4]. L'agressivité thérapeutique durant les premičres heures est probablement la thérapeutique la plus efficace pour réduire la mortalité liée au sepsis qui constitue la premičre cause de décčs en réanimation [5]. L'anamnčse, l'examen clinique de qualité, les examens paracliniques et l'évolution favorable nous a permis de retenir l'origine infectieuse de l'exanthčme, sans avoir de confirmation microbiologique dans notre observation. Notre patiente présentait sepsis secondaire ŕ une cholécystite aigue et pelvipéritonite dont les germes (Figure 3) les plus souvent incriminés sont reconnues dans la littérature comme sécréteur de toxines [6, 7]. Celles-ci sont ŕ l'origine de l'exanthčme fébrile dans notre cas.
Cette observation illustre bien l'importance des manifestations cutanées dans les infections bactériennes, virales ou parasitaires. Leur constatation doit faire rechercher un état septique męme en l'absence d'autres signes évocateurs. Le diagnostic d'une exanthčme fébrile requiert un interrogatoire et un examen clinique minutieux et complet afin de ne pas laisser évoluer une infection inapparente.
Les auteurs ne déclarent aucun conflit d'intéręts.
Nadia Fihmi a contribué ŕ l'élaboration, la conception, la collecte des données et ŕ la rédaction de ce manuscrit. Imane Alouani a contribué ŕ l'élaboration et la soumission de ce manuscrit. Siham Dikhaye a contribué ŕ la conception du document en apportant une lecture critique, une interprétation des données, la correction et l'approbation finale du manuscrit. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Figure 1: erythčme
diffus scarlatiniforme
Figure 2: desquamation généralisée
en lambeau
Figure 3: les germes les plus incriminés et reconnues dans la littérature comme sécréteur
de toxines
- Bodemer C. Exanthčmes fébriles de l'enfant: orientation diagnostique Vers les étiologies les plus fréquentes. MT Pédiatrie. 2007; 10(5): 318-25. Google Scholar
- Bialecki C, Feder HM Jr, Grant-Kels JM. The six classic childhood exanthems: a review and update. J Am Acad Dermatol. 1989; 21(5 Pt 1): 891-904. PubMed | Google Scholar
- Itin P. Exanthčmes fébriles. Forum Med Suisse. 2013; 13(2728): 544-47. Google Scholar
- Martin C, Vincent JL. Sepsis sévčre et choc septique. Springer-Verlag France. 2005; 1: 9. Google Scholar
- Horowitz HW. Fever of unknown origin or fever of too many origins. N Engl J Med. Jan 17; 368(3): 197-9. PubMed | Google Scholar
- Nhan TX, Gillet Y, Vandenesch F. Diagnostic et traitements des infections toxiniques ŕ Staphylococcus aureus. J Anti Infect. 2012; 14: 117-26. Google Scholar
- Fuks D, Cossé C, Régimbeau JM. Cholécystite aiguë lithiasique et antibiothérapie. J Chir (Paris). 2013; 150(1): 4-10. Google Scholar