Behçet oculaire
Ahmed Alami, Mohamed Kriet, Karim Reda, Abelkader Laktaoui, Abdelbaare Oubaaz
Corresponding author: Ahmed Alami, Service d’Ophtalmologie, 3čme Hôpital Militaire de Laâyoune, Maroc 
Received: 01 Sep 2011 - Accepted: 03 Apr 2017 - Published: 25 Apr 2017
Domain: Clinical medicine
Keywords: Maladie de Behçet (MB), vascularite, uvéite, fonction visuelle, immunosuppresseurs
©Ahmed Alami et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Ahmed Alami et al. Behçet oculaire. Pan African Medical Journal. 2017;26:237. [doi: 10.11604/pamj.2017.26.237.1175]
Available online at: https://www.panafrican-med-journal.com//content/article/26/237/full
Behçet oculaire
Ocular Behçet
Ahmed Alami1,&, Mohamed Kriet2, Karim Reda3, Abdelkader Laktaoui4, Abdelbaare Oubaaz3
1Service d’Ophtalmologie, 3čme Hôpital Militaire de Laâyoune, Maroc, 2Service d’Ophtalmologie, Hôpital Militaire Avicenne de Marrakech, Maroc, 3Service d’Ophtalmologie, Hôpital Militaire d’Instruction Mohamed V de Rabat, Maroc, 4Service d’Ophtalmologie, Hôpital Militaire Moulay Ismail de Meknes, Maroc
&Auteur correspondant
Ahmed Alami, Service d’Ophtalmologie, 3čme Hôpital Militaire de Laâyoune, Maroc
L'objectif était de déterminer les caractéristiques cliniques, thérapeutiques et pronostiques de l'atteinte oculaire chez les patients atteints de la maladie de Behçet, pris en charge dans notre service d'ophtalmologie. Nous présentons une étude rétrospective d'une série de 20 patients colligés ŕ l'hôpital militaire de Laâyoune. Les patients ont bénéficié d'un examen ophtalmologique complet, d'une angiographie ŕ la fluorescéine si nécessaire. Un examen OCT est réalisé chez deux patients. Dix cas d'uvéite antérieure dont un cas s'est compliqué d'hypertonie oculaire; Deux cas d'uvéite intermédiaire; huit cas d'atteinte du segment postérieur dont un cas s'est compliqué d'hémorragie intravitrienne. La maladie de Behçet (MB) est une affection inflammatoire systémique idiopathique actuellement classées au sein des vascularites primitives non nécrosantes. L'atteinte oculaire de la maladie de Behçet est fréquente et grave, mettant en jeu le pronostic visuel des patients. La maladie de Behçet est fréquente au Maroc, engageant le pronostic visuel, rendant la collaboration entre ophtalmologistes et internistes particuličrement importante.
English abstract
Our study aimed to determine the clinical, therapeutic and prognostic features of ocular involvement in patients with Behçet's disease treated in our Department of ophthalmology. We conducted a retrospective data collection from medical records of 20 patients treated at the military hospital in Laayoune. All patients underwent complete ophthalmological examination and fluorescein angiography if necessary. OCT exam was performed in two patients. Ten patients had anterior uveitis, complicated in one case by ocular hypertonia; two patients had intermediate uveitis; eight patients had posterior segment involvement complicated in one case by intravitreal hemorrhage. Behcet's Disease (BD) is an systemic idiopathic inflammatory disease currently classified within primary non-necrotizing vasculitis. Ocular involvement is common and severe in Behçet's disease, with the potential to compromise the visual prognosis. Behcet's disease is common in Morocco. It can compromise patient’s visual prognosis making the collaboration between ophthalmologists and internists particularly important.
Key words: Behcet's disease (BD), vasculitis, uveitis, visual function, immunosuppressive
La maladie de Behçet (MB) est une vascularite multisystémique d'étiologie inconnue et dont l'évolution est caractérisée par une alternance de poussées et de rémissions. L'atteinte oculaire représente l'un des critčres diagnostiques majeurs de cette affection. Elle présente également un intéręt pronostique et thérapeutique. La cécité en demeure la complication la plus redoutable. L'objectif de notre travail est de préciser les caractéristiques cliniques, thérapeutiques et pronostiques de l'atteinte oculaire chez les patients atteints de MB, pris en charge dans notre service d'ophtalmologie.
Nous présentons une étude rétrospective d'une série de 20 patients colligés ŕ l'hôpital militaire de Laâyoune. Sont retenus dans cette étude les patients présentant un Behçet oculaire diagnostiqué selon les critčres de l'international study group of Behçet disease. Les patients ont bénéficié d'un examen ophtalmologique complet (mesure de l'AV, l'examen ŕ la lampe ŕ fente, l'étude du Fond de l'œil, d'une angiographie ŕ la fluorescéine si nécessaire. Un examen OCT est réalisé chez deux patients.
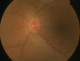
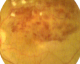
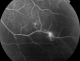
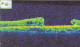
L'âge moyen de nos patients est de 34 ans, avec une prédominance masculine (14 hommes et 4 femmes). L'acuité visuelle est inférieure ŕ 1/10 chez tous les patients. L'examen ŕ la lampe ŕ fente (LAF) a objectivé Une uvéite antérieure non granulomateuse chez dix patients, dont trois ŕ hypopion; Une uvéite intermédiaire chez deux patients; un œdčme papillaire chez un cas (Figure 1); Une vascularite rétinienne avec des périphlébites chez trois patients; une occlusion d'une branche veineuse chez un patient (Figure 2); Un trou maculaire chez deux patients; Une maculopathie chez un patient. Le Bilan biologique montre un Syndrome inflammatoire non spécifique. L'Angiographie ŕ la fluorescéine objectivant la vascularite chez trois cas (Figure 3), l'ischémie maculaire avec élargissement de la zone centrale chez un cas et l'ischémie de la périphérie rétinienne chez un malade. L'OCT montre un trou maculaire de pleine épaisseur chez deux cas (Figure 4). L'échographie oculaire montrant une hémorragie du vitré chez un cas. Le traitement a consisté en Une corticothérapie topique avec des mydriatiques chez dix patients; Un bolus de corticoďde chez trois patients, 10 mg/Kg /Jours de methylprédinésolone puis relais par voie orale 1mg /kg/j ŕ doses dégressives; Injection sous tenoničnne de Triamcinolone chez deux patients; Les immunosuppresseurs ŕ base de l'azathioprine (2mg/kg) chez trois patients; photocoagolation rétinienne chez un malade. L'évolution est marquée par une régression des signes inflammatoires avec remontée de l'acuité visuelle 7/10 chez neuf patients, limitée ŕ 4/10 chez deux patients, 3/10 chez un patient et inferieure ŕ 1/10 chez cinq patients. Un cas d'uvéite antérieure s'est compliqué de synéchies irido-cristallinienne (Figure 5) avec hypertonie aigue ayant nécessitée une iridotomie au laser Yag. L'Hémorragie intravitréenne, suite ŕ une ischémie rétinienne étendue avec formation de néovaisseaux chez un cas, imposant une vitréctomie postérieure avec laser endo-oculaire pour les zones ischémiques.
La maladie de Behçet (MB) est une affection inflammatoire systémique idiopathique caractérisée par une inflammation intraoculaire, des ulcérations orales et génitales, des lésions cutanées ainsi que de nombreuses autres atteintes viscérales [1]. Elle peut concerner quasiment tous les organes et est actuellement classées au sein des vascularites primitives non nécrosantes [2,3]. Sa prévalence étant maximale dans les pays du bassin méditerranéen et l'Asie et, surtout, en turquie, ou la prévalence est estimée entre 1/10 000 et 1/1 000 habitants [4,5]. Le sexe masculin est nettement plus touché, en effet nous avons noté une prédominance masculine dans notre série avec un sexe ratio de 3,5. Les mécanismes physiopathologiques évoqués dans cette pathologie sont complexes et font intervenir plusieurs facteurs probablement intriqués : prédispositions génétiques [6,7], agent infectieux [8,9], dérégulation du systčme immunitaire et des médiateurs de l'inflammation [10,11], protéines de réponse au choc thermique [12], stress oxydatif [13], lipides de peroxydation [14], autres facteurs environnementaux. D'autres facteurs pathogéniques secondaires, incriminés plus directement en rapport avec l'activation des processus immuno-inflammatoires [8,10]. Le diagnostic de MB est retenu chez nos patients selon les critčres du groupe international d'étude sur la MB [15] incluant La présence d'ulcérations buccales récidivantes associées ŕ au moins deux des atteintes suivantes: des ulcérations génitales, une atteinte oculaire inflammatoire, une atteinte cutanée, un pathergy test positif. Tous nos patients présentaient des épisodes d'aphtose buccale. Sur le plan ophtalmologique, les atteintes du segment antérieur sont les plus fréquentes, mais celles du segment postérieur sont plus graves sur le plan de la fonction visuelle [16]. L'atteinte est bilatérale dans la plupart des cas; Dans notre série elle était d'emblé bilatérale chez 50% des cas.
Les atteintes antérieures sont caractérisées par une uvéite antérieure qui constitue l'atteinte la plus fréquente dans notre contexte ; associée dans un tiers des cas environ ŕ un hypopion qui est un signe évocateur, mais il n'est ni pathognomonique ni constant au cours de la MB. L'hypertonie oculaire peut ętre liée aux synéchies antérieures, ŕ une fermeture de l'angle iridocornéen secondaire ŕ une séclusion pupillaire, ou ŕ la prescription de corticoďdes locaux ou généraux. La cataracte compliquée constitue un obstacle dans la surveillance de l'acuité visuelle et du segment postérieur; dans notre série nous avons retrouvé trois cas de cataracte secondaire ŕ la corticothérapie. Les atteintes postérieures peuvent ętres trčs variées [16,17], rétiniennes (œdčme, hémorragie, exsudats, neovaisseaux pré-rétiniens), papillaire (hyperhémie, neovascularisation, 'dčme papillaire), vitréennes( hyalite, DPV, hémorragie), vascularites rétiniennes ( engainement artériel ou veineux, dilatation veineuse, occlusion veineuse), maculaire (œdčme maculaire cystoďde, nčovascularisation sous-rétinienne, membrane epi-rétinienne, et męme trous maculaires bien que ces derniers soient trčs rares [18,19], hémorragies, exsudat, ischémie [20,21]). Dans le cas des vascularites rétiniennes, les infiltrats rétiniens et les occlusions de branches veineuses rétiniennes sont assez caractéristiques de la MB [22]. La vascularite oblitérante nécrosante est caractéristique de l'infection et constitue un élément pronostique important avec souvent une baisse d'acuité visuelle ŕ terme [16]. La perte totale de l'acuité visuelle survient en moyenne 3,36 ans aprčs la survenus des premičres signes ophtalmologiques [23]. Dans notre étude on a eu cinq patients dont l'acuité visuelle se limitait au compté des doigts. Le traitement de la MB est actuellement purement symptomatique et vise ŕ juguler les poussées et ŕ atténuer les séquelles. Les corticoďdes et les immunosuppresseurs ont longtemps été la base du traitement. Les corticoďdes ont une action anti-inflammatoire immédiate sur les poussées aigues, mais ils doivent ętre renforcés par des immunosuppresseurs. Le traitement de l'atteinte oculaire de la MB est encore non codifié, chaque atteinte visuelle nécessite un traitement propre, indépendant du traitement de fond. L'utilisation plus rationnelle et plus extensive des immunosuppresseurs explique probablement en partie l'amélioration du pronostic visuel entre les années 80 et 90. Le risque de rechute aprčs arręt total ou ponctuel des traitements est possible. La prise en charge des complications oculaires est également importante pour améliorer le pronostic visuel des patients: chirurgie de la cataracte et du glaucome, traitement au laser des ischémies rétiniennes, vitrectomie postérieure en cas d'hémorragie intravitrienne ou trou maculaire. L'atteinte oculaire de la MB est fréquente et grave, mettant en jeu le pronostic visuel des patients, en effet, l'uvéite de la MB est responsable d'un grand nombre de cécité ou de basse vision dans les pays oů la maladie est la plus fréquente. Le pronostic dépend également de la rapidité et de la précocité de la prise en charge rendant la collaboration entre ophtalmologistes et internistes particuličrement importante.
La maladie de Behçet est fréquente au Maroc. Touche le sujet jeune de sexe masculin. Le pronostic oculaire de la MB est amélioré par une prise en charge précoce et un suivi clinique et angiographique rigoureux. La collaboration étroite entre ophtalmologistes et internistes est donc particuličrement importante afin de préserver l'avenir visuel des patients.
Etat des connaissances actuelle sur le sujet
- La maladie de Behçet (MB) est une vascularite multisystémique d'étiologie inconnue, dont sa prévalence étant maximale dans les pays du bassin méditerranéen et l'Asie;
- L'atteinte oculaire représente l'un des critčres diagnostiques majeurs de cette affection.
Contribution de notre étude à la connaissance
- Rapporter l'expérience de notre service sur les aspects: épidémiologique, clinique, thérapeutique et évolutif de l'atteinte oculaire par la maladie de Behçet;
- Rappeler que la maladie de Behçet engage le pronostic visuel et insister sur l'importance de la collaboration entre l'ophtalmologiste et l'interniste pour une meilleur prise en charge de cette affection multisystémique.
Les auteurs ne déclarent aucun conflit d'intéręt.
Tous les auteurs ont contribué ŕ la conduite de ce travail et ŕ la rédaction du manuscrit. Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Figure 1: rétinographie couleur de l’śil gauche montre un śdčme papillaire au cours de la maladie de Behçet
Figure 2: rétinographie couleur de l’śil gauche montre une occlusion de la veine temporale supérieure secondaire ŕ la maladie de Behçet
Figure 3: séquence angiographique met en évidence une vascularite rétinienne au cours de la maladie de Behçet
Figure 4: OCT maculaire objective un trou maculaire en pleine épaisseur, compliquant la maladie de Behçet
Figure 5: synéchie irido-cristallinienne
compliquée d’hypertonie oculaire au cours de la maladie de Behçet
- Shimizu T. Behçet's syndrome-Lists of clinical and epidemical statistics. Nihon Rinsho. 1974 Jul 1; 32 Spec No: 2093-102. PubMed | Google Scholar
- Kural-Seyahi E et al. The long-term mortality and morbidity of Behçet syndrome: a 2-decade outcome survey of 387 patients followed at a dedicated center Medicine. Baltimore. 2003 Jan; 82(1): 60-76. PubMed | Google Scholar
- Zouboulis CC, Keitel W. A historical review of early descriptions of Adamantiades-Behçet's disease. J Invest Dermatol. 2002 Jul; 119(1): 201-5. PubMed | Google Scholar
- Azizlerli G et al. Prevalence of Behçet's disease in Istanbul, turkey. Int J Dermatol. 2003 Oct; 42(10): 803-6. PubMed | Google Scholar
- Onder M, Gurer MA. Behçet's disease: an enigmatic vasculitis. Clin Dermatol. 1999 Sep-Oct; 17(5): 571-6. PubMed | Google Scholar
- Er H et al. Serum homocysteine level is increased and correlated with endotheilin-1 and nitric oxide in Behçet's disease. Br J Ophthalmol. 2002 Jun; 86(6): 653-7. PubMed | Google Scholar
- Saenz A et al. pharmacotherapy for Behçet's syndrome. Cochrane Database Syst Rev. 2000; (2): CD001084. PubMed | Google Scholar
- Onder M, Gurer MA. The multiple faces of Behçet's disease and its aetiological factors. J Eur Acad Dermatol Venereol. 2001 Mar; 15(2): 126-36. PubMed | Google Scholar
- Direskeneli H. Behçet's diease: infectious aetiology, new auto-antigens, and HLA-B51. Ann Rheum Dis. 2001 Nov; 60(11): 996-1002. PubMed | Google Scholar
- Ghate JV, Jorizzo JL. Behçet's disease and complex aphthosis. J Am Acad Dermatol. 1999 Jan; 40(1): 1-18 . PubMed | Google Scholar
- Ozen S. Vasculopathy, Behçet's syndrome, and familial Mediterranean fever. Curr Opin Rheumatol. 1999 Sep; 11(5): 393-8. PubMed | Google Scholar
- Tanaka T et al. Behçet's diease and antibody titers to various heat-shock protein-60s. Ocul Immunol Inflamm. 1999 Jun; 7(2): 69-74. PubMed | Google Scholar
- Chambers JC, Haskard DO, Kooner JS. Vascular endothelial function and oxidative stress mechanisms in patients with Behçet's syndrome. J Am Coll Cardiol. 2001 Feb; 37(2): 517-20. PubMed | Google Scholar
- Wechsler B et al. Efficacy of interferon alfa-2a in severe and refractory uveitis associated with Behçet's disease. Ocul Immunol Inflamm. 2000 Dec; 8(4): 293-301. PubMed | Google Scholar
- International Behçet's Study Group. Criteria for diagnosis of Behçet's disease. Lancet. 1990 May 5; 335(8697): 1078-80. PubMed | Google Scholar
- Michelson JB, Chisari FV. Behçet's disease. Surv Ophthalmol. 1982 Jan-Feb; 26(4): 190-203. PubMed | Google Scholar
- Atmaca LS. Fundus changes associated with Behçet's disease. Graefes Arch Clin Exp Ophthalmol. 1989; 227(4): 340-4. PubMed | Google Scholar
- Palimeris G, Theodossiades G, Constantinidou B, Chimonidou E. La macula dans le syndrome d'Amandiades-Behçet. J Fr Ophtalmol. 1989; 12(12): 887-90. PubMed | Google Scholar
- Nussenblatt RB. Macular alterations secondary to intraocular inflammatory disease. Ophthalmology. 1986 Jul; 93(7): 984-8. PubMed | Google Scholar
- Bentley CR, Standford MR, Shilling JS, Sanders MD, Graham EM. Macular ischemia in posterior uveitis. Eye (Lond). 1993; 7(Pt 3): 411-4. PubMed | Google Scholar
- Garcher C, Bielefeld P, Desvaux C, Besancenot JF, Bron A. Bilateral loss of vision and macular ischemia related to Behçet's disease. Am J Ophthalmol. 1997 Jul; 124(1): 116-7. PubMed | Google Scholar
- Graham EM, Standford MR, Sanders MD, Kasp E, Dumonde DC. A point prevalence study of 150 patients with idiopathic retinal vasculitis: diagnostic value of ophtalmological features. Br J Ophthalmol. 1989 Sep; 73(9): 714-21. PubMed | Google Scholar
- Mamo JG. The rate of visual loss in Behçet's disease. Arch Ophthalmol. 1970 Oct; 84(4): 451-2. PubMed | Google Scholar