Epuisement du capital vasculaire en hémodialyse: quelle issue?
Meriam Hajji, Amel Harzallah, Hayet Kaaroud, Mona Jerbi, Soumaya Chargui, Fethi El Younsi, Fethi Ben Hamida, Taieb Ben abdallah
Corresponding author: Hajji Meriam, Service de Médecine Interne A, Hôpital Charles Nicolle, Tunis, Tunisie 
Received: 03 Sep 2016 - Accepted: 02 Nov 2016 - Published: 19 Dec 2016
Domain: Clinical medicine
Keywords: Hémodialyse, accès vasculaire, thrombose
©Meriam Hajji et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Meriam Hajji et al. Epuisement du capital vasculaire en hémodialyse: quelle issue?. Pan African Medical Journal. 2016;25:237. [doi: 10.11604/pamj.2016.25.237.10665]
Available online at: https://www.panafrican-med-journal.com//content/article/25/237/full
Epuisement du capital vasculaire en hémodialyse: quelle issue?
Exhaustion of vascular capital in patients on hemodialysis: what will be the outcome?
Meriam Hajji1,2,&, Amel Harzallah1,2, Hayet Kaaroud1,2, Mona Jerbi1,2, Soumaya Chargui1,2, Fethi El Younsi1,2, Fethi Ben Hamida2,3, Taieb Ben abdallah1,2
1Service de Médecine Interne A, Hôpital Charles Nicolle, Tunis, Tunisie, 2Laboratoire de Pathologie Rénale LR00SP01, Hôpital Charles Nicolle, Tunis, Tunisie, 3Faculté de Médecine de Tunis, université Tunis El Manar, Tunis, Tunisie
&Auteur correspondant
Hajji Meriam, Service de Médecine Interne A, Hôpital Charles Nicolle, Tunis, Tunisie
Malgré les progrčs réalisés dans le traitement de l’insuffisance rénale chronique, l’accčs vasculaire reste le maillon faible dans la thérapie de suppléance extrarénale et la principale source de morbidité chez les patients hémodialysés. Nous rapportons l’observation d’une jeune patiente ayant une insuffisance rénale chronique secondaire ŕ une néphropathie vasculaire en hémodialyse périodique, confrontée précocement ŕ un épuisement de son capital vasculaire, en raison de thromboses itératives des fistules artério-veineuses et l’échec de la dialyse péritonéale. Un déficit en protéine C a été objectivé. Elle a bénéficié de la mise en place d’un cathéter tunnelisé au niveau de l’oreillette droite par thoracotomie antéro-latérale droite ŕ travers la veine cave inférieure non fonctionnel au bout de trois mois de son utilisation. Elle est depuis dialysée par ponction des veines jugulaires externes.
English abstract
Despite advances in the treatment of chronic renal failure, vascular access remains the weakest link in renal replacement therapy (RRT) and the leading cause of morbidity in patients on hemodialysis We report the case of a young female patient with chronic renal insufficiency secondary to vascular nephropathy on periodic hemodialysis and whose vascular capital was early exhausted due to iterative thromboses in arteriovenous fistulas and failure in peritoneal dialysis. Protein C deficiency was objectified. The patient underwent tunneled hemodialysis catheter insertion at the level of the right atrium via a right anterolateral thoracotomy with cannulation of the inferior vena cava , with poor functional outcome after three months of use. Since then she has been dialyzed using puncture of the external jugular veins.
Key words: Hemodialysis, vascular access, thrombosis
Les fistules artério-veineuses constituent l’accčs vasculaire de référence et de premičre intention en dialyse. Les pontages artério-veineux et les cathéters veineux tunnelisés sont utilisés en cas d’épuisement des sites anatomiques par des accčs vasculaires antérieurs multiples. Nous rapportons l’observation d’une patiente présentant un épuisement de son capital vasculaire.
Il s’agit de Mme J.S âgée de 40 ans, sans antécédents, ayant présenté ŕ l’âge de 24 ans une grossesse compliquée d’une toxémie gravidique avec un hématome rétro placentaire et une mort fśtale in utéro occasionnant une insuffisance rénale aigue. L’histologie rénale a conclu ŕ une nécrose corticale. L’évolution était marquée par la dégradation progressive de sa fonction rénale. Le stade terminal de l’insuffisance rénale était atteint au bout de 6 ans. Elle était initialement hémodialysée via une fistule artério-veineuse (FAV) huméro-basilique droite pendant 6 mois vu la qualité des vaissaux gręle ŕ la phlébographie, puis par l’intermédiaire d’une fistule huméro-céphalique gauche pendant une année. Plusieurs fistules ont par la suite été réalisées, suite ŕ la thrombose itérative de ces accčs vasculaires. Entre-temps, il n’a pas eu de tentatives de thrombectomies. Le bilan de thrombophilie, comportant le dosage du taux de Protéine C et S, antithrombine III, homocystéine, ainsi que la recherche des anticorps anti Beta 2 glycoprotein 1 et des anticorps anti-phospholipides, réalisé initialement était négatif. Le switch en dialyse péritonéale a été préconisé au bout de cinq ans marqué par la survenue ultérieurement de plusieurs épisodes de péritonites. La cartographie artérielle et veineuse a révélé une thrombose du tronc inominé droit avec une importante circulation veineuse collatérale cervicale, une infiltration athéromateuse marquée des artčres humérales, radiales et cubitales, une thrombose veineuse étendue et bilatérale des veines fémorales communes et superficielle ainsi qu’une thrombose des deux artčres fémorales superficielles dans leur tiers moyen. La confection d’une FAV au niveau des membres inférieurs était jugée impossible. Une transplantation rénale n’était pas envisageable également vu la multitude des thromboses et la qualité du réseau veineux abdomino-pelvien.
La dialyse a été par la suite assurée par la ponction des deux veines jugulaires externes pendant six mois. Elle était mise également sous traitement anti-aggrégant, qui a été arręté vu le saignement important et le temps de compression allongé au retrait des aiguilles. Elle a bénéficié ultérieurement de la mise en place d’un pontage prothétique (Gortex) axillo-axillaire gauche qui s’est thrombosé au bout de deux ans. La dialyse péritonéale a été de nouveau indiquée, mais le cathéter (KT) était déplacé. Le repositionnement du KT s’est compliqué par la survenue d’une septicémie dont le germe n’a pu ętre identifié. L’évolution était favorable aprčs ablation du KT et traitement antibiotique.
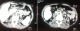
Une nouvelle cartographie a été réalisée, montrant une thrombose complčte de la veine sous-clavičre droite et partielle de la veine sous clavičre gauche (Figure 1), ainsi qu’une thrombose des deux veines fémorales, des veines iliaques primitives, et de la veine cave supérieure (Figure 2). La mise en place d’une prothčse type PTFE ilio-rénale a été indiquée mais récusée en per-opératoire devant la présence d’une importante hépatomégalie avec saignement en nappe et des varicosités en rapport avec une hypertension portale. On a continué ŕ dialyser la patiente par double ponction des veines jugulaires externes. Elle a bénéficié par la suite de la mise en place d’un cathéter tunnelisé au niveau de l’oreillette droite, par thoracotomie antéro-latérale droite ŕ travers la veine cave inférieure. Les suites opératoires étaient simples. Au bout de trois mois, le KT n’était plus fonctionnel en raison d’une thrombose ŕ son niveau. Un deuxičme bilan de thrombophilie a été réalisé révélant un déficit en protéine C (42%). Ainsi, la patiente était mise sous traitement anticoagulant. L’angio-scanner thoraco-abdominal a mis en évidence une veine cave inférieure gręle avec la présence d’une sténose réguličre ŕ son niveau. Aucune alternative thérapeutique n’a pu ętre proposée par les chirurgiens cardio-vasculaires, et la patiente n’acceptait plus aucune intervention vasculaire. La dialyse est assurée depuis par la ponction des deux veines jugulaires externes. Aprčs un recul de 18 mois, elle se porte relativement bien.
Notre observation illustre les difficultés de l’accčs vasculaire depuis l’amélioration de la survie en dialyse et en l’absence d’une transplantation rénale. Les complications de l’accčs vasculaire en hémodialyse sont fréquentes et représentent la premičre cause d’hospitalisation [1]. Notre patiente a présenté plusieurs thromboses veineuses au niveau des deux membres supérieurs, puis on a eu recours aux prothčses vasculaires et aux cathéters veineux. En effet, Il est recommandé de recourir d´abord ŕ des fistules natives avant les prothčses vasculaires [2,3]. Les complications des FAV pour hémodialyse chronique constituent la principale cause de morbidité chez 1´hémodialysé chronique [4]. Il est primordial de s´appliquer lors de leur création, et d´accorder le maximum d´attention lors de leur manipulation. Ceci implique le chirurgien, le néphrologue, les infirmiers et le patient lui-męme, ainsi que la mise en place d´un programme de surveillance des FAV. Les techniques d´angioplastie endoluminale offrent les meilleures perspectives dans la gestion des complications [5]. Le problčme de thromboses itératives de FAV posé par notre patiente, pourrait ętre prévenue par une surveillance réguličre de la voie d´abord au cours des dialyses et par la pratique rapproché d’un doppler veineux afin de diagnostiquer ŕ temps la thrombose et de traiter ŕ temps la FAV. En effet, le traitement utilise principalement les techniques endovasculaires en premičre intention [6]. Le traitement agressif de toutes les complications de FAV est capital dans la survie de ces malades. Néanmoins, notre patiente n’a pas bénéficié ni de surveillance rigoureuse clinique et échographique de ses FAV, ni de traitement visant ŕ sauver la FAV confectionnée. On s’est contenté d’une succession de passage ŕ d´autres types d´accčs vasculaires. Il convient de souligner l’intéręt majeur du traitement médical pour prévenir et traiter les thromboses de FAV. En effet, L’aspirine semble montrer un intéręt dans la prévention de la thrombose de FAV, avec une diminution du risque de thrombose [7]. L’étude de Dixon et al retrouve un bénéfice primaire ŕ l’association aspirine et dipyridamol avec une augmentation de la durée de vie de l’abord avant premičre réintervention, mais il n’y avait pas de différence de survie totale de l’abord. Le nombre d’évčnements indésirables dans les deux groupes n’était pas différent [8]. Le clopidogrel quant a lui a montré un intéręt dans la prévention de thrombose de pontages prothétiques, tout en améliorant leur durée totale d’utilisation [9]. L’étude de Dember et al retrouve un intéręt au clopidogrel dans la prévention de thromboses des FAV, mais il n’existe pas de bénéfice au long cours, avec une survie d’abord veineux comparable [10]. L’étude de Kaufman et al. ne montre pas de bénéfice supplémentaire ŕ l’utilisation du clopidogrel en plus de l’aspirine chez les patients porteur de FAV dans la prévention thrombotique [11]. Cependant, l’aspirine et le clopidogrel n’ont pas l’AMM dans les préventions primaires ou secondaires de thrombose d’abord. Ils sont pourtant parfois utilisés en pratique pour ces indications.
L’épuisement du capital vasculaire n’est pas rare pour les patients les plus anciens en dialyse [12]. Notre jeune patiente était hémodialysée depuis plus que 5 ans. De plus, elle avait une anomalie du bilan de thrombophilie prédisposant au risque de thromboses itératives. Il s’agissait d’un trouble héréditaire de la coagulation associé ŕ un risque accru de thromboses veineuses en raison d´une synthčse réduite et/ou d´une baisse d´activité de la protéine C [13]. Il convient ainsi, de rechercher systématiquement un état d’hypercoaguabilité, lorsque les thromboses sont répétées ou se produisant en dehors d’une sténose patente.
L’hémodialyse par cathétérisme Intra-auriculaire a été rapportée dans la littérature, elle constitue une mesure de sauvetage sűre et efficace pour les patients atteints d´insuffisance veineuse et sans aucune possibilité de dialyse péritonéale ou de transplantation rénale [14,15]. Cette alternative a ainsi été réalisée chez notre patiente devant l’échec de la dialyse péritonéale vu les multiples complications infectieuses et l’impossibilité d’une transplantation rénale devant la qualité médiocre du réseau veineux abomino-pelvien. La thrombose de ce type de cathéter a été rapportée dans trois cas (11,1%) dans la littérature [16]. Dans d’autres études, l’oreillette droite a constitué une voie plus privilégiée que la veine cave supérieure pour l’emplacement du cathéter de dialyse tunnelisé [17,18]. Cependant, les recommandations de pratique clinique ne sont pas tous unanimes pour le choix de cet accčs vasculaire [17,19].
Le nombre de patients hémodialysés ne cesse d'augmenter chaque année. L’abord vasculaire pour la dialyse est au centre de la prise en charge globale du patient. L’épuisement du capital vasculaire notamment au jeune âge, constitue un véritable challenge thérapeutique tant pour le néphrologue que pour le chirurgien cardio-vasculaire. La transplantation rénale demeure la solution idéale pour la préservation du capital veineux.
Les auteurs ne déclarent aucun conflit d'interęt.
Tous les auteurs ont lu et approuvé la version finale du manuscrit.
Figure 1: thromboses veineuses du membre supérieur
Figure 2: thrombose de la veine cave supérieure
- Pisoni RL, Young EW, Dykstra DM et al. Vascular access use in Europe and the United States: Results from the DOPPS. Kidney Int. 2002 Jan;61(1):305-16. PubMed | Google Scholar
- Sidawy A, Spergel LM, Besarab A, Allon M, Jennings WC, Padberg Jr FT et al. The society for vascular surgery: clinical guidelines for the placement and maintenance of arteriovenous hemodialysis access. J Vasc Surg. 2008;48(5 Suppl):2S-25S. PubMed | Google Scholar
- Son HJ, Min SK, Min S, Park YJ, Ha J, Kim SJ. Evaluation of the efficacy of the forearm basilic vein transposition arteriovenous fistula. J Vasc Surg. 2010;51(3):668-672. PubMed | Google Scholar
- Patrick Stone A, Albeir Mousa Y, John Campbell E, Ali Abu Rahma F. Dialysis Access. Annals of Vascular Surgery. 2012 Jul;26(5):747-753. PubMed | Google Scholar
- Hamid Jiber, Youssef Zrihni, Rachid Zaghloul, Rita Hajji, Othman Zizi, Abdellatif Bouarhroum. Management of complications of arteriovenous fistulas for chronic hemodialysis. Pan Afr Med J. 2015;20:202. PubMed | Google Scholar
- Turmel-Rodrigues L, Mouton A, Birmele B, Billaux L, Ammar N, Grezard O et al. Salvage of immature forearm fistulas for haemodialysis by interventional radiology. Nephrol Dial Transplant. 2001;16(12):2365-71. PubMed | Google Scholar
- Coleman CI, Tuttle LA, Teevan C, Baker WL, White CM, Reinhart KM. Antiplatelet agents for the prevention of arteriovenous fistula and graft thrombosis: a meta analysis. Int J Clin Pract. 2010 Aug;64(9):1239-44. PubMed | Google Scholar
- Dixon BS, Beck GJ, Vazquez MA, Greenberg A, Delmez JA, Allon M et al. Effect of dipyridamole plus aspirin on hemodialysis graft patency. N Engl J Med. 2009 May 21;360(21):2191-201. PubMed | Google Scholar
- Trimarchi H, Young P, Forrester M, Schropp J, Pereyra H, Freixas E. Clopidogrel diminishes hemodialysis access graft thrombosis. Nephron Clin Pract. 2006;102(3-4):c128-32. PubMed | Google Scholar
- Dember LM, Beck GJ, Allon M, Delmez JA, Dixon BS, Greenberg A et al. Effect of clopidogrel on early failure of arteriovenous fistulas for hemodialysis: a randomized controlled trial. JAMA. 2008 May 14;299(18):2164-71. PubMed | Google Scholar
- Kaufman JS, O’Connor TZ, Zhang JH, Cronin RE, Fiore LD, Ganz MB et al. Randomized controlled trial of clopidogrel plus aspirin to prevent hemodialysis access graft thrombosis. J Am Soc Nephrol. 2003 Sep;14(9):2313-21. PubMed | Google Scholar
- Rayner HC, Besarab A, Brown WW et al. Vascular access results from the Dialysis Outcomes and Practice Patterns Study (DOPPS): performance against Kidney Disease Outcomes Quality Initiative (K/DOQI) Clinical Practice Guidelines. Am J Kidney Dis. 2004; 44:22-26. PubMed | Google Scholar
- Paul Jungers, ?Nguyen Khoa Man, ?Dominique Joly. L’insuffisance rénale prévention et traitement. Lavoisier, 1 avr. 2011 - 320 pages. PubMed | Google Scholar
- Oguz E, Ozturk P, Erkul S, Calkavur T. Right intra-atrial catheter placement for hemodialysis in patients with multiple venous failure. Hemodial Int. 2012 Apr;16(2):306-9. PubMed | Google Scholar
- Olivier Chavanon, Jocelyne Maurizi-Balzan, Nicolas Chavanis, Bertrand Morel, Dominique Blin. Successful prolonged use of an intracardiac catheter for dialysis. Nephrol Dial Transplant. 1999;14:2015-16. Google Scholar
- Aatif T, El Farouki MR, Mouaine N, Raissouni M. Catheter-related atrial thrombus in a patient on hemodialysis. Ther Apher Dial. 2013 Dec;17(6):638-40. PubMed | Google Scholar
- Villagrán Medinilla E, Carnero M, Silva JA, Rodríguez JE. Right intra-atrial catheter insertion at the end stage of peripheral vascular access for dialysis. Interact Cardiovasc Thorac Surg. 2011 Apr;12(4):648-9. PubMed | Google Scholar
- Chemla ES, Korrakuti L, Makanjuola D, Chang AR. Vascular access in hemodialysis patients with central venous obstruction or stenosis: one center's experience. Ann Vasc Surg. 2005 Sep;19(5):692-8. PubMed | Google Scholar
- Wales L, Anderson JR, Power A, Dosani T, Hakim NS. End-stage vascular access: direct intra-atrial insertion of a dialysis catheter. Exp Clin Transplant. 2008;6:169-170. PubMed | Google Scholar