Troubles de l’hémostase en réanimation chirurgicale de l’Hôpital Universitaire Joseph Ravoahangy Andrianavalona Antananarivo
Lalaina Elianah Rasoamampianina, Toky Andriamahefa Rafanomezantsoa, Aurélia Rakotondrainibe, Olivat Rakoto Alson, Nasolotsiry Enintsoa Raveloson
Corresponding author: Lalaina Elianah Rasoamampianina, USFR Réanimation Chirurgicale HJRA, Faculté de Médecine Université Antananarivo, Madagascar 
Received: 27 Jan 2015 - Accepted: 25 May 2015 - Published: 12 Oct 2015
Domain: Clinical medicine
Keywords: Coagulation, morbi-mortalit&ea, réanimation, transfusion, trouble de l´hémostase
©Lalaina Elianah Rasoamampianina et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Lalaina Elianah Rasoamampianina et al. Troubles de l’hémostase en réanimation chirurgicale de l’Hôpital Universitaire Joseph Ravoahangy Andrianavalona Antananarivo. Pan African Medical Journal. 2015;22:114. [doi: 10.11604/pamj.2015.22.114.6220]
Available online at: https://www.panafrican-med-journal.com//content/article/22/114/full
Original article 
Troubles de l’hémostase en réanimation chirurgicale de l’Hôpital Universitaire Joseph Ravoahangy Andrianavalona Antananarivo
Troubles de l’hémostase en réanimation chirurgicale de l’Hôpital Universitaire Joseph Ravoahangy Andrianavalona Antananarivo
Lalaina Elianah Rasoamampianina1,&, Toky Andriamahefa Rafanomezantsoa1, Aurélia Rakotondrainibe1, Andriambelo Tovohery Rajaonera1, Zely Arivelo Randriamanantany2 Olivat Rakoto Alson3, Nasolotsiry Enintsoa Raveloson4
1USFR Réanimation Chirurgicale HJRA, Faculté de Médecine Université Antananarivo, Madagascar, 2UPFR Immunologie, HJRA, Madagascar, 3UPFR Hématologie Biologique HJRA, Faculté de Médecine Université Antananarivo, Madagascar, 4USFR Urgences et Réanimation Médicale HJRB, Faculté de Médecine Université Antananarivo, Madagascar
&Auteur correspondant
Lalaina Elianah Rasoamampianina, USFR Réanimation Chirurgicale HJRA, Faculté de
Médecine Université Antananarivo, Madagascar
Les troubles de l'hémostase sont fréquemment observés en réanimation. L'objectif de cette étude est de déterminer la prévalence, les étiologies et la prise en charge pour diminuer le risque de morbi-mortalité. Etude rétrospective sur une période de huit mois en réanimation chirurgicale du CHUA HUJRA. Les dossiers étudiés étaient ceux contenant tous les premiers bilans d'hémostase lors de l'admission du patient en réanimation, avec un âge supérieur ŕ 15 ans. Etaient exclus les dossiers des post opérés (malade ayant subi une intervention chirurgicale). Les dossiers retenus pour l'étude étaient ceux qui ont présenté une ou plusieurs anomalies au niveau du bilan d'hémostase. Cent cinquante-cinq dossiers ont été colligés dont 20,64% ont présenté un trouble de l'hémostase. Les patients de sexe féminin (53,12%) étaient les plus concernés, avec une population âgée en moyenne de 49±19 ans. Trois patients (9,37%) ont présenté une notion de diathčse hémorragique ŕ l'interrogatoire. Les différents troubles de l'hémostase étaient: une diminution du taux de prothrombine (100%), un taux de céphaline activé allongé (78,12%), un international normalized ratio élevé (43,75%) et des thrombopénies (40,62%). Chez 3,12% de ces cas, des accidents hémorragiques ont survenu. La plupart de ces troubles de l'hémostase étaient présents au décours d'hémorragies digestives (46,87%) dont la prise en charge était constituée par l'administration de vitamine K1 (68,75%) et de transfusion de plasma frais congelé (65,62%). D'autres pathologies ont été également incriminées. Une incidence de 15,62% de mortalité a été retrouvée. L'existence des troubles de l'hémostase en réanimation constitue un facteur pronostique imposant un dépistage et une prise en charge précoces et adéquats pour pouvoir en réduire le taux de mortalité.
Les troubles de l'hémostase sont fréquemment observés en réanimation [1]. L'hémostase résulte des interactions existantes entre la paroi vasculaire, les plaquettes et les facteurs de coagulation [2]. Les objectifs de notre étude étaient de déterminer la prévalence et la prise en charge ainsi que l'évolution de ces troubles.
Il s'agit d'une étude rétrospective sur 9 mois allant de mars ŕ décembre 2013, par consultation des dossiers médicaux des patients admis en Réanimation chirurgicale ŕ l'Hôpital Universitaire Joseph Ravoahangy Andrianavalona Antananarivo. Les patients inclus dans cette étude ont un âge supérieur ou égal ŕ 15 ans, avec bilan d'hémostase dčs l'admission (TP, TCA, INR, numération plaquettaire) et un dossier médical exploitable. Ont été exclus les post- opérés et les dossiers incomplets. Les paramčtres analysés étaient l'âge, le genre, la classification ASA du patient, le motif d'admission, les résultats du bilan de l'hémostase, la prise en charge et l'évolution. Les données ont été enregistrées sur la base de registre du logiciel Excel de Microsoft et l'analyse statistique faite par le test de corrélation de Pearson (SigmaStat®3.5). Une valeur de p inférieure ŕ 0,05 a été retenue significative. Nos résultats sont exprimés en moyenne ± écart-type ou avec les extręmes et en pourcentage.
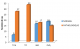
Durant la période d'étude (9 mois), 155 dossiers médicaux ont été retenus avec 20,64% de troubles de l'hémostase retrouvés (thrombopénie, TCA allongé, baisse du TP, INR élevé) sans antécédent de prise médicamenteuse altérant l'hémostase. Sur le profil épidémiologique, on a une prédominance féminine ŕ 53,12%. L'âge moyen est de 49±19 (16 ŕ 84) ans. Les patients classés ASA 1 représentaient 81,25%. Trois patients (9,37%) ont présenté une notion de diathčse hémorragique ŕ l'interrogatoire. Les différents troubles de l'hémostase (Figure 1) étaient: une diminution du taux de prothrombine (100%), un taux de céphaline activé allongé (78,12%), un international normalized ratio élevé (43,75%) et des thrombopénies (40,62%). Chez 3,12% de ces cas, des accidents hémorragiques sont survenus. La survenue d'un trouble de l'hémostase n'est pas significativement en relation avec l'âge. (Figure 2). Elle concerne également les deux genres. La plupart de ces troubles de l'hémostase étaient présents au décours d'hémorragies digestives (46,87%), un traumatisme crânien ou un polytraumatisme (7 patients), et autres pathologies pour 10 patients (pathologies tumorales, défaillances organiques). La survenue d'une thrombopénie est associée avec les hémorragies digestives et dans le cadre des traumatismes crâniens avec des valeurs significatives de p ŕ 0,05 et 0,009. La prise en charge dans notre service était constituée par l'administration de vitamine K1 (68,75%), d'une transfusion de plasma frais congelé (65,62%) et une administration intraveineuse d'acide tranexamique et de l'etamsylate (9 patients). Une incidence de 15,62% de mortalité a été retrouvée.
Les troubles de l'hémostase sont des réalités fréquentes en réanimation. Les prévalences retrouvées par d'autres études sont assez variables: 20,64% dans notre étude contre 10,5% ŕ Casablanca [3], 48% en Italie [4], et 16% au Royaume Uni [5]. L'âge moyen de survenue de ces troubles est aux environs de la quarantaine identiquement ŕ celle retrouvée dans la littérature [3-5]. Notre étude a vu une prédominance féminine ŕ 53,12% alors que les auteurs ont retrouvé une fréquence des troubles de l'hémostase chez le genre masculin: 68% en Italie, 65% au Royaume Uni, 59% ŕ Casablanca [3-5]. Concernant les troubles de coagulation fréquemment retrouvés en réanimation, les thrombopénies sont ŕ la premičre place. Elles peuvent ętre présentes dčs l'admission ou acquise [6,7]. Au Royaume uni, 16,4% des patients ont présenté des hémorragies digestives. Les insuffisances hépatocellulaires dans 70% des cas sont associées ŕ une baisse du taux de prothrombine, un allongement du TCA, un INR élevé et une diminution du taux des plaquettes. La fibrinogénémie est ŕ la limite de la normale [5]. Sur la prise en charge, dans notre étude, la vitamine K1, le plasma frais congelé associés plus ou moins ŕ l'etamsylate ou l'acide tranexamique sont les bases du traitement.
Selon les auteurs, la prise en charge varie en fonction de la nature du trouble de l'hémostase rencontré. Une transfusion plaquettaire est réalisée pour maintenir un chiffre de plaquettes supérieur ŕ 10.109.L-1 [8]. Au Royaume uni, 72% des patient présentant une hémorragie digestive sont traités par culot globulaire, 36% par du PFC [5]. Les patients thrombopéniques sont les récipiendaires de la majeure partie des produits sanguins labiles délivrés dans les unités de réanimation [9,10]. Pour les INR élevés, la prise en charge consiste ŕ une administration de plasma frais mais pour les cas d'intolérance au plasma, le relais par un concentré de complexe prothrombinique est recommandé [11]. Une baisse du taux de prothrombine doit ętre corrigée selon le degré de gravité, par l'administration de vitamine K1: pour une correction rapide la voie IV est de mise mais pour les corrections non-urgentes on prescrit la voie per os. En réanimation l'administration sous 'cutanée est préférable [12,13]. La mortalité associée aux troubles de l'hémostase en réanimation est encore faible dans cette étude, elle est de 48% ŕ Casablanca [3]. Une numération plaquettaire basse dčs l'admission ou acquise rapportent une surmortalité en réanimation, la thrombopénie est un facteur indépendant de mortalité qui multiplie par 4,2 [14]. Notre étude a été limitée par la taille de l'échantillon, l'absence de l'exploration complčte de l'hémostase telle la fibrinogénémie, recommandée devant les troubles hémorragiques [15]. La baisse du taux de fibrinogčne est associée ŕ une majoration du risque hémorragique [16]. Sur le plan thérapeutique, nous avons été limités par le pouvoir des patients et la disponibilité des produits sanguins labiles.
Les troubles de l'hémostase compliquent souvent la prise en charge des patients en réanimation. Une bonne évaluation clinique et des examens hématologiques bien conduits permettront une prise en charge adéquate compromettant l'évolution du patient réduisant ainsi la morbi-mortalité.
Les auteurs ne déclarent aucun conflits d'intéręt.
Lalaina Elianah Rasoamampianina , Toky Andriamahefa Rafanomezantsoa, Aurélia Rakotondrainibe ont effectué le dépouillement des dossiers, rédactions et statistiques; Olivat Rakoto Alson et Nasolotsiry Enintsoa Raveloson ont participé ŕ la relecture et corrections. Tous les auteurs ont contribué ŕ la conduite de ce travail. Tous les auteurs déclarent également avoir lu et approuvé la version finale du manuscrit.
Figure 1: répartition
des patients en fonction des anomalies biologiques
Figure 2: relation entre la survenue des troubles de l’hémostase et l’âge des patients
- Paterson TA, Stein DM. Hemorrhage and coagulopathy in the critically ill. Emerg Med Clin North Am. Nov 2014;32(4):797-810. PubMed | Google Scholar
- Furie B, Furie BC. Molecular and cellular biology of blood coagulation. N Engl J Med. 1992;326(12):800-6. PubMed | Google Scholar
- Rihani. Troubles de l'hémostase en réanimation, Faculté de Médecine et de Pharmacie, Casablanca. Doctorat en Médecine. 2006. Google Scholar
- Franco Radaellia. Management of warfarin-associated coagulopathy in patients with acute gastrointestinal bleeding: a cross-sectional physician survey of current practice. Digestive and Liver Disease. 2011; 43: 444-447. PubMed | Google Scholar
- Banwari Agarwal et al. Evaluation of coagulation abnormalities in acute liver failure. J Hepatol. 2012 Oct;57(4):780-6. PubMed | Google Scholar
- Vanderschueren S, De Weerdt A, Malbrain M, Vankersschaever D, Frans E, Wilmer A, Bobbaers H. Thrombocytopenia and prognosis in intensive care. Crit Care Med. 2000 Jun;28(6):1871-6. PubMed | Google Scholar
- Akca S, Haji-Michael P, de Mendonca A, Suter P, Levi M, Vincent JL. Time course of platelet counts in critically ill patients. Crit Care Med. 2002 Apr;30(4):753-6. PubMed | Google Scholar
- Marret E, Samama M. Thrombopénies en réanimation, Département d'anesthésie-réanimation, groupe hospitalier Pitié-Salpétričre, 75651 Paris cedex 13. Conférences d'actualisation. 1998; p511-522. Google Scholar
- Strauss R et al. Thrombocytopenia inpatients in the medical intensive care unit: bleeding prevalence, transfusion requirements, and outcome. Crit Care Med. 2002 Aug;30(8):1765-71. PubMed | Google Scholar
- Crowther MA et al. Thrombocytopenia in medical-surgical critically ill patients: prevalence, incidence, and risk factors. J Crit Care. 2005 Dec;20(4):348-53. PubMed | Google Scholar
- Pabinger I, Brenner B, Kalina U et al. Prothrombin complex concentrate (Beriplex P/N) for emergency anticoagulation reversal: a prospective multinational clinical trial. J Thromb Haemost. 2008; 6(4):622-31. PubMed | Google Scholar
- Ansell J, Hirsh J, Hylek E et al. Pharmacology and management of the vitamin K antagonists: American College of chest physicians evidence-based clinical practice guidelines (8th edition). Chest. 2008 Jun;133(6 Suppl):160S-198S. PubMed | Google Scholar
- Dentali F, Ageno W, Crowther M. Treatment of coumarin-associated coagulopathy: a systematic re-view and proposed treatment algorithms. J Thromb Haemost. 2006;4(9):1853-63. PubMed | Google Scholar
- Stephan F, Hollande J, Richard O, Cheffi A, Maier-Redelsperger M, Flahault A. Thrombocytopenia in a surgical ICU. Chest. 1999 May;115(5):1363-70. PubMed | Google Scholar
- Koenig W. Fibrinogen in cardiovascular disease: an update. Thromb Haemost. 2003 Apr;89(4):601-9. PubMed | Google Scholar
- Godier A, Samama CM. Monitorage de l'hémostase. Congrčs national d'anesthésie et de réanimation 2008 Urgences vitales.2008;651-663. Google Scholar