Rupture post traumatique de la membrane de Bruch: ŕ propos d’un cas
Sanaa Ahbeddou, Jinane Ahmimeche, Nazih Tzili, Fadoua Alami, Ramzia Sebbah, Hamza Elorch, Amina Berraho
Corresponding author: Sanaa Ahbeddou, Hôpital des Spécialités, Rabat, Maroc 
Received: 14 May 2015 - Accepted: 21 May 2015 - Published: 28 Aug 2015
Domain: Clinical medicine
Keywords: Traumatismes oculaires, rupture de la Bruch, néovaisseaux,
©Sanaa Ahbeddou et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Sanaa Ahbeddou et al. Rupture post traumatique de la membrane de Bruch: ŕ propos d’un cas. Pan African Medical Journal. 2015;21:314. [doi: 10.11604/pamj.2015.21.314.7056]
Available online at: https://www.panafrican-med-journal.com//content/article/21/314/full
Rupture post traumatique de la membrane de Bruch: ŕ propos d’un cas
Sanaa Ahbeddou1,&, Jinane Ahmimeche1, Nazih Tzili1, Fadoua Alami1, Ramzia Sebbah1, Hamza Elorch1, Amina Berraho1
1Hôpital des Spécialités, Rabat, Maroc
&Auteur correspondant
Sanaa Ahbeddou, Hôpital des Spécialités, Rabat, Maroc
Une contusion du globe peut se compliquer de rupture de la membrane de Bruch ou de la choroďde. Cette complication est observée dans 5 ŕ 10% des cas avec une nette prédominance masculine. Nous rapportons l'observation clinique d'un patient de 26 ans, victime d'un traumatisme contusif sévčre de l'œil gauche chez qui l'examen retrouve une rupture de la membrane de bruch au fond d'œil ; l'evolution spontanné a été marquée par une amélioration visuelle sans complications néovasculaires. Au cours des ruptures post traumatiques de la membrane de bruch le pronostic est essentiellement lié d'une part ŕ sa localisation par rapport ŕ la macula; et d'autre part ŕ la survenue de complications néovasculaires (15 ŕ 30 % des cas).
Les traumatismes oculaires contusifs sont un fréquent motif de consultation aux urgences ophtalmologiques ; toutes les structures oculaires peuvent ętre touchées. Nous rapportons l'observation clinique d'un jeune homme de 26 ans vu aux urgences ophtalmologiques du CHU Rabat, victime d'un traumatisme contusif sévčre de l'œil gauche, par une barre en métal.
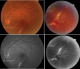
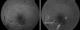
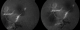
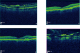
L'examen initiale trouve une acuité visuelle ŕ 5/10 non améliorable (+0.25sph -0.25cyl 21°) P2 sans métamorphopsies. L'examen ŕ la lampe ŕ fente de l'œil gauche retrouve une semi mydriase réflexique. Le segment antérieur est normal. Le fond d'œil trouve de multiples lignes blanc-jaunâtres, au pôle postérieur et irradiant ŕ partir de la papille; La papille et macula sans particularités (Figure 1). Le patient a bénéficié d'une angiographie rétinienne ŕ la fluorescéine montrant un aspect d'hyperfluorescence linéaires spontanée sous papillaire et inféro- maculaire (Figure 2) et des hémorragies prérétiniennes et sous rétinienne inféro-maculaire et temporale inférieure (Figure 3). La tomographie en cohérence optique de l'œil gauche montre de multiples ruptures de la membrane de Bruch sans atteinte de la dépression fovéolaire ni aspect de néovaisseaux (Figure 4). L'examen de l'œil droit est normal. Lors des différents contrôles ophtalmologiques du suivi, l'évolution spontanée est marquée par la résorption progressive des hémorragies rétiniennes sans extension des lignes de rupture de la membrane de Bruch sur l'OCT,et sans complication néovasculaire, ainsi que la récupération d'une acuité visuelle ŕ 8/10.
La rupture traumatique de l'épithélium pigmentaire de la rétine (EPR), de la membrane de Bruch, et de la choroďde survient dans 4 % ŕ 10 % des contusions oculaires [1,2]; avec une nette prédominance masculine sexe ratio 5/1 [3]. Le diagnostic est évoqué devant la nature du traumatisme (ŕ globe fermé), l'aspect clinique: La rupture apparaît sous la forme d'un croissant jaunâtre, bien délimité, de disposition radiaire au nerf optique [1]; les données angiographique et OCT. L'angiographie au vert d'indocyanine trouve son intéręt dans les formes aiguës masquée par du sang ou en cas d'hémorragies ou la rupture parait sous forme d'une stries hypo fluorescente.
Le retentissement fonctionnel dépend du sičge de la rupture; Prčs de la moitié des ruptures sont maculaires. Des ruptures multiples sont retrouvées dans 37 % des cas[1,4]. Il dépend également de la survenue d'une néovascularisation choroďdienne le plus souvent dans un délai de 1 ŕ 37 mois [5] d'oů l'intéręt d'une surveillance réguličre du fond d'œil. Une néovascularisation doit ętre évoquée devant une BAV différé ou l'apparition de métamorphopsies. Le risque néovasculaire est plus élevé dans les six premiers mois nécessitant un recours au traitement par la photothérapie dynamique (PDT) ou l'injection d'anti-VEGF hors AMM selon les cas [6].
Dans notre cas, les lignes de rupture de la MB sont limitées au pôle postérieur avec respect de la dépression fovéolaire et sans complications néovasculaires sur 3 mois, ce qui explique la récupération spontanée d'une acuité visuelle correcte.
La rupture de la membrane de Bruch est une complication fréquente des traumatismes oculaires post contusifs dont le risque est l'apparition des néovaisseaux choroďdiens. Une surveillance rigoureuse par angiographie ŕ la fluorescéine est recommandée durant la premičre année.
Les auteurs ne déclarent aucun conflit d'intéręt.
Tous les auteurs ont participé ŕ la réalisation de ce manuscrit et l'ont approuvé avant sa soumission. Tous les auteurs ont lu et approuvé la version finale de ce manuscrit.
Figure 1: photographie couleur et cliché anerythre montrant les lignes de rupture de la membrane de Bruch associée ŕ des hémorragies prérétinienne et sous rétinienne inféro-maculaire et temporale inférieure
Figure 2: hyperfluorescence linéaires spontanées sous papillaire et inféromaculaire, par effet fenetre sans diffusion au temps tardif fovéa épargnée ŕ l’angiographie ŕ la fuorésceine
Figure 3: hémorragies prérétinienne et sous rétinienne. Angiographie ŕ la florésceine
Figure 4: coupe OCT passant par le centre de la zone de rupture avec conservation de la dépression fovéolaire
- Saleh M. Contusions oculaires ŕ globe fermé. J fr ophthalmol. 2012; 35(6):445-453. PubMed | Google Scholar
- Eagling EM. Ocular damage after blunt trauma to the eye: its relation-ship to the nature of the injury. Br J Ophthalmol. 1974 Feb; 58(2):126-140. PubMed | Google Scholar
- Malvitte L, Creuzot-Garcher C, Bron A. Images en Ophtalmologie. Décembre 2007; Vol n 1. Google Scholar
- Secretan M, Sickenberg M, Zographos L, Piguet B. Morphometric characteristics of traumatic choroidal ruptures associated with neovascularization. Retina. 1998;18(1):62-6. PubMed | Google Scholar
- Wood CM, Richardson J. Chorioretinal neovascular membranes complicating contusional eye injuries with indirect choroidal ruptures. Br J Ophthalmol. 1990 Feb;74(2):93-6. PubMed | Google Scholar
- Sire N, Delyfer MN, Rougier MB, Korobelnik JF. A propos d'un cas de ruptures post-traumatiques de la membrane de Bruch chez une patiente atteinte du syndrome d'Ehlers-Danlos. SFO Congrčs 2009; 690. Google Scholar