Myotomie par voie transthoracique d’un cas de mégaśsophage géant ŕ l’hôpital du Mali
Seydou Togo, Ouattara Moussa Abdoulaye, Li Xing, Yena Sadio
Corresponding author: Seydou Togo, Service de Chirurgie Thoracique, Hôpital du Mali, Bamako, Mali 
Received: 03 Jul 2015 - Accepted: 20 Jul 2015 - Published: 04 Aug 2015
Domain: Clinical medicine
Keywords: Mégaoesophage hyper dilaté, milieu rurale, śsocardiomyotomie, voie transthoracique
©Seydou Togo et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Seydou Togo et al. Myotomie par voie transthoracique d’un cas de mégaśsophage géant ŕ l’hôpital du Mali. Pan African Medical Journal. 2015;21:239. [doi: 10.11604/pamj.2015.21.239.7410]
Available online at: https://www.panafrican-med-journal.com//content/article/21/239/full
Original article 
Myotomie par voie transthoracique d’un cas de mégaśsophage géant ŕ l’hôpital du Mali
Myotomie par voie transthoracique d’un cas de mégaœsophage géant ŕ l’hôpital du Mali
Seydou Togo1,&, Ouattara Moussa Abdoulaye1, Li Xing2, Yena Sadio1
1Service de Chirurgie Thoracique, Hôpital du Mali, Bamako, Mali, 223čme Mission Médicale Chinoise au Mali, Mali
&Auteur correspondant
Seydou Togo, Service de Chirurgie Thoracique, Hôpital du Mali, Bamako, Mali
Le but de ce travail est de présenter un cas clinique de mégaœsophage « en chaussette » hyper-dilaté occupant presque l'hémithorax droit chez un patient vivant en milieu rurale qui a été pris en charge dans notre centre par une myotomie de Heller par voie transthoracique et décrire les aspects cliniques paracliniques et thérapeutiques. L'œsocardiomyotomie de Heller par voie transthoracique associé ŕ une réduction de la taille de l'œsophage a été réalisé avec la mise en place d'un systčme anti retour par le biais d'un lambeau diaphragmatique. Le transit œsogastroduodénale, l'endoscopie et le scanner gardent une place importante dans la recherche diagnostique et le choix du traitement.
La forme anatomoclinique du mégaœsophage « en chaussette » peut évoluer vers une dilatation massive en l'absence d'une prise en charge précoce [1,2]. Malgré les progrčs réalisés dans le domaine du diagnostic, le MOI reste un véritable challenge dans les pays sous développés du fait du retard diagnostique et de l'inaccessibilité aux moyens diagnostiques souvent trop couteux. L'œsocardiomyotomie par voie transthoracique associé ŕ la réduction de la taille de l'œsophage est une expérience nouvelle dans notre centre que nous avons réalisée avec un bon résultat. Le but de ce travail est de présenter un cas de mégaœsophage « en chaussette » hyper-dilaté occupant presque l'hémithorax droit chez un patient vivant en milieu rurale qui a été pris en charge dans notre centre par une myotomie de Heller par voie transthoracique et décrire les aspects cliniques paracliniques et thérapeutiques.
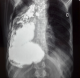
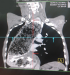
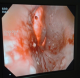
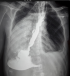
Nous rapportons un cas malien de mégaœsophage « en chaussette », trčs volumineux avec une dilatation massive occupant presque l'hémithorax droit chez un patient âgé de 39 ans, ouvrier résidant en milieu rurale et suivi depuis 19 ans dans un hôpital rurale de la place chez qui les investigations sur la base d'un cliché radiologique réalisé ont permis de conclure ŕ une bronchopneumopathie chronique ŕ germes banals associé ŕ une œsophagite. Le patient présentait une symptomatologie qui remonterai ŕ environ 20 ans marqué par l'apparition de toux productive chronique avec expectoration blanchâtre accentuée surtout aprčs les repas, de douleur thoracique ŕ type de crampe déclenchée par les repas et calmées par les vomissements alimentaires. Une apparition de dysphagie élective aux solides d'installation progressive d'évolution intermittente accompagnée de régurgitation, de dyspnée modérée associée ŕ l'amaigrissement, l'anorexie, et l'asthénie. Plusieurs traitements non spécifiques ont été effectués sans succčs. Il est évacué ŕ l'hôpital du Mali avec un état général altéré avec des plis de déshydratation et de dénutrition. L'indice de performance OMS quotté ŕ 2, les murmures vésiculaires étaient diminués au niveau de la base de l'hémithorax droit avec la présence de râles dans les deux champs pulmonaires. L'IMC était ŕ 15,94. A son admission un (transit œso-gastro-duodenal) TOGD réalisé retrouve l'œsophage distendu, hypotonique, dévié ŕ droite avec stase alimentaire et un aspect arrondi du cardia sans opacification gastro duodénale (Figure 1). La Fibroscopie (FOGD) retrouve une achalasie du cardia associé ŕ une gastrite congestive. Il existait une atrophie de l'estomac. La TDM thoracique a permis de visualiser un œsophage distendu, volumineux qui occupait presque l'hémithorax droit avec une stase alimentaire importante (Figure 2). Le diagnostique de mégaœsophage idiopathique « en chaussette » fut retenu. Il existait un situs inversus de l'estomac chez le patient. Le bilan préopératoire retrouve une anémie normocytaire normochrome avec un taux d'hémoglobine ŕ 9,6 g/dl qui fut corrigé avant l'intervention. Nous procédons ŕ une thoracotomie antéro-latérale droit passant par le 6čme espace intercostal, l'œsophage est disséqué, isolé et mis sur laque. Une œso-cardiomyotomie selon Heller est réalisée sur environ 10 cm sur la partie inferieur de l'œsophage thoracique et aussi sur environ 2cm sur le cardia. Le muscle œsophagien était hyper vascularisé. Cette néovascularisation a rendu trčs difficile la myotomie parce qu'il existait un saignement souvent difficile ŕ contrôler. En raison de la dilatation massive œsophagienne, nous avons été assisté par une endoscopie digestive per-opératoire qui nous a permis d'aspirer les débris alimentaires intra-œsophagiens et de contrôler l'intégrité de la muqueuse afin d'assurer l'efficacité de la myotomie (Figure 3). Une dissection de la muqueuse est réalisée sur les 2/3 en circonférentiel et cela sur toute la longueur de la myotomie. Une plicature de la muqueuse est réalisée sur toute la longueur de la myotomie intrathoracique afin de réduire la taille de l'œsophage. Un lambeau diaphragmatique est prélevé puis suturé en points séparés sur la partie inferieure de la myotomie permettant de constituer une valve anti-retour et d'augmenter la motricité œsophagienne post opératoire. La thoracotomie est fermée sur un drain basi-thoracique mis en siphonage. La reprise alimentaire est autorisée ŕ J.1 post opératoire. Les aliments liquides et semi liquides sont autorisés les premiers jours puis solides de façon progressive. Le patient était sans plainte 1 semaine aprčs l'intervention. Un regain pondéral de 3.5 kgs est obtenu 1 mois aprčs l'intervention. La manométrie œsophagienne n'étant pas disponible, Un TOGD a été réalisé 3 mois en postopératoire et retrouve une bonne opacification gastroduodénale avec une nette diminution du calibre de l'œsophage (Figure 4).
Le taux de succčs de la chirurgie du MOI est de 93 ŕ 95%. La chirurgie est le meilleur moyen pour soulager efficacement et durablement les symptômes du MOI tel que le démontrent plusieurs auteurs [3,4]. C'est l'important retard au diagnostic qui explique les révélations tardives de dilatation massives. L'œsocardiomyotomie transthoracique associé ŕ la réduction de la taille de l'œsophage par plicature de la muqueuse œsophagienne réalisé dans notre cas a permis d'une part de relaxer le sphincter inferieur de l'œsophage et d'autre part de lever l'effet de compression intra thoracique des organes de voisinage. Ceci a permis d'obtenir une amélioration de la fonction cardio- respiratoire et au malade de s'alimenter dans un bref délai. Ce succčs thérapeutique est la conséquence d'une approche nouvelle de réduction du volume de l'œsophage, de la réduction de la pression du SIO et le renforcement de la motricité 'sophagienne aprčs myotomie. L'identification précise de la sous-muqueuse est faite par certaines équipes sous contrôle endoscopique ou en utilisant un ballonnet [5]. Nous avons réalisé dans notre cas la myotomie sous contrôle endoscopique d'autant plus que la paroi de l'œsophage était trčs dilaté et néovascularisée. Avec l'atrophie gastrique, l'œsophage hyperdilaté et néovascularisée jouait en partie le rôle de l'estomac. Il participait ŕ l'absorption d'éléments nutritifs indispensables ŕ la nutrition du patient. L'adjonction d'un systčme anti-reflux (SAR) ŕ la myotomie pour prévenir le RGO est soutenue par plusieurs auteurs [1,6,7]. Nous avons dans notre cas réalisé un systčme anti reflux par la mise en place d'un lambeau diaphragmatique pour pouvoir diminuer la tension interne. La contraction de ce lambeau lors des mouvements diaphragmatique améliore la tonicité et la motricité au niveau du bas œsophage permettant de chasser le contenu vers l'estomac. Ceci a permis a notre avis d'éviter le reflux gastro-œsophagien post opératoire d'une part et d'autre part de remédier ŕ l'atonie œsophagienne post opératoire améliorant ainsi la qualité de vie du patient.
Le retard diagnostique du mégaœsophage idiopathique rencontré surtout en milieu rurale peut souvent conduire ŕ une dilatation monstrueuse de la paroi œsophagienne. Les moyens diagnostiques tels que le TOGD, la fibroscopie et la TDM garde une place trčs importante dans la recherche diagnostique et la prise en charge chirurgicale. L'œsocardiomyotomie de Heller par voie transthoracique associé ŕ la chirurgie de réduction du volume de l'œsophage est mieux indiquée dans un tel cas. En zone rurale au Mali, la promotion de la télémédecine peut ętre un outil crédible d'appui ŕ la recherche diagnostique et réduire le délai de prise en charge chirurgicale.
Les auteurs ne déclarent aucun conflit d'intéręt.
Tous les auteurs ont contribué ŕ la conduite de ce travail. Tous les auteurs déclarent également avoir lu et approuvé la version finale du manuscrit.
Figure 1: TOGD; megaœsophage «en chaussette» avec une absence d’opacification gastroduodenale
Figure 2: TDM thoracique avec un mégaœsophage trčs dilaté contenant des débris alimentaires
Figure 3: myotomie sous contrôle endoscopique
Figure 4: TOGD post opératoire avec réduction du calibre de l’śsophage et opacification gastro-duodénale
- Yamamura MS, Gilster JC, Myers BS, Deveney CW, Sheppard BC. Laparoscopic Heller myotomy and anterior fundoplication for achalasia results in a high degree of patient satisfaction. Arch Surg. 2000 Aug;135(8):902-6. PubMed | Google Scholar
- Heniford BT, Matthews BD, Kercher KW et al. Laproscopic anterior esophageal myotomy and toupet fundoplication for achalasia. Am Surg. 2001 nov; 67(11):1059-67. PubMed | Google Scholar
- Csendes A, Braghetto I, Henriguez A, Cortes C. Late results of a prospective randomized study comparing forceful dilatation and esophagomyotomy in patients with achalasia. Gut. 1989 Mar;30(3):299-304. PubMed | Google Scholar
- Anselmino M, Perdikls G, Hines RA et al. Heller myotomy is superior to dilatation for treatment of early achalasia. Arch Surg. 1997 Mar;132(3):233-40. PubMed | Google Scholar
- Rosati R, Fumagalli U, Bona S, Bonavina L, Pagani M. Evaluating results of laparoscopic surgery for esophageal achalasia. Surg Endosc. 1998;12:270-3. PubMed | Google Scholar
- Patti MG, Molena D, Fisichella PM et al. Laparoscopic Heller myotomy and Dor fundoplication for achalasia: analysis of successes and failures. Arch Surg. 2001 Aug;136(8):870-7. PubMed | Google Scholar
- Tamura Y, Funaki Y, Adachi K et al. A patient with Vigorous Achalasia and Rapid Enlargement of an Epiphrenic EsophagealDiverticulum. Intern Med. 2015;54(13):1609-1612. PubMed | Google Scholar