Lymphśdčme unilatéral du membre supérieur au cours d’une polyarthrite rhumatoďde
Salem Bouomrani, Hančne Nouma, Alaeddine Slama, Safouane Chebbi, Marwa Neffoussi, Afef Fara, Maher Beji
Corresponding author: Salem Bouomrani, Service de Médecine Interne, Hôpital Militaire de Gabčs, 6000 Gabčs,Tunisie 
Received: 09 Apr 2013 - Accepted: 28 Apr 2014 - Published: 24 Jul 2015
Domain: Clinical medicine
Keywords: Polyarthrite rhumatoïde, lymphśdème chronique, lymphographie, lympho-scintigraphie
©Salem Bouomrani et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Salem Bouomrani et al. Lymphśdčme unilatéral du membre supérieur au cours d’une polyarthrite rhumatoďde. Pan African Medical Journal. 2015;21:214. [doi: 10.11604/pamj.2015.21.214.2708]
Available online at: https://www.panafrican-med-journal.com//content/article/21/214/full
Lymphśdčme unilatéral du membre supérieur au cours d’une polyarthrite rhumatoďde
Salem Bouomrani1,&, Hančne Nouma1, Alaeddine Slama1, Safouane Chebbi1, Marwa Neffoussi1, Afef Fara1, Maher Beji1
1Service de Médecine Interne, Hôpital Militaire de Gabès, 6000 Gabès, Tunisie
&Auteur correspondant
Salem Bouomrani, Service de Médecine Interne, Hôpital Militaire de Gabès,
6000
Gabès,Tunisie
Les lymphśdčmes chroniques et localisés des membres ne sont qu’exceptionnellement signalés au cours de la polyarthrite rhumatoďde (PR). Nous rapportons l’observation d’une patiente âgée de 63 ans ayant une PR diagnostiquée depuis dix ans et traitée par hydroxychloroquine, prednisone et méthotrexate avec une bonne évolution fűt explorée pour une tuméfaction du membre supérieur gauche évoluant depuis deux ans. Ŕ l’examen clinique on notait un membre infiltré en totalité, indolore, élastique et recouvert d’une peau tendue, luisante mais d’aspect normal. Le reste de l’examen somatique était sans particularités. La biologie ne montrait pas d’anomalies. L’imagerie médicale (radiographies-X standards des os de l’avant bras et du thorax, scanner-X thoracique, échographie des parties molles et du creux axillaire, doppler artériel et veineux du membre atteint et écho-mammographie) se révélait normale. La lympho-scintigraphie concluait ŕ l’absence de visualisation du réseau lymphatique superficiel gauche. Le diagnostic de lymphśdčme secondaire associé ŕ la PR était retenu devant la négativité du bilan étiologique. Une kinésithérapie de drainage lymphatique fűt prescrite en association ŕ des assauts cortisoniques mais l’amélioration n’était que partielle. Parmi les manifestations extra articulaires de la PR, les lymphśdčmes chroniques localisés des membres restent inhabituels et souvent méconnus. Leurs mécanismes physiopathologiques sont mal élucidés et leur traitement ne fait pas encore l’unanimité. Ils gardent en revanche une implication pronostique fonctionnelle majeure.
Les lymphśdčmes chroniques secondaires des extrémités sont extręmement rares au cours de la PR [1-3] et sont d’individualisation relativement récente : la premičre observation de lymphśdčme au cours de la PR fűt rapportée par Kalliomaki et Vastamaki en 1968 [4]. Depuis seulement quelques cas isolés sont rapportés et la PR est actuellement reconnu parmi les étiologies rares des lymphśdčmes secondaires localisés [5]. Ces lymphśdčmes sont par ailleurs signalés dans d’autres rhumatismes inflammatoires chroniques voisins de la PR ; en particulier le rhumatisme psoriasique [6-8] et l’arthrite chronique juvénile [9,10]. Une observation originale de lymphśdčme localisé de membre fűt rapportée chez une patiente ayant une PR associée ŕ un rhumatisme psoriasique [8] renforçant une fois de plus le rôle présumé de ces rhumatismes inflammatoires chroniques dans la genčse d’un tel désordre. A travers notre observation nous discutons les différents aspects pathogéniques, cliniques et thérapeutiques de cette association inhabituelle.
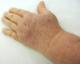
Patiente S.F. âgée de 63 ans ayant une PR diagnostiquée depuis dix ans devant une polyarthrite inflammatoire des grosses et petites articulations, une carpite fusionnante bilatérale radiologique et un facteur rhumatoďde fortement positif, et traitée par hydroxychloroquine 200 mg/j, prednisone 10 mg/j et méthotrexate 10 mg/semaine avec une bonne évolution clinique et biologique fűt explorée pour une tuméfaction du membre supérieur gauche (MSG) évoluant depuis deux ans. Ŕ l’examen clinique on notait un membre infiltré en totalité, indolore, élastique et recouvert d’une peau tendue, luisante mais d’aspect normal (Figure 1 et Figure 2). Le reste de l’examen somatique était sans anomalies, en particulier pas de syndrome tumoral, pas d’adénopathies axillaires ni de cordons veineux palpables. La biologie s’est révélée normale, en particulier pas de syndrome inflammatoire (vitesse de sédimentation, protéine C réactive et électrophorčse des protéines sériques), pas d’anomalies de la numération formule sanguine, enzymes musculaires ŕ des taux normaux et bilan immunologique négatif (anticorps anti nucléaires, complexes immun circulants, fractions C2, C3, C4, CH50 et C1-inhibitor du complément). Les marqueurs tumoraux étaient négatifs (CA125, CA15-3, ACE et aFP). Les radiographies standards des os de l’avant bras et du thorax étaient sans lésions. Le scanner X thoracique était normal ainsi que l’échographie des parties molles et du creux axillaire. Le doppler veineux du membre n’a pas montré de signes d’insuffisance veineuse ni de thrombose profonde ou superficielle concomitante. Le doppler artériel n’a pas montré non plus de signes d’artériopathie sous-jacente. L’écho-mammographie s’est révélé normale. La lympho-scintigraphie au nano-colloďde marqué concluait ŕ l’absence de visualisation du réseau lymphatique superficiel gauche. Le diagnostic de lymphśdčme localisé du MSG associé ŕ la PR était retenu devant la négativité du bilan étiologique. Une kinésithérapie de drainage lymphatique fűt prescrite puis un mini bolus de méthylprednisolone (500 mg/j pendant trois jours de suite) devant la non amélioration par la kinésithérapie. L’amélioration n’était que partielle avec persistance de l’śdčme et de la gčne fonctionnelle.
Les lymphśdčmes secondaires localisés et chroniques des membres sont actuellement considérés par certains auteurs comme une manifestation extra articulaire originale et inhabituelle de la PR [11,12]. Ils touchent aussi bien les membres inférieurs que supérieurs avec une nette prédominance pour ces derniers [2,12,13]; l’atteinte des jambes reste exceptionnelle [12,14,15] et les formes bilatérales sont possibles mais rares [2,12,16].
Ces lymphśdčmes surviennent classiquement au cours de l’évolution de la PR [12] mais des formes inaugurales de la maladie ont été rapportées [17].
Il n’a pas été observé de corrélations avec le taux du facteur rhumatoďde ni l’activité clinique de la maladie [1,12,18], ni sa durée d’évolutivité [18]. Parfois l’apparition de ces lymphśdčmes est concomitante aux poussées de la maladie rhumatismale [11]. La pathogénie de cette manifestation demeure obscure [2]. La théorie la plus évoquée est celle de l’obstruction des canaux lymphatiques causée par la fibrine et les produits de dégradation des autres facteurs physiologiques de la coagulation [1]. Cette hypothčse trouve ces bases dans la constatation, chez les rhumatoďdes ayant des lymphśdčmes, d’une élévation nette des concentrations plasmatiques des produits de dégradation du fibrinogčne (PDF) : 4/6 des patients de Minari C. et al. [1]. Par ailleurs d’autres mécanismes physiopathogéniques ont été évoqués : la destruction-obstruction des canaux lymphatiques par l’inflammation persistance via une lymphangite chronique [2,12]; l’augmentation de la perméabilité lymphatique locale [12] : cette hypothčse trouve ses fondements dans les anomalies de la perméabilité capillaire déjŕ prouvées au cours de la PR avec augmentation du coefficient de filtration capillaire [19]. De męme l’association ŕ d’autres pathologies et/ou conditions qui augmentent la perméabilité capillaire (diabčte et para protéine de type IgM) chez les rhumatoďdes présentant des lymphśdčmes secondaires chroniques renforce cette hypothčse [12]; l’implication directe de la synovite locale dans la genčse de ces lymphśdčmes a aussi été évoquée au cours des rhumatismes inflammatoires chroniques ; en occurrence le rhumatisme psoriasique [6]. Mais souvent le lymphśdčme est trčs étendu débordant largement l’aire de l’articulation sous jacente et rendant ainsi la synovite locale insuffisante ŕ elle seule pour expliquer son apparition [20] et laissant évoquer d’autres facteurs favorisants. Cette synovite agit via une lymphangite oblitérante qui entrave le drainage des lymphatiques synoviaux [21]; par ailleurs le caractčre localisé de ces lymphśdčmes permet de ne pas les rattacher ŕ certains facteurs généraux favorisant l’infiltration śdémateuse et qui sont souvent retrouvés au cours de la PR : hypoalbuminémie, anémie et rétention hydrosodée [20]; enfin un cas anecdotique de lymphśdčme survenant chez un patient présentant une polyarthrite inflammatoire active associée ŕ une hypoplasie lymphatique congénitale a été rapporté laissant penser ŕ un déterminisme héréditaire avec une éventuelle prédisposition génétique pour une telle association [22]?
Le diagnostic de ces lymphśdčmes est principalement clinique basé sur l’aspect infiltré, tuméfié, peu douloureux et tendu du membre atteint avec une lourdeur et une impotence fonctionnelle variable [2]. La confirmation sera faite par la biopsie de nśuds lymphatiques du territoire de drainage, la lymphographie ou la lympho-scintigraphie ; cette derničre reste la plus pratiquée et la plus rentable [2]. L’imagerie révčle classiquement une obstruction des canaux lymphatiques profonds [1,13,20] ; plus rarement des ectasies lymphatiques peuvent ętre notées [11]. La régression qu’elle soit spontanée ou sous traitement est rarement observée et la chronicité est souvent de rčgle [12]. Ces lymphśdčmes vont ainsi faire le lit ŕ plusieurs complications sévčres et parfois invalidantes ; en particulier les surinfections bactériennes, les limitations articulaires et principalement les ulcčres chroniques de peau [23,24]. En effet 11 patients sur 36 dans la série de Seitz CS et al. d’ulcčres chroniques de jambes au cours de la PR avaient un lymphśdčme chronique secondaire sous jacent [23].
La prise en charge thérapeutique de ces lymphśdčmes est trop controversée et est souvent décevante [2]. Il est connue par ailleurs que le traitement de la PR sous jacente ne les améliore pas [2]. Le traitement physique parait ętre le plus efficace [25] et l’efficacité du drainage lymphatique peut ętre amélioré par l’adjonction d’un diurétique [1]. Les injections locales de corticoďdes dans les articulations juxta lymphatiques ont été aussi essayées avec succčs permettant dans certains cas la résolution complčte de ces lymphśdčmes [8]. Ces résultats renforcent encore une fois l’hypothčse étiologique impliquant la synovite locale dans la genčse des lymphśdčmes au cours des rhumatismes inflammatoires chroniques [6]. La chirurgie fűt anciennement proposée comme moyen thérapeutique avec des résultats satisfaisants dans 50% des cas [14].
Actuellement la biothérapie; principalement les anti TNFa, occupent une place de choix dans le traitement de ces lymphśdčmes associés aux rhumatismes inflammatoires chroniques avec des résultats trčs satisfaisants [15,26-29]; surtout si résistance ŕ la corticothérapie systémique. Ceci dit il faut garder ŕ l’esprit la possibilité de voir induire des lymphśdčmes secondaires chez les patients rhumatoďdes traités par les anti TNFa ; c’est l’une des réactions dites « paradoxales » des anti TNF : jusqu’ŕ nos jours un seul cas de lymphśdčme induit par l’Etanercept® a été rapporté au cours de la PR [30].
Le lymphśdčme secondaire localisé et chronique de membres reste une manifestation extra articulaire exceptionnelle de la polyarthrite rhumatoďde. Souvent méconnu et négligé, il représente un facteur pronostique majeur, surtout fonctionnel et particuličrement dans les formes surinfectées ou compliquées d’ulcčres chroniques de jambes. La prise en charge est souvent lourde, prolongée et multidisciplinaire au sein de laquelle le drainage lymphatique, la corticothérapie et les anticorps monoclonaux occupent la place de choix.
Les auteurs ne déclarent aucuns conflits d'intéręts.
Dr Bouomrani Salem: rédaction du manuscrit. Tous les auteurs ont contribué a la prise en charge du patient (diagnostic clinique, explorations radiologiques et prise en charge thérapeutique)
Figure 1: lymphśdčme prenant la totalité de la main.
Figure 2: lymphśdčme de l’avant bras remontant jusqu’au mi bras gauche.
- Minari C, Cecconami L, Fioravanti A, Montemerani M, Scola C, Marcolongo R. Lymphoedema of the limbs in rheumatoid arthritis. Clin Rheumatol. 1994;13(3):464-9. PubMed | Google Scholar
- Joos E, Bourgeois P, Famaey JP. Lymphatic disorders in rheumatoid arthritis. Semin Arthritis Rheum. 1993;22(6):392-8. PubMed | Google Scholar
- Lannes F, Sailler L, Ollier S, Carreiro M, Arlet P. Lymphedema of the upper limb, a complication of rheumatoid polyarthritis. Presse Med. 2001;30(22):1105-6. PubMed | Google Scholar
- Kalliomäki JL, Vastamäki M. Chronic diffuse oedema of the rheumatoid hand: a sign of local lymphatic involvement. Ann Rheum Dis. 1968;27(2):167-9. PubMed | Google Scholar
- Vignes S. Secondary limb lymphedema. Presse Med. 2010;39(12):1287-91. PubMed | Google Scholar
- Mulherin DM, FitzGerald O, Bresnihan B. Lymphedema of the upper limb in patients with psoriatic arthritis. Semin Arthritis Rheum. 1993;22(5):350-6. PubMed | Google Scholar
- Böhm M, Riemann B, Luger TA, Bonsmann G. Bilateral upper limb lymphoedema associated with psoriatic arthritis: a case report and review of the literature. Br J Dermatol. 2000;143(6):1297-301. PubMed | Google Scholar
- Bamji A. Limb lymphoedema in rheumatoid arthritis. Ann Rheum Dis. 1991;50(6):407. PubMed | Google Scholar
- Ambrósio C, Abreu P, Alexandre M, Malcata A. Lymphoedema in systemic juvenile arthritis: a rare extraarticular feature. Acta Reumatol Port. 2008;33(4):457-9. PubMed | Google Scholar
- Schmit P, Prieur AM, Brunelle F. Juvenile rheumatoid arthritis and lymphoedema: lymphangiographic aspects. Pediatr Radiol. 1999;29(5):364-6. PubMed | Google Scholar
- Hidalgo Calleja C, Cuesta Andrés M, Llorente Melero MJ, Espinosa Castelló A, Balsa Criado A, Gijón Bańos J. Lymphoscintigraphic study in a case of rheumatoid arthritis-related lymphoedema. Clin Exp Rheumatol. 1993;11(4):421-3. PubMed | Google Scholar
- Dacre JE, Scott DL, Huskisson EC. Lymphoedema of the limbs as an extra-articular feature of rheumatoid arthritis. Ann Rheum Dis. 1990;49(9):722-4.. PubMed | Google Scholar
- Sant SM, Tormey VJ, Freyne P, Casey EB. Lymphatic obstruction in rheumatoid arthritis. Clin Rheumatol. 1995;14(4):445-50. PubMed | Google Scholar
- Ignjativic N, Cerovic S. Lymphedema of the leg associated with rheumatoid arthritis. Vojnosanit Pregl. 1999;56(3):331-4. PubMed | Google Scholar
- Eyigor S, Karapolat H, Kirazli Y. Efficacy of etanercept and complete decongestive physical therapy in bilateral lower-limb lymphoedema associated with rheumatoid arthritis: a case report. Adv Ther. 2008;25(1):23-8. PubMed | Google Scholar
- Kyle VM, De Silva M, Hurst G. Rheumatoid lymphoedema. Clin Rheumatol. 1982;1(2):126-7. PubMed | Google Scholar
- Nagai Y, Aoyama K, Endo Y, Ishikawa O. Lymphedema of the extremities developed as the initial manifestation of rheumatoid arthritis. Eur J Dermatol. 2007;17(2):175-6. PubMed | Google Scholar
- Kiely PD, Joseph AE, Mortimer PS, Bourke BE. Upper limb lymphedema associated with polyarthritis of rheumatoid type. J Rheumatol. 1994;21(6):1043-5. PubMed | Google Scholar
- Jayson MI, Barks JS. Oedema in rheumatoid arthritis: changes in the coefficient of capillary filtration. Br Med J. 1971;2(5761):555-7. PubMed | Google Scholar
- De Silva RT, Grennan DM, Palmer DG. Lymphatic obstruction in rheumatoid arthritis: a cause for upper limb oedema. Ann Rheum Dis. 1980;39(3):260-5. PubMed | Google Scholar
- Kuhns JG. Lymphatic drainage of joints. Arch Surg. 1933;27:345–91. PubMed | Google Scholar
- McRorie ER, Reid DM, Dunn NA, Nuki G. Lymphoedema associated with active inflammatory arthritis in a patient with congenital lymphatic hypoplasia. Br J Rheumatol. 1995;34(7):689-91. PubMed | Google Scholar
- Seitz CS, Berens N, Bröcker EB, Trautmann A. Leg ulceration in rheumatoid arthritis--an underreported multicausal complication with considerable morbidity: analysis of thirty-six patients and review of the literature. Dermatology. 2010;220(3):268-73. PubMed | Google Scholar
- Vaillant L, Müller C, Goussé P. Treatment of limbs lymphedema. Presse Med. 2010;39(12):1315-23. PubMed | Google Scholar
- Kogure T, Hoshino A, Ito K, Sato H, Tatsumi T, Ohyama Y, Kawata E, Fujita K, Tamura J. Beneficial effect of complementary alternative medicine on lymphedema with rheumatoid arthritis. Mod Rheumatol. 2005;15(6):445-9. PubMed | Google Scholar
- Tong D, Eather S, Manolios N. Psoriatic arthritis and chronic lymphoedema: treatment efficacy by adalimumab. Clin Rheumatol. 2009;28(11):1349-50. PubMed | Google Scholar
- Lekpa FK, Economu-Dubosc A, Fevre C, Claudepierre P, Chevalier X. Efficacy of etanercept in lymphedema associated with psoriatic arthritis. J Rheumatol. 2009;36(1):207-8. PubMed | Google Scholar
- Ostrov BE. Beneficial effect of etanercept on rheumatoid lymphedema. Arthritis Rheum. 2001;44(1):240-1. PubMed | Google Scholar
- Doffoël-Hantz V, Sparsa A, Verbeke S, Tricard MJ, Bonnetblanc JM, Bédane C. Lymphoedema: a rare complication of inflammatory rheumatism. Successful treatment with etanercept. Eur J Dermatol. 2007;17(4):337-8. PubMed | Google Scholar
- Tily HI, Perl A. Lymphoedema: a paradoxical effect of tumour necrosis factor inhibitors - case report and review of literature. BMJ Case Rep. 2009;2009. PubMed | Google Scholar