Néphrocalcinose compliquant une miliaire tuberculeuse chez un nourrisson
Jaouad El Maghraoui, Fatima Zahrae Souilmi, Mohamed Hbibi, Tarik Sqalli Houssaini, Mustapha Hida
Corresponding author: Jaouad El Maghraoui, Faculté de Médecine et de Pharmacie de Fčs, Université Sidi Mohamed Ben Abdallah, Service de Néphrologie, CHU Hassan II, Fčs, Maroc 
Received: 12 Mar 2015 - Accepted: 18 Apr 2015 - Published: 29 Apr 2015
Domain: Maternal and child health
Keywords: Hypercalcémie, intoxication à la vitamine D, néphrocalcinose, tuberculose
©Jaouad El Maghraoui et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Jaouad El Maghraoui et al. Néphrocalcinose compliquant une miliaire tuberculeuse chez un nourrisson. Pan African Medical Journal. 2015;20:425. [doi: 10.11604/pamj.2015.20.425.6542]
Available online at: https://www.panafrican-med-journal.com//content/article/20/425/full
Néphrocalcinose compliquant une miliaire tuberculeuse chez un nourrisson
Jaouad El Maghraoui1,&, Fatima Zahrae Souilmi2, Mohamed Hbibi2, Tarik Sqalli Houssaini1, Mustapha Hida2
1Service de Néphrologie, CHU Hassan II, Fčs, Maroc, 2Service de Pédiatrie, CHU Hassan II, Fčs, Maroc
&Auteur correspondant
Jaouad El Maghraoui, Faculté de Médecine et de Pharmacie de Fčs, Université Sidi Mohamed Ben Abdallah, Service de Néphrologie, CHU Hassan II, Fčs, Maroc
La néphrocalcinose se définit par la présence anormale dans le parenchyme rénal de dépôts calciques pouvant résulter de différentes affections. Nous rapportons le cas d'un nourrisson de 7 mois chez qui nous avons diagnostiqué une hypercalcémie compliquée par une néphrocalcinose secondaire ŕ une tuberculose miliaire aggravée par l'intoxication ŕ la vitamine D améliorée sous hyperhydratation, furosémide et glucocorticoďdes. A travers ce travail, nous insistons sur l'intéręt de la recherche d'une hypercalcémie devant toute infection tuberculeuse, de la prise en charge rapide et adaptée sans oublié d'interrompre la supplémentation en vitamine D.
La néphrocalcinose se définit par la présence anormale dans le parenchyme rénal de dépôts calciques pouvant résulter de différentes affections. Les étiologies classiques de l'hypercalcémie chez l'enfant sont l'hyperparathyroďdie, l'hypercalcémie hypocalciurique familiale, l'intoxication ŕ la vitamine D, l'insuffisance surrénalienne et le syndrome de Williams et Beuren [1-3]. L'hypercalcémie peut ętre associée ŕ des granulomatoses comme la sarcoďdose [4] et la tuberculose [5-7], mais reste rare. Le mécanisme est une production inappropriée de la vitamine D3 par les monocytes activés [8]. L'incidence exacte de l'hypercalcémie en cas de tuberculose est inconnue. Nous rapportons le cas d'un nourrisson de 7 mois qui présente une miliaire tuberculeuse avec une hypercalcémie sévčre compliquée d'une néphrocalcinose.
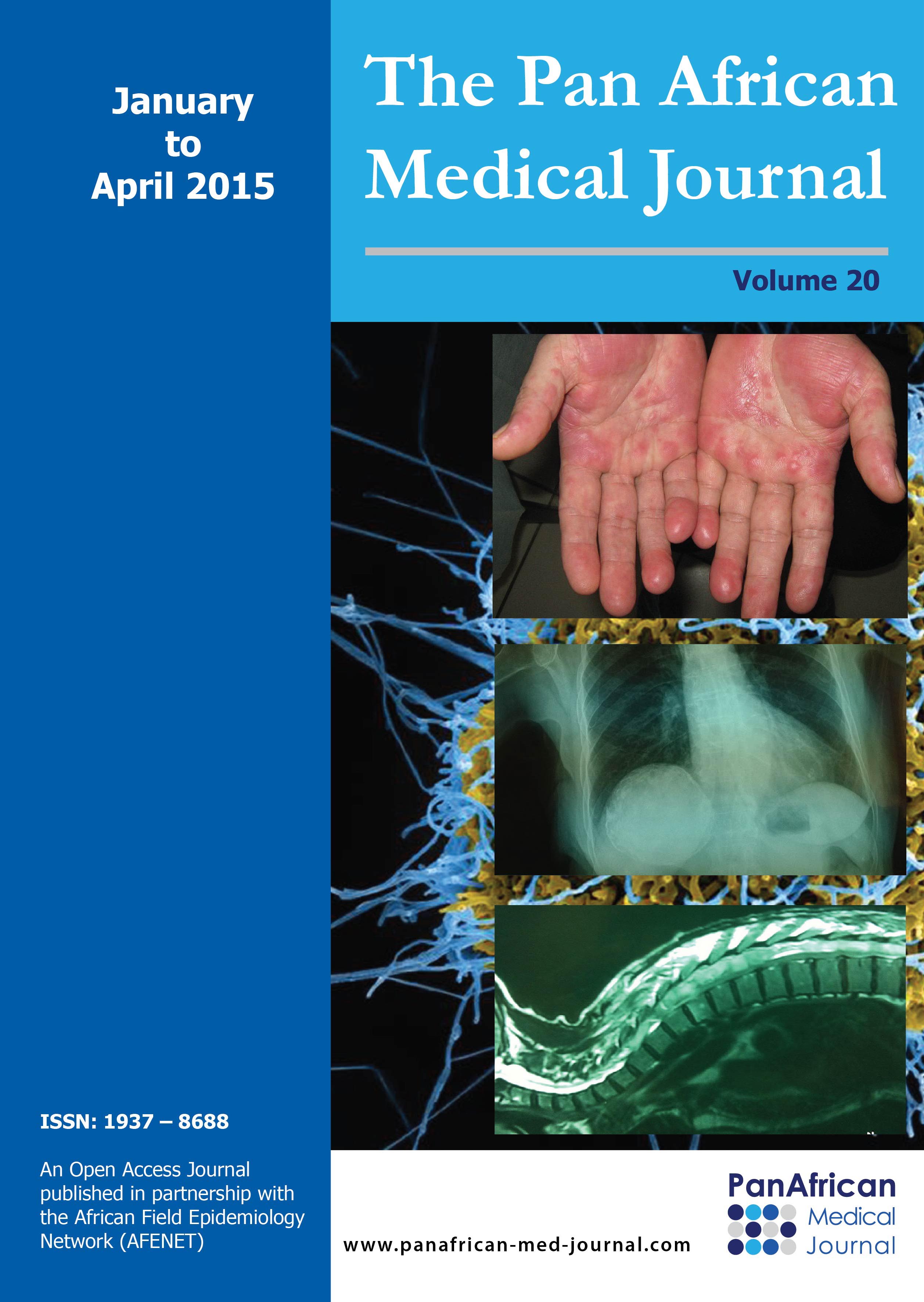
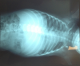
Il s'agit d'un nourrisson de 7 mois, ayant une notion de contage tuberculeux (la maman et la grand-mčre) et chez qui nous avons diagnostiqué une miliaire tuberculeuse avec localisation neuroméningée. Suite ŕ une symptomatologie faite de fičvre prolongée, le nourrisson a été hospitalisé le 25/07/2014 (premičre hospitalisation) au service de pédiatrie, l'interrogatoire a objectivé une notion de somnolence, fixité de regard sueurs et refus de téter. L'examen clinique du nourrisson a objectivé une fičvre ŕ 40°C, hypotonie, hémiparésie gauche avec absence de poursuite oculaire, une hépatomégalie (flčche hépatique = 7 cm), et une splénomégalie. Le tout évoluant dans un contexte d'altération de l'état général. Une ponction lombaire réalisée a objectivé (glucorachie: 0,54g/l, protéinorachie: 0,43g/l, culture: bacilles de Koch). Une radiographie thoracique réalisée a objectivé des micronodules diffus sur les deux champs pulmonaires évocateurs d'une miliaire tuberculeuse (Figure 1). La tomodensitométrie (TDM) cérébrale a objectivé une localisation neuroméningée de la tuberculose (Figure 2). L'échographie rénale au cours de cette hospitalisation n'a pas objectivé une néphrocalcinose (Figure 3 et Figure 4). Le nourrisson était traité par le protocole RHZE pendant deux mois, et RH seul durant sept mois: Rifampicine 150mg (1/2cp par jour), Isoniazide 50mg (3/4cp par jour), Pyrazinamide 400mg (1/2cp par jour), Ethambutol 400mg (1/4cp par jour). L'évolution clinique a été bonne: nourrisson conscient, hypotonique, réactif, fontanelle antérieure normo tendue, tčte bien, mais avec une persistance de l'hémiparésie gauche et stable sur le plan hémodynamique et respiratoire.
Au cours de cette hospitalisation le patient avait une calcémie limite supérieure ŕ 105 mg/l, 25-OH-vitamine D3 ŕ 26,5 ng/l, protéine C réactif ŕ 198mg/l, globules blanc ŕ 15800/mm3, polynucléaires neutrophiles ŕ 11408/mm3, lymphocytes ŕ 3176/mm3, plaquettes ŕ 474000/mm3. Quiz jours aprčs sa sortie, le nourrisson a reçu au centre de santé une supplémentation par la vitamine D (une ampoule de stérogyl 600000UI) ce qui a aggravé son hypercalcémie ŕ 183 mg/l. Le patient a présenté une déshydratation avec hypotonie et des vomissements, indiquant son hospitalisation le 23/09/2014. A l'admission le bilan biologique était: l'hémoglobine ŕ 9,6g/dl, plaquettes ŕ 382000/mm3, globules blancs ŕ 11540/ mm3, hématocrite ŕ 26,9%, la protéine C réactive ŕ 4 mg / dl, l'urée sanguine 0,29 mg / l, la créatinine sérique 5 mg/ l, calcium total ŕ 183 mg/l, phosphore ŕ 45 mg/l, 25-OH-vitamine D3 ŕ 160 ng/l, parathyroďde hormone (PTH) ŕ 4.6 pg/ml. L'analyse des urines a montré une hyper calciurie des 24h ŕ 70mg/kg/24h, une protéinurie des 24h ŕ 10mg/kg/24h. L'examen d'échocardiogramme était réalisé ŕ la recherche des signes électriques d'hypercalcémie, ainsi que dans le cadre du bilan étiologique du syndrome de Williams a revenu normal. Une échographie rénale réalisée a objectivé une néphrocalcinose bilatérale (Figure 5 et Figure 6) qui n'était pas présente dans la premičre hospitalisation. Notre patient a été mis sous hyperhydratation intraveineuse, furosémide et glucocorticoďdes. L'évolution était favorable sur le plan clinique et biologique. A sa sortie: le calcium total ŕ 90 mg/l, le 25-OH-vitamine D3 ŕ 28 ng/l, PTH ŕ 20 pg/ml.
L'Organisation mondiale de la Santé (OMS) a signalé que 8 millions de personnes développent la tuberculose chaque année et prčs de 2 millions de personnes meurent ŕ cause de cette maladie contagieuse [9]. La négligence et l'ignorance générale de la tuberculose depuis deux décennies a conduit ŕ une augmentation de son incidence aprčs une baisse réguličre au cours du sičcle dernier. Face ŕ cette situation, l'OMS a reconnu la tuberculose comme un problčme majeur de santé publique et revigoré un challenge particuličrement autour de la prévention, le diagnostic et le traitement de la tuberculose [10]. L'hypercalcémie chez l'enfant se présente par des signes neurologiques, gastro-intestinaux et rénaux tels que les vomissements, la constipation, la polyurie et la polydipsie [1]. Si cette hypercalcémie n'est pas traitée correctement des calcifications au niveau des tissus mous peuvent apparaitre dans n'importe quelle partie du corps tels que la néphrocalcinose, les calcifications ganglionnaire et les kératopathies. Dans notre cas le nourrisson a été admis pour une fičvre prolongée, sueurs et altération de l'état général avec une calcémie ŕ limite supérieure. Hyperparathyroďdie est l'une des causes les plus fréquentes de l'hypercalcémie chez les adultes, mais il est rare chez les nouveau-nés et les enfants. L'hyperparathyroďdie est diagnostiquée lorsque l'hypercalcémie est accompagnée par des niveaux élevés de PTH [1]. Dans notre cas, le taux de PTH est normal donc l'hyperparathyroďdie était exclu. L'acidose tubulaire rénale a été exclue vu que l'analyse des gaz du sang a revenu normale dans notre cas [7].
L'hypercalcémie sévčre est vue dans le syndrome de Williams. Ce syndrome est caractérisé par le visage d'elfe, un retard mental et sténose aortique supra valvulaire. Autres manifestations cliniques incluent des anomalies des dents, faible poids de naissance, petite taille et microcéphalie [3]. Dans notre cas, il n'y a pas de dysmorphies de syndrome de Williams et l'examen d'échocardiogramme était normal. L'intoxication ŕ la vitamine D est évoqué en cas d'hypercalcémie associée ŕ une dose élevée de 25 -OH- vitamine D3 et un taux de PTH normal [2]. Notre patient avait un taux de vitamine D normal ŕ l'admission mais il a reçu ŕ sa sortie de l'hôpital au centre de santé une supplémentation en vitamine D (une ampoule de stérogyl 600000 UI). Les pathologies granulomatoses telles que la tuberculose, la sarcoďdose [4] et la lčpre peuvent provoquer une hypercalcémie. Quelques études ont objectivé l'association de l'hypercalcémie et la tuberculose dans l'enfance [5-7]. Le mécanisme est une production inappropriée de la vitamine D3 par les monocytes activé qui est responsable de l'hypercalcémie [8]. Un diagnostic précoce est trčs important dans la tuberculose pour prévenir la propagation de l'organisme et la diffusion de la maladie [11, 12]. Dans notre cas l'hypercalcémie était due d'abord ŕ la miliaire tuberculeuse [5, 7, 11] et aggravée par la prise de la vitamine D qui n'était pas recommandée dans ce cas. Le traitement fait appel ŕ une hyperhydratation qui augmente l'excrétion du calcium avec les diurétiques de l'anse. En cas de persistance de l'hypercalcémie les glucocorticoďdes, la calcitonine ou les biphosphanates peuvent ętre nécessaires ainsi que la dialyse dans les formes sévčres [1, 2, 12]. Notre patient a été amélioré sous hyperhydratation intraveineuse, furosémide et glucocorticoďdes.
A travers ce travail, nous insistons sur l'intéręt de la recherche d'une hypercalcémie devant toute infection tuberculeuse surtout sévčre chez le nourrisson, de la prise en charge rapide et adaptée sans oublié d'interrompre la supplémentation en vitamine D.
Les auteurs ne déclarent aucun conflit d'intéręt.
Tous les auteurs ont contribué ŕ la conduite de ce travail. Tous les auteurs déclarent également avoir lu et approuvé la version finale du manuscrit.
Figure 1: radiographie
thoracique objectivant des micronodules diffuse sur les deux
champs pulmonaires évocateurs
d’une miliaire tuberculeuse au cours de la premičre hospitalisation
Figure 2: TDM cérébrale
objectivant une prise de contraste nodulaire diffuse sus et sous tentorielle
millimétriques (4 mm) sans effet de masse sur les structures avoisinantes, en
rapport avec une origine tuberculeuse
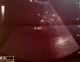
Figure 3: échographie du rein gauche du nourrisson normale au cours de la premičre hospitalisation (27/08/2014)
Figure 4: échographie du rein droit du nourrisson normale au cours de la premičre hospitalisation (27/08/2014)
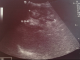
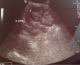
Figure 5: échographie du rein gauche du nourrisson objectivant une néphrocalcinose au cours de la deuxičme hospitalisation (23/09/2014)
Figure 6: échographie du rein droit du nourrisson objectivant une néphrocalcinose bilatérale au cours de la deuxičme hospitalisation (23/09/2014)
- Quesada Gómez JM. Diagnostic evaluation and differential diagnosis of primary hyperparathyroidism. Endocrinol Nutr. 2009 Apr;56 Suppl 1:14-9. PubMed | Google Scholar
- Sakallioglu O, Hacihamdioglu B, Balamtekin N, Kalman S, Gök F. Idiopathic infantile hypercalcemia and renal involvement. Int Urol Nephrol. 2008; 40(2): 535-7. PubMed | Google Scholar
- Elhara H. Williams syndrome (Williams-Beuren Syndrome), elfin face syndrome. Ryoikibetsu Shokogun Shirizu. 2000; (30 Pt 5):263-5. PubMed | Google Scholar
- Falk S, Kratzsch J, Paschke R, Koch CA. Hypercalcemia as a result of sarcoidosis with normal serum concentrations of vitamin D. Med Sci Monit. 2007; 13(11):CS133-136. PubMed | Google Scholar
- So El, Bolger DT Jr. Hypercalcemia: atypical presentation of miliary tuberculosis. BMJ Case rep. 2014 Feb 25; 2014. pii: ber2013202591. doi: 10.1136 / bcr-2013-202591. PubMed | Google Scholar
- Okascharoen C, Nuntnarumit P, Sirinavin S. Neonatal tuberculosis associated with shock, disseminated intravascular coagulation, hemophagocytic syndrome, and hypercalcemia: a case report. J Perinatol. 2003; 23(1):79-81. PubMed | Google Scholar
- Yilmaz Rl, Kundak AA, Sezer T, Ozer S, Esmeray H, Kazanci NO. Idiopathic infantile hypercalcemia or an extrapulmonary complication of tuberculosis? Tuberk Toraks. 2013; 61(1):43-6. PubMed | Google Scholar
- Sharma OP. Hypercalcemia in granulomatous disorders: a clinical review. Curr Opin Pulm Med. 2000; 6(5):442-7. PubMed | Google Scholar
- Floyd K, Pantoja A. Financial resources required for tuberculosis control to achieve global targets set for 2015. Bull World Health Organ. 2008 Jul; 86(7):568-76. PubMed | Google Scholar
- Lönnroth K, Raviglione M. Global epidemiology of tuberculosis: prospects for control. Semin Respir Crit Care Med. 2008 Oct;29(5):481-91. PubMed | Google Scholar
- Kim JH, Langston AA, Gallis HA. Miliary tuberculosis: epidemiology, clinical manifestations, diagnosis, and outcome. Rev Infect Dis. 1990 Jul-Aug;12(4):583-90. PubMed | Google Scholar
- Rodd C, Goodyer P. Hypercalcemia of the newborn: etiology, evaluation, and management. Pediatr Nephrol. 1999 Aug;13(6):542-7. PubMed | Google Scholar