Éviscération vaginale post hystérectomie récidivante
Boubacar Zan Traoré, Anis Benmansour, Hajar Hachim , Oumar Saoud, Jean Claude Ekogha Ekogha, Rachida Mbida, Rachid Mohammed Chkoff
Corresponding author: Boubacar Zan Traoré, Clinique Chirurgicale des Urgences Viscérales Hôpital Avicenne CHU Rabat- Salé, Rabat, Maroc 
Received: 13 Apr 2014 - Accepted: 06 Jun 2014 - Published: 18 Sep 2014
Domain: Clinical medicine
Keywords: Éviscération vaginale ; Récidive ; Urgence chirurgicale
©Boubacar Zan Traoré et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Boubacar Zan Traoré et al. Éviscération vaginale post hystérectomie récidivante. Pan African Medical Journal. 2014;19:42. [doi: 10.11604/pamj.2014.19.42.4366]
Available online at: https://www.panafrican-med-journal.com//content/article/19/42/full
Éviscération vaginale post hystérectomie récidivante
Boubacar Zan Traoré1,&, Anis Benmansour1, Hajar Hachim1, Oumar Saoud1, Jean Claude Ekogha Ekogha1, Rachida Mbida1, Rachid Mohammed Chkoff 1
1Clinique Chirurgicale des Urgences Viscérales Hôpital Avicenne CHU Rabat- Salé, Rabat, Maroc
&Auteur correspondant
Boubacar Zan Traoré, Clinique Chirurgicale des Urgences Viscérales Hôpital Avicenne CHU Rabat- Salé, Rabat, Maroc
L'éviscération vaginale aprčs hystérectomie, bien que rare, est une complication postopératoire grave pour les patients jeunes et les personnes âgées. Chez la femme ménopausée, elle est trčs souvent due ŕ une chirurgie pelvienne, associée ŕ un trouble de soutien du plancher pelvien. L'iléon distal est l'organe le plus fréquent d'éviscération, mais le prolapsus de l'épiploon, appendice et des trompes de Fallope a été rapportés. Une patiente âgée de 53 ans était admise au service des urgences chirurgicales viscérales en raison d'une masse vaginale apparue sans effort notable. Ses antécédents comportaient une hystérectomie vaginale réalisée en 2009 pour une pathologie bénigne et une éviscération vaginale en 2011 traitée par voie vaginale. L'examen gynécologique révélait une éviscération vaginale d'anses intestinales par une rupture du sommet du vagin. Le segment intestinal hernié, sale, œdématié avec infiltration de la graisse mésentérique est jugé viable. La patiente était opérée en urgence immédiatement aprčs le diagnostic par laparotomie médiane sous-ombilicale. La réintégration en douceur de l'intestin permettait d'objectiver une perforation du sommet du vagin. Cette derničre était fermée par un surjet au fil résorbable aprčs ravivement des berges de la perforation. Le vagin était ensuite fixé au promontoire par des points séparés. Les suites opératoires étaient simples. La patiente sortait de l'hôpital aprčs six jours d'hospitalisation. L'éviscération vaginale est une urgence chirurgicale dont les modalités de prise en charge doivent ętre connues. Si la laparotomie a longtemps été la technique de référence, la voie vaginale exclusive peut ętre réalisée en cas d'exploration aisée du segment éviscéré.
L'éviscération vaginale aprčs hystérectomie, bien que rare, est une complication post-opératoire grave pour les patients jeunes et les personnes âgées. Chez la femme ménopausée, elle est trčs souvent due ŕ une chirurgie pelvienne, associée ŕ un trouble de soutien du plancher pelvien. L'iléon distal est l'organe le plus fréquent d'éviscération, mais le prolapsus de l'épiploon, appendice et des trompes de Fallope a été rapportés. Le but ce travail est mettre l'accent sur la difficulté d'adopter une attitude thérapeutique.
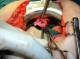
Une patiente âgée de 53 ans était admise au service des urgences chirurgicales viscérales en raison d'une masse vaginale apparue sans effort notable. Ses antécédents comportaient une hystérectomie vaginale réalisée il y ŕ cinq ans pour une pathologie bénigne, une éviscération vaginale traitée chirurgicalement par voie vaginale il y ŕ trois ans. L'examen gynécologique révélait une éviscération vaginale d'anses intestinales par une rupture du sommet du vagin. L'anse intestinale hernié, œdématiée avec infiltration de la graisse mésentérique est jugée viable (Figure 1) aprčs une inspection minutieuse. La patiente était opérée en urgence immédiatement aprčs le diagnostic par laparotomie médiane sous-ombilicale. La réintégration en douceur de l'intestin permettait d'objectiver une perforation du sommet du vagin (Figure 2). Cette derničre était fermée par un surjet au fil résorbable aprčs ravivement des berges de la perforation. Le vagin était fixé au promontoire par des points séparés. Les suites opératoires étaient simples. La patiente sortait de l'hôpital aprčs six jours d'hospitalisation.
L'éviscération vaginale aprčs hystérectomie est une complication rare et peu connu en chirurgie gynécologique. Chez la femme ménopausée le vagin est mince, cicatriciel, avec une vascularisation précaire qui le rend plus exposé pour la rupture [1]. La rupture se fait le plus souvent ŕ la partie postérieure du fornix [2,3]. Aprčs la ménopause, l'éviscération transvaginale peut ętre spontanée comme dans notre observation, ou secondaire ŕ une augmentation brutale de la pression intra-abdominale (toux, défécation, chute). Les interventions vaginales et l'existence d'un entérocčle [4, 5], sont des facteurs de risque. Dans la série de Kowalsky et al. ŕ propos de 60 cas, 73 % des malades avaient des antécédents de chirurgie vaginale, la plus généralement commune était l'hystérectomie transvaginale ou une cure d'entérocčle par voie transvaginale. La rupture spontanée serait due ŕ l'étirement progressif d'un vagin atrophique [4, 5, 6].
L´éviscération vaginale est une urgence chirurgicale et sa prise en charge consiste ŕ repositionner les anses intestinales en intra abdominal et une inspection minutieuse pour vérifier l´intégrité des anses intestinales. Dans de rares cas, une résection intestinale est nécessaire. La procédure nécessite généralement une laparotomie, comme dans notre expérience, męme si certains préconisent une approche vaginale simple pour les premiers cas [7]. Narducci et al. [8] rapporte deux cas réparés avec une laparoscopie combinée et voie vaginale utilisant un épiplooplasties sans complication post-opératoire.
L'éviscération vaginale est une urgence chirurgicale dont les modalités de prise en charge doivent ętre connues. L'incidence globale est faible, mais non négligeable ; par conséquent, le diagnostic et le traitement de cette complication post- hystérectomie doivent ętre gardés ŕ l'esprit dans un centre ayant une grande activité chirurgicale.
Les ateurs ne déclarent aucun conflit d'intéręts
Boubacar Zan TRAORÉ a apporté ŕ ce travail: des contributions substantielles ŕ la conception et la méthode, ŕ l'acquisition de données ou ŕ l'analyse et l'interprétation des données ; la rédaction de l'article ou sa révision critique impliquant une contribution importante au contenu intellectuel ; l'approbation finale de la version ŕ publier. Anis BENMANSOUR, Hajar HACHIM et Oumar SAOUD ont participé ŕ : l'analyse et l'interprétation des données ; la rédaction de l'article ; l'approbation finale de la version ŕ publier. Jean Claude EKOGHA EKOGHA, Rachida MBIDA et Rachid Mohammed CHKOFF ont apporté ŕ ce travail : des contributions substantielles ŕ la conception et la méthode, ŕ l'acquisition de données ; sa révision critique impliquant une contribution importante au contenu intellectuel ; l'approbation finale de la version ŕ publier.
Figure 1: éviscération
trans- vaginale de l’intestin gręle
Figure 2: éviscération
trans-vaginale : Vue opératoire de l’ouverture vaginale trans-péritonéale
- Lina O'Brien, Lisa Bellin, Gerald, Isenberg. Spontaneous transvaginal small-bowel evisceration after perineal proctectomy. Dis colon. 2002;45:698-9. PubMed | Google Scholar
- Friedel W, Kaiser IH. Vaginal evisceration. Obstet Gynecol. 1975;45(3): 315-9. PubMed | Google Scholar
- Rolf BB. Vaginal evisceration. Am J Obstet Gynecol. 1970;107(3):369-75. PubMed | Google Scholar
- Kowalski LD, Seski JC, Timmins PF, Kanbour AI, Kunschner AJ, Kanbour- Shakir A. Vaginal evisceration : presentation and management in postmenopausal women. J Am Coll Surg. 1996;183:225-9. PubMed | Google Scholar
- Gordon PH, Nivatvongs S. Principles and practice of surgery for the colon, rectum, and anus. St Louis, MO: Quality Medical Publishing, Inc. 1999; 2nd ed, Chapter 8: 193-215. PubMed | Google Scholar
- Powell JL. Vaginal evisceration following vaginal hysterectomy. Am J Obstet Gynecol. 1973;115(2):276-7. PubMed | Google Scholar
- Cardosi RJ, Hoffman MS, Roberts WS, Spellacy WN. Vaginal evis- ceration after hysterectomy in premenopausal women. Obstet Gynecol. 1999;94(5pt2):859. PubMed | Google Scholar
- Narducci F, Sonoda Y, Lambaudie E, Leblanc E, Querleu D. Vaginal evisceration after hysterectomy: the repair by a laparoscopic and vaginal approach with a omental flap. Gynecol Oncol. 2003;89(3):549-51. PubMed | Google Scholar