Pneumothorax spontané secondaire post opératoire compliquant une paralysie récurrentielle
Toufik Joulali, Ali Derkaoui, Abdelkarim Shimi, Mohammed Khatouf
Corresponding author: Toufik Joulali, Service de Réanimation Polyvalente A1, CHU Hassan II, Fčs, Maroc 
Received: 18 Jun 2014 - Accepted: 30 Jun 2014 - Published: 07 Jul 2014
Domain: Clinical medicine
Keywords: Pneumothorax spontané, paralysie récurrentielle, métastases pulmonaires, tumeurs laryngées
©Toufik Joulali et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Toufik Joulali et al. Pneumothorax spontané secondaire post opératoire compliquant une paralysie récurrentielle. Pan African Medical Journal. 2014;18:208. [doi: 10.11604/pamj.2014.18.208.4843]
Available online at: https://www.panafrican-med-journal.com//content/article/18/208/full
Original article 
Pneumothorax spontané secondaire post opératoire compliquant une paralysie récurrentielle
Pneumothorax spontané secondaire post opératoire compliquant une paralysie récurrentielle
Toufik Joulali1,&, Ali Derkaou1, Abdelkarim Shimi1, Mohammed Khatouf1
1Service de Réanimation Polyvalente A1, CHU Hassan II, Fčs, Maroc
&Auteur correspondant
Toufik Joulali, Service de Réanimation Polyvalente A1, CHU Hassan II, Fčs, Maroc
Le Pneumothorax spontané est défini par un épanchement gazeux de la grande cavité pleurale en dehors de tout traumatisme ou manipulation instrumentale. Son incidence est estimée ŕ 28/100000 pour les hommes et 6/100000 pour les femmes. Les étiologies sont dominées par la broncho-pneumopathies chroniques et obstructives. Le tableau clinique est souvent grave d'emblé nécessitant une exsufflation ŕ l'aiguille et/ou un drainage thoracique. Les récidives sont assez fréquentes et la mortalité reste assez élevée en comparaison avec les pneumothorax post traumatique ou les pneumothorax primaires. Nous rapportons le cas d'une patiente présentant en post opératoire un pneumothorax spontané sur un poumon métastatique et compliquant une paralysie récurrentielle.
Le pneumothorax spontané est une pathologie assez fréquente aux urgences. Il est qualifié de secondaire quand il survient sur un poumon pathologique et la morbi-mortalité dans ce cas devient non négligeable en raison de la fonction pulmonaire déjŕ compromise chez les patients. Nous présentons le cas clinique d'une patiente suivie pour une tumeur laryngée localement avancée avec des métastases pulmonaires, opérée sous anesthésie générale pour une biopsie profonde de la tumeur et présentant en post-opératoire un pneumothorax spontané secondaire.
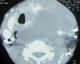
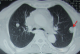
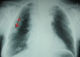
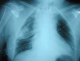
Madame H.R âgée de 59 ans, suivie en oto-rhino-laryngologie pour une tumeur laryngée localement avancée (Figure 1) avec une atteinte récurrentielle homolatérale et métastases pulmonaires (Figure 2). La patiente a été admise au bloc opératoire pour une biopsie cervicale, faite sous anesthésie générale avec une intubation facile par sonde N°7 et une induction anesthésique faite par du propofol, fentanyl et vécuronum aprčs un monitorage standard normal. Le geste a consisté ŕ une cervicotomie antérieure haute avec nécrosectomie et biopsie de la tumeur pour une étude anatomo-pathologique. Aprčs 5min de son extubation et son admission ŕ la SSPI, la patiente a présenté d'une façon brutale suite ŕ un accčs de toux, une détresse respiratoire avec désaturation, cyanose généralisée, sueurs et une bradycardie extręme indiquant sa ré-intubation avec au monitorage du respirateurs des pressions en plateaux ŕ 55 mm h2O, un tympanisme au niveau de l'hémithorax droit avec un silence auscultatoire et un emphysčme sous cutané faisant évoquer un pneumothorax confirmé par la radiographie standard (Figure 3, Figure 4). La patiente a été exsufflée en urgence ŕ l'aiguille puis drainée au service de réanimation avec une stabilité clinique de la patiente et un retour du poumon ŕ la paroi sur la radiographie de contrôle (Figure 5). Vu l'état pulmonaire de la patiente une trachéotomie d'emblée pour sevrage respiratoire a été réalisée avec une évolution favorable et son transfert au service d'ORL pour complément de prise en charge.
Le pneumothorax spontané est défini par la présence d'air dans la cavité pleurale en dehors de tout traumatisme ou de manœuvre instrumentale. Il peut survenir sur un poumon sain et dit pneumothorax spontané primaire (PSP) ou sur un poumon pathologique et il est dit pneumothorax spontané secondaire (PSS) [1]. L'incidence globale du PSS est estimée entre 7,4 et 28\100000 pour les hommes et entre 1,2 et 6\100000 pour les femmes. Il touche toutes les tranches d'âge de la pédiatrie ŕ la gériatrie avec une prévalence maximale chez les individus jeunes. [2]. les récidives sont assez fréquentes : 25% ŕ 2ans et 54% ŕ 4ans [3].
La pathogénie exacte de la survenance spontanée d'une communication entre les espaces alvéolaires et la plčvre reste inconnue et repose sur des hypothčses controversées dans la littérature [4]. En temps normal le poumon adhčre ŕ la paroi thoracique grâce ŕ la pression négative intrapleurale (-5 cm d'eau) liée aux forces de rétraction élastique s'exerçant sur le poumon et l'élasticité de la cage thoracique [5]. Le pneumothorax primaire peu ętre expliqué par la présence d'une communication entre les alvéoles et la grande cavité pleurale. Dans la majorité des cas c'est une rupture de blebs ou de bulles d'emphysčme suite ŕ des variations de pression atmosphérique [6].
Pour le PSS une multitude de troubles respiratoires ont été décrits comme causes. En tęte de fil viennent la maladie pulmonaire obstructive chronique et la maladie pulmonaire interstitielle [7]. Les autres causes décrites sont la fibrose kystique, la tuberculose, le cancer du poumon et les lésions secondaires qui constituent une zone de faiblesse pulmonaire et qui peuvent, suite ŕ une élévation des pressions alvéolaires, constituer une fistule alvéolo-pleurale responsable d'un pneumothorax [6, 7]. C'était le cas chez notre patiente porteuse de métastases pulmonaires et en post- extubation suite ŕ un effort de toux sur une glotte fermée; causée par la paralysie récurrentielle ; elle a présenté un pneumothorax suffocant.
En raison de la fonction pulmonaire déjŕ compromise chez ces patients, le pneumothorax spontané secondaire présente souvent une maladie potentiellement mortelle exigeant une action immédiate [5]. La dyspnée est le maître symptôme associé ŕ une douleur thoracique, cyanose, hypoxémie et hypercapnie entraînant une insuffisance respiratoire aigue. Le tableau clinique peut ętre plus alarmant et signalant un pneumothorax sous tension se manifestant par des signes d'intolérance clinique avec une hypotension ou un état de choc, une asphyxie, une aphonie et un thorax immobile[8].
La confirmation diagnostique du PNO est apportée par la radiographie du thorax, examen indispensable qui permet une premičre estimation de la taille de l'épanchement. Le seul cliché validé est celui réalisé de face, debout et en inspiration, le cliché expiratoire n'apporte pas d'information suffisante pour ętre réalisé systématiquement [9]. En pratique on parle de pneumothorax important quand il est supérieur ŕ 20% de la surface pulmonaire; ce qui correspond grossičrement ŕ un décollement de 3cm ŕ l'apex ou de 2cm en latéral. Le scanner thoracique et les explorations fonctionnelles respiratoires sont indiqués ŕ distance, dans le cadre d'un bilan fonctionnel et anatomique ŕ la recherche de lésions pulmonaires sous-jacentes [1, 9].
Les différentes méthodes thérapeutiques du PNO sont représentées essentiellement par le drainage thoracique conventionnel, l'exsufflation manuelle, la pose de drains de plus faible calibre type Pleurocath® et les autres méthodes plus invasives telles que la vidéothoracoscopie et la chirurgie pleurale [9]. Cependant il n'y a pas de preuves scientifiques formelles ou de consensus en faveur de l'une ou l'autre des techniques [10, 11].
L'hospitalisation s'impose donc d'emblée en raison du risque de décompensation de la pathologie respiratoire sous-jacente. A l'inverse des PSP, l'évacuation de l'air dans les PSS fait d'emblée appel ŕ la mise en place d'un drain thoracique car l'exsufflation simple ŕ l'aiguille a un taux de succčs beaucoup plus faible que dans les PSP [9, 10, 11]. Toutefois une décompression par exsufflation ŕ l'aiguille s'impose en cas de détresse respiratoire en attendant la mise en place d'un drain pleural [12].
Le choix entre la mise du drain en siphonnage simple et la mise en aspiration douce d'emblée dépend essentiellement de la tolérance du pneumothorax. En effet, un PSS de petite taille peut suffire ŕ faire décompenser une pathologie pulmonaire sous-jacente et donc justifier la mise en aspiration immédiate pour réexpandre le poumon[13].
L'évolution du PSS est assez souvent défavorable du fait de la décompensation respiratoire et infectieuse de l'insuffisance respiratoire chronique, sans compter les difficultés de ré-expension pulmonaire et du retrait des drains thoraciques [8].
Aprčs un premier épisode de PNO, le taux de récidive varie entre 16 et 50%. Aprčs un deuxičme épisode ce taux est nettement plus élevé que 50% [14, 15]. La plupart des récidives surviennent entre 6 mois et 2 ans. Beaucoup de centres conseillent une pleurodčse dčs la premičre récidive. Les effort physiques sont ŕ déconseiller durant environ 3 semaines, le sport et la musiques avec des instruments ŕ vent sont ŕ déconseiller durant les 2 premiers mois environ. Ces conseils sont cependant uniquement basés sur le bon sens et n'ont pas fait l'objet d'étude scientifique [5]. Conclusion : Malgré la multitude de travaux et de recommandations sur la prise en charge du pneumothorax, il n'y a toujours pas de consensus unanime codifiant la prise en charge de cette pathologie. Les décisions thérapeutiques sont discutées au cas par cas mais faisant le plus souvent appel ŕ un geste de sauvetage dans le cas d'un PSS qui peut mettre en jeu le pronostic vital du malade.
Malgré la multitude de travaux et de recommandations sur la prise en charge du pneumothorax, il n'y a toujours pas de consensus unanime codifiant la prise en charge de cette pathologie. Les décisions thérapeutiques sont discutées au cas par cas mais faisant le plus souvent appel ŕ un geste de sauvetage dans le cas d'un PSS qui peut mettre en jeu le pronostic vital du malade.
Les auteurs ne déclarent aucun conflit d'intéręts.
Toufik Joulali: prise en charge de la patiente et rédaction scientifique. Ali Derkaoui : prise en charge de la malade et co-rédaction. Abdelkarim Shimi: participation dans la prise en charge de la patiente. Mohammed Khatouf: direction de la rédaction scientifique et la prise en charge du patient.
Figure 1: Coupe scannographique objectivant une tumeur laryngée localement avancée
Figure 2: Coupe scannographique ŕ fenętre parenchymateuse objectivant les métastases pulmonaires bilatérales
Figure 3: Radiographie du thorax en pré-opératoire montrant les métastases pulmonaires
Figure 4: Radiographie du thorax montant un pneumothorax droit de grande abondance refoulant le poumon au niveau médiastinal
Figure 5: Radiographie de thorax en post-drainage montrant le retour du poumon ŕ la paroi
- Noppen M. Spontaneous pneumothorax: epidemiology, pathophysiology and cause. Eur Respir Rev. 2010; 19 (117): 217-219. PubMed | Google Scholar
- Essomba A. Incidence, typologie et prise en charge des pneumothorax spontanés aux urgences chirurgicales de l'hôpital général de Douala, Cameroun: Revue de la litterature et recommandations. Sci Med Afr. 2011; 3(1): 398-401. PubMed | Google Scholar
- Henry M, Arnold T, Harvey B. On behalf of the BTS Pleural Disease Group, a subgroup of the BTS Standards of Care Committee: BTS guidelines for the management of spontaneous pneumothorax. Thorax. 2003; 58(Suppl II):39-52. PubMed | Google Scholar
- Sayar A, Turna A, Metin M, Küçükyag c1 N, Solak O, Gürses A. Simultaneous Bilateral Spontaneous Pneumothorax Report of 12 Cases and Review of the Literature. Acta chir belg. 2004; 104: 572-576. PubMed | Google Scholar
- Thurnheer R, Diem K. Pneumothorax. Forum Med Suisse. 27 février 2002;(9). PubMed | Google Scholar
- Duysinx B, Nguyen D, Corhay Jl, Louis R, Bartsch P. Dyspnée paroxystique chez le sujet sain: le pneumothorax spontané. Rev med liege. 2004; (4): 205-208. PubMed | Google Scholar
- Steven A, Sahn M, John E, Heffner M. Spontaneous pneumothorax. NEJM. 2000; 342 (12). PubMed | Google Scholar
- Rabbat A, Hazouard E, Magro P, Lemarié E. Conduite ŕ tenir devant un pneumothorax spontané et primitif. Rev Mal Respir. 2004 ; (21) : 1187-90. PubMed | Google Scholar
- Desmettre T, Kepka S, Mesplčde C, Peugeot C, Fehner L, Capellier G. Pneumothorax non traumatique: stratégie de prise en charge; Conférences : pathologie de la plčvre. Urgences. 2011; chapitre 54: 505-516. PubMed | Google Scholar
- Wakai A, O'Sullivan RG, McCabe G. Simple aspiration versus intercostals tube drainage for primary spontaneous pneumothorax in adults. Cochrane Database Syst Rev. 2007 Jan 24;1:CD004479. PubMed | Google Scholar
- Aguinagalde B, Zabaleta J, Fuentes M, et al. Percutaneous aspiration versus tube drainage for spontaneous pneumothorax: systematic review and meta-analysis. Eur J Cardiothorac Surg. 2010 ; (37) : 1129-35. PubMed | Google Scholar
- Tsai WK, Chen W, Lee JC, Cheng WE, Chen CH, Hsu WH, Shih CM. Catheters vs large-bore chest tubes for management of secondary spontaneous pneumothoraces in adults. Am J Emerg Med. 2006 Nov; (24):795-800. PubMed | Google Scholar
- Marquette CH, Marx A, Leroy S, et al. Pneumothorax Study Group, simplified stepwise management of primary spontaneous pneumothorax: a pilot study. Eur Respir J. 2006; (27):470-6. PubMed | Google Scholar
- Lippert HL, Lund O, Blegvad S, Larsen HV. Independent risk factors for cumulative recurrence rate afterfirst spontaneous pneumothorax. Eur Respir J. 1991;4(3):324-32. PubMed | Google Scholar
- Light RW, O'Hara VS, Moritz TE, et al. Intrapleural tetracycline for the prevention of recurrent spontaneous pneumothorax: results of a Department of Veterans Affairs cooperative study. JAMA.1990;264(17):2224-30. PubMed | Google Scholar