Syndrome de Peutz-Jeghers, ą propos de 3 cas dans la fratrie
Kaoutar Zinelabidine, Meriame Meziane, Fatima Zahra Mernissi
Corresponding author: Kaoutar Zinelabidine, Service Dermatologie (E4), Centre Hospitalo-Universitaire Hassan II, Fčs, 30000, Maroc 
Received: 08 Feb 2011 - Accepted: 03 Mar 2012 - Published: 27 Mar 2012
Domain: Clinical medicine
Keywords: Peutz-Jeghers, lentiginose, pigmentation cutanéo-muqueuse, Maroc
©Kaoutar Zinelabidine et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Kaoutar Zinelabidine et al. Syndrome de Peutz-Jeghers, ą propos de 3 cas dans la fratrie. Pan African Medical Journal. 2012;11:59. [doi: 10.11604/pamj.2012.11.59.525]
Available online at: https://www.panafrican-med-journal.com//content/article/11/59/full
Syndrome de Peutz-Jeghers, ą propos de 3 cas dans la fratrie
Kaoutar Zinelabidine1, Meriame Meziane1, Fatima Zahra Mernissi1
1Service Dermatologie (E4), Centre Hospitalo-Universitaire Hassan II, Fčs, Maroc
&Auteur correspondant
Kaoutar Zinelabidine, Service Dermatologie (E4), Centre Hospitalo-Universitaire Hassan II, Fčs, 30000, Maroc
Le syndrome de Peutz-Jeghers (SPJ) est une affection autosomique dominante rare, associant une lentiginose surtout péri orificielle ą des hamartomes digestifs, et comportant un risque dassociation ą des cancers. Nous rapportant 3 cas dans la fratrie avec revue de la littérature.
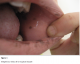
Une jeune fille N.K āgée de 13 ans, sans notion de consanguinité, sans antécédents pathologiques notables, présentait depuis lāge de 5 ans des lésions hyperpigmentés au niveau des 2 joues, lévolution a été marquée par lextension de ces lésions brunātres. Lexamen ą ladmission objectivait des lentigines au niveau du dos du nez, des 2 joues, sur les 2 lčvres, sur la muqueuse buccale, au niveau palmo-plantaire (Figure 1, Figure 2, Figure 3). Lexamen des autres muqueuses ne trouvait pas danomalie. Lenfant a bénéficié dun transit du grźle qui a objectivé des images correspondant ą des polypes au niveau de lintestin grźle dont la taille était inférieure ą 10mm, et une fibroscopie digestive qui était normale.
Lexamen de la fratrie a objectivé des cas similaires : le frčre āgé de 7 ans, ayant un antécédent de méningite et une anophtalmie traumatique. Avec ą lexamen cutané des lentigines au niveau du dos du nez évoluant depuis 1an, alors que lexamen des muqueuses était sans anomalie. La sur, āgée de 5 ans, sans antécédents pathologiques notables, qui présentait depuis un an des lésions similaires avec ą lexamen, des lentigines au niveau de la joue droite, au niveau de la lčvre inférieure et au niveau de la muqueuse buccale. Le transit du grźle et la fibroscopie digestive haute ont été réalisé chez les 2 enfants étaient normaux.
Une surveillance annuelle a été préconisée, mais les 3 enfants ont été perdus de vue.
Consentement
Les auteurs déclarent avoir eu le consentement écrit des parents des trois enfants.
Le SPJ est une maladie rare de transmission autosomique dominante, défini par lassociation dune atteinte cutanée ą type de lentiginose péri-orificielle (nez, lčvres, régions anale et génitale), dune atteinte digestive, pulmonaire et des organes reproducteurs. En 1921, Jan Peutz, un médecin néerlandais a rapporté le cas dune famille avec polypose gastro-intestinale et une lentiginose cutanéo-muqueuse [1]. En 1949, un médecin américain nommé Harold Joseph Jeghers a publié une description détaillée des patients présentant une polypose intestinale et une pigmentation de la peau, ce qui a conduit ą l“identification du syndrome portant le nom des deux médecins [1,2,3]. La prévalence est estimé ą 1 / 200 000, sans prédominance de sexe ou de race, lāge moyen du diagnostic est de 22 ans sur une revue de 75 cas [4].
Le gčne de PJS a été localisé sur le chromosome 19p13.13. Thakur et al ont affirmé lexistence de plus de 140 mutations différentes sur un gčne supresseur de tumeur, nommé serine thréonine-kinase11 (STK11) codant pour une protéine la LKB1. Mc Garrity et Amos [4] ont noté que la LKB1 régule la voie de lapoptose médiée par la p53, et joue un rōle dans le développement des tumeurs chez ces patients [1,5]. Dautres études ont suggéré l“existence dun deuxičme locus sur le mźme gčne 19q13.4 identifié dans une minorité de familles [6], létude génétique na pas était réalisée chez nos enfants.
Les signes cutanés sont affichants et constituent un signe révélateur de la maladie mais ils ne sont pas les premiers ą apparaitre. Dans tous les cas, ils sont ą type de lentigines, ce sont des macules de couleur brune ou jaune chamois, irréguličrement ovales et mesurent généralement moins de 5mm de diamčtre. Ils sičgent le plus souvent sur les lčvres, la muqueuse buccale, comme cétait le cas chez les 2 filles. La muqueuse nasale, les régions péri-orbitaire, les coudes, la face dorsale des doigts, les orteils et les régions plamo-plantaires peuvent également źtre touchés. Sur une revue de la littérature de 70 cas, les signes cutanés apparaissaient plus précocement chez les garēons (5-10ans) que chez les filles (10-15 ans), ce qui nétait pas le cas chez nos 3 trois enfants [7]. Les polypes digestifs constituent le deuxičme signe cardinal de ce syndrome et ils peuvent révéler la maladie lorsquils se manifestent demblée par leur complication telles les hémorragies digestives et les obstructions. Ces polypes sont des hamartomes qui se situent au niveau du jéjuno-iléon (90 % des cas), du cōlon (9 % des cas) ou de lestomac (24 % des cas). Il ny a pas de relation entre la taille des polypes et le potentiel dégénératif et on estime que 2/75 polypes peuvent dégénérer [8]. Les formes pédiatriques ne présentent pas de particularité clinique par rapport aux formes survenant chez ladulte [7].
Les personnes atteintes de SPJ courent un risque accru de cancers, le risque cumulatif de cancer est estimé ą 93%, Les organes les plus fréquemment touchés sont le tractus gastro-intestinal (oesophage, estomac, intestin grźle, cōlon, rectum et pancréas) [3], le poumon [9], la prostate, le sein [10] et les organes reproducteurs [3,11]. Ces tumeurs peuvent źtre observées aussi bien chez les enfants que chez les adultes, avec une prévalence qui semble moindre chez les enfants [2].
La prise en charge des SPJ est basée principalement sur la surveillance et le traitement des polypes hamartomateux. La fréquence de surveillance des patients atteints de maladie de Peutz-Jeghers ne fait lobjet daucun consensus, mais il est souhaitable que les patients asymptomatiques bénéficient dune endoscopie haute tous les 2 ans pour la surveillance et l“ablation des polypes. Limagerie par résonance magnétique a montré un succčs en tant que modalité de surveillance de l“intestin grźle et des testicules, léchographie abdominale pour est réalisé pour le dépistage du cancer du pancréas. Chez les femmes, la mammographie, le test de Papanicolaou et léchographie transvaginale sont effectués tous les 1 ą 2 ans. Une numération-formule sanguine doit źtre réalisé pour détecter une anémie causée par les pertes sanguines [3,8]. Les épisodes occlusifs secondaire aux polypes sont spontanément résolutifs chez les enfants ainsi la polypectomie nest pas systématique. Il n“existe aucun traitement standarisé pour la pigmentation cutanéo-muqueuse qui est présente chez la majorité des patients. Le traitement fait appel ą la cryochirurgie, la dermabrasion et au laser Q-switched [3]. Vu les moyens économiques limités de nos enfants, seules des crčmes dépigmentantes ont été proposées.
Le SPJ est une affection rare, les manifestations cutanées constituent le premier signe dappel permettant ainsi un bilan ą la recherche de néoplasie associée. Une surveillance étroite de ces malades est nécessaire ą fin de détecter des cancers associé qui détermine ainsi le pronostic de ces malades.
Les auteurs déclarent navoir aucuns conflits dintérźts.
Kaoutar zinelabidine a rédigé larticle, Kaoutar zinelabidine et les autres auteurs ont contribué ą la prise en charge diagnostique, thérapeutique et ą la rédaction de ce document.
Figure 1: lentigines au niveau du dos du nez, des 2 joues et sur les 2 lčvres
Figure 2: lentigines au niveau des 2 lčvres
Figure 3: lentigines au niveau de la muqueuse buccale
- Heymann WR. Peutz-Jeghers syndrome. J Am Acad Dermatol. 2007;57:513-4. This article on PubMed
- Tovar JA, Eizaguirre I, Albert A, Jimenez J. Peutz-Jeghers Syndrome in Children: Report of Two Cases and Review of the Literature. J Pediatr Surg. 1983 Feb;18(1):1-6. This article on PubMed
- Higham P, Alawi F, Stoopler ET. Medical management update: Peutz Jeghers syndrome. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2010 Jan;109(1):5-11. This article on PubMed
- McGarrity TJ, Amos C. Peutz-Jeghers syndrome: Clinicopathology and molecular alterations. Cell Mol Life Sci. 2006 Sep;63(18):2135-44. This article on PubMed
- Mehenni H, Gehrig C, Nezu J, Oku A et al. Loss of LKB1 Kinase Activity in Peutz-Jeghers Syndrome, and Evidence for Allelic and Locus Heterogeneity. Am J Hum Genet. 1998 Dec;63(6):1641-50. This article on PubMed
- Mehenni H, Blouin JL, Radhakrishna U et al. Peutz-Jeghers Syndrome: Confirmation of Linkage to Chromosome 19p13 3 and Identification of a Potential Second Locus, on 19q13 4. Am J Hum Genet. 1997 Dec;61(6):1327-34. This article on PubMed
- Tovar JA, Eizaguirre I, Albert A Jimenez J. Peutz-Jeghers Syndrome in Children: Report of Two Cases and Review of the Literature. J Pediatr Surg. 1983 Feb;18(1):1-6. This article on PubMed
- S Cherki a, M Adham a, T Bizollon c. Invagination intestinale dans le cas dun syndrome de Peutz-Jeghers et revue de la littérature. Annales de Chirurgie. 2002;127:714-717. This article on PubMed
- von Herbay A, Arens N, Friedl W. Bronchioloalveolar carcinoma: a new cancer in Peutz-Jeghers syndrome. Lung Cancer. 2005 Feb;47(2):283-8. This article on PubMed
- Conneely JB, Kell MR, Boran S. A case of bilateral breast cancer with Peutz Jeghers syndrome. Eur J Surg Oncol. 2006 Feb;32(1):121-2. This article on PubMed
- Chen KT. female genital tract tumors in peutz-jeghers syndrome. Hum Pathol. 1986 Aug;17(8):858-61. This article on PubMed