La hernie diaphragmatique de Bochdalek étranglée: cause rare d’occlusion intestinale
Mahmoudi Abdelhalim, Rami Mohamed, Khattala Khalid, Dahri Souad, Afifi My Abderrahmane, Bouabdallah Youssef
Corresponding author: Mahmoudi Abdelhalim, Service de Chirurgie Pédiatrique, Hôpital Mčre-Enfant, CHU Hassan II, Fčs, Maroc 
Received: 08 Jan 2012 - Accepted: 12 Mar 2012 - Published: 18 Mar 2012
Domain: Clinical medicine
Keywords: Hernie diaphragmatique, occlusion intestinale, enfant, Maroc
©Mahmoudi Abdelhalim et al. Pan African Medical Journal (ISSN: 1937-8688). This is an Open Access article distributed under the terms of the Creative Commons Attribution International 4.0 License (https://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Cite this article: Mahmoudi Abdelhalim et al. La hernie diaphragmatique de Bochdalek étranglée: cause rare d’occlusion intestinale. Pan African Medical Journal. 2012;11:48. [doi: 10.11604/pamj.2012.11.48.550]
Available online at: https://www.panafrican-med-journal.com//content/article/11/48/full
Original article 
La hernie diaphragmatique de Bochdalek étranglée: cause rare d’occlusion intestinale
La hernie diaphragmatique de Bochdalek étranglée: cause rare d’occlusion intestinale
Mahmoudi Abdelhalim1,&, Rami Mohamed1, Khattala Khalid1, Dahri Souad1, Afifi My Abderrahmane1, Bouabdallah Youssef1
1Service de Chirurgie Pédiatrique, Hôpital Mčre-Enfant, CHU Hassan II, Fčs, Maroc
&Auteur correspondant
Mahmoudi Abdelhalim, Service de Chirurgie Pédiatrique, Hôpital Mčre-Enfant, CHU Hassan II, Fčs, Maroc
Les hernies diaphragmatiques congénitales (HDC) de Bochdalek de révélation tardive représentent 5 ŕ 30 % de l’ensemble des HDC. Compte tenu de l’hétérogénéité des manifestations cliniques de cette pathologie, les errances diagnostiques sont nombreuses et retardent la prise en charge. L’identification rapide des HDC de révélation tardive permet une prise en charge chirurgicale efficace avec une évolution favorable, sans séquelles, dans la majorité des cas. Nous rapportons le cas d’un enfant de 18 mois ayant une hernie ŕ manifestation tardive découverte au stade d’occlusion intestinale qui constitue un mode de révélation particuličrement rare. L’évolution est favorable aprčs la prise en charge spécifique.
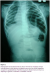
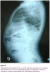
Un nourrisson de 18 mois, sans antécédents particuliers. Il présente des douleurs abdominales généralisées avec des vomissements alimentaires puis bilieux depuis 3 jours avant son admission aux urgences ainsi qu’un arręt des matičres et des gaz. Il n’ y avait pas d’histoire de traumatisme. L'examen trouve un enfant apyrétique. Tachycarde ŕ 130 battements/min, polypneique ŕ 35 cycles/min. La saturation de l’hémoglobine en oxygčne ŕ 85 % en air ambiant (98 % avec un masque ŕ oxygčne et 3 l/min d’O2), le temps de recoloration cutanée supérieure ŕ trois secondes, la pression artérielle ŕ 95/50 mm Hg. L’examen abdominal a trouvé une distension abdominale, sans hépatomégalie ni splénomégalie, sans masse palpable, et les orifices herniaires sont libres. Les investigations biologiques étaient sans anomalies. La radiographie thoraco-abdominale trouve de multiples NHA abdominaux avec des clartés digestives dans l’hémothorax gauche, cerclées et bien délimitées, refoulant le médiastin et la trachée vers la droite. Il semblait exister une lacune pariétale diaphragmatique gauche (Figure 1, Figure 2). La mise en place d’une sonde naso-gastrique et la vidange du contenu de l’estomac amélioraient l’état de l’enfant. Aprčs stabilisation clinique, et mesures de réanimation. Une exploration a été décidé objectivant une hernie postéro-latérale gauche avec incarcération du colon transverse et du grand épiploon en intra-thoracique (Figure 3). Une réduction des organes herniés a été réalisée suivie d’une fermeture du défect diaphragmatique de 4 cm. L’enfant est actuellement bien portant. Aprčs un recul de 2 ans.
Le consentement du tuteur légal du patient a été obtenu. De ce fait la publication de cette observation ne pose aucun problčme pour notre patient ou bien pour ses proches.
Les HDC de révélation tardive sont plus rares, 5 ŕ 30 % des cas [1-3]. La physiopathologie du retard d’expression de la HDC est mal connue. L’obstruction de l’orifice herniaire diaphragmatique par certains organes abdominaux tels que le foie ou la rate pourrait expliquer le délai d’apparition des signes [3].
La pathologie peut se révéler ŕ l’occasion d’une élévation brusque de la pression abdominale (toux, effort, vomissement, traumatisme) [3]. La latence sémiologique peut ętre prolongée et les signes cliniques sont souvent absents jusqu’ŕ la révélation de la hernie [1,2,4]. Les manifestations respiratoires sont prédominantes chez le petit enfant (dyspnée, wheezing, infections respiratoires ŕ répétition, toux). Les signes sont plus volontiers de type abdominal chez l’enfant plus grand (nausées, vomissements, douleurs abdominales) [2,4,5]. Il n’existe pas de signes pathognomoniques. Des tableaux graves comme celui que nous rapportons, mettant en jeu le pronostic vital et des cas de mort subite ont été rapportés [2], mais restent rares. La quantité et la qualité des organes abdominaux ascensionnés sont variables : rate, colon, foie, estomac, rein, queue du pancréas [1,4]. Cependant, le plus souvent, colon et estomac sont les deux organes concernés [6]. Le volvulus d’un organe creux comme l’estomac, ou plein comme la rate peut ętre un mode de révélation [5]. Dans ces cas de HDC de révélation tardive, la localisation postéro-latérale gauche reste la plus fréquente (hernie de Bochdalek) [1].
Le diagnostic repose essentiellement sur l’examen attentif de la radiographie thoracique de face [2,6] Elle peut montrer des images de pneumopathie, de pneumothorax, d’épanchement liquidien pleural, de masses diaphragmatiques qui peuvent faire errer le diagnostic [4]. La recherche sur la radiographie thoracique, chez tout enfant présentant des symptômes respiratoires atypiques, de segments digestifs ou de niveaux hydro-aériques intra-thoraciques doit ętre la rčgle [1]. La confirmation du diagnostic peut se faire grâce ŕ la mise en place d’une sonde śsogastrique et ŕ l’analyse de son trajet qui pourra ętre intra-thoracique [1]. L’utilisation de produits de contraste aide au diagnostic [1,4]. L’échographie, la tomodensitométrie(TDM) thoracique ou l’imagerie par résonance magnétique (IRM) pulmonaire avec ingestion de produit de contraste sont utiles [1,4].
Le traitement consiste ŕ la cure de la hernie aprčs réduction des organes herniés soit par chirurgie classique ou coelioscopique.
Les HDC de révélation tardive sont relativement rares et leur mode d’expression est divers. Le tableau d’occlusion comme mode de révélation reste particuličrement rare. Devant toute manifestation respiratoire et/ou digestive atypique, l’observation attentive de la radiographie thoracique et au moindre doute la mise en place d’une sonde śsogastrique permettent d’effectuer le diagnostic. La prise en charge chirurgicale rapide assure une évolution favorable dans la majorité des cas.
Les auteurs ne déclarent aucun conflit d’intéręt.
Tous les auteurs ont contribué ŕ la prise en charge du malade. Ils ont fait une recherche bibliographique et ont rédigé cette observation.
Figure 1: Radiographie thoracoabdominale de Face: Montrant de multiples Niveaux hydroaeriques de type grelique intrabdominaux avec des clartés digestives occupant la quasitotalité de l’hémithorax gauche faisant hernie ŕ travers le diaphragme gauche et refoulant le médiastin ŕ droite
Figure 2: Radiographie thoracoabdominale de profil: Objective la présence de multiples NHA abdominaux avec hernie diaphragmatique de Bochdaleck ŕ contenue colique qui occupe la quasi-totalité d’un hemichamps pulmonaire
Figure 3: Image peropératoire objectivant une Hernie Postéro latérale gauche de Bochdaleck avec incarcération du colon transverse et du grand épiploon en intra-thoracique responsable du syndrome occlusif
- Brouard J, Leroux P, Jokic M, Maguer D, Chevet JB, Ravasse P. Late revealing of congenital diaphragmatic hernia: diagnostic difficulties. Arch Pediatr. 2000 Mar;7 Suppl 1:48S-51S. This article on PubMed
- Smith NP, Jesudason EC, Losty PD. Congenital diaphragmatic hernia. Paediatr Respir Rev. 2002 Dec;3(4):339-48. This article on PubMed
- Bonnet JP, Louis D. Volvulus intrathoracique de la rate révélatrice d’une hernie diaphragmatique postérolatérale gauche. Arch Pediatr. 1996 Jul;3(7):701-4. This article on PubMed
- Ozturk H, Karnak I, Sakarya MT, Cetinkursun S. Late presentation of Bochdalek hernia: clinical and radiological aspects. Pediatr Pulmonol. 2001 Apr;31(4):306-10. This article on PubMed
- Betremieux P, Dabadie A, Chapuis M, Pladys P, Treguier C, Fremond B, et al. Late presenting Bochdalek hernia containing colon: misdiagnosis risk. Eur J Pediatr Surg. 1995 Apr;5(2):113-5. This article on PubMed
- Mei-Zahav M, Solomon M, Trachsel D, Langer JC. Bochdalek diaphragmatic hernia: not only a neonatal disease. Arch Dis Child. 2003 Jun;88(6):532-5. This article on PubMed